Tumori benigni dei tessuti molli
ClinicaOrtopedica ed Oncologia Ortopedica, Università di Padova
INTRODUZIONE
I tumori dei tessuti molli costituiscono un gruppo eterogeneo di tumori benigni e traggono origine e/o si localizzano nei tessuti molli peri-scheletrici. Rappresentano meno del 4% di tutti i tumori nell’età adulta e il 10% dei tumori in età pediatrica. La maggior parte dei tumori dei tessuti molli, oltre il 99%, sono benigni, solo il restante sono maligni e restano comunque più frequenti dei tumori maligni dell’osso 1-3. In questo capitolo tratteremo i tumori benigni dei tessuti molli più frequenti.
Da una revisione della casistica dell’Istituto Ortopedico Rizzoli riportata nell’Atlante di lesioni scheletriche tumorali e simil-tumorali4 si deduce che i tumori benigni delle pareti molli più frequenti siano in ordine decrescenti: lipomi, emangiomi, tumori a cellule giganti delle guaine tendinee, fibromatosi, schwannomi. Abbiamo pertanto deciso di trattare qui le forme più frequenti secondo quanto riportato dalla casistica dell’istituto Rizzoli che rispecchia anche l’esperienza degli ultimi 7 anni presso la Clinica Ortopedica ed Oncologia Ortopedica dell’università di Padova.
LIPOMI
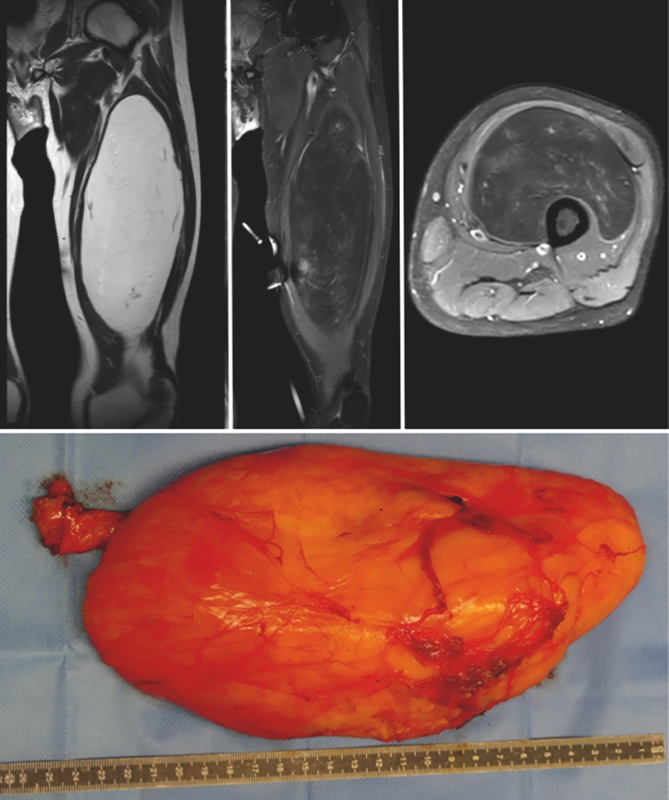
Il lipoma è un tumore benigno composto da adipociti maturi. Esso include diverse varietà: il lipoma, l’angiolipoma sottocutaneo, il lipoma sottocutaneo a cellule fusate, il lipoma sottocutaneo pleomorfo, il liploblastoma benigno, la lipoblastomatosi, il fibrolipoma intranervoso, la lipomatosi diffusa e l’ibernoma4. Il più frequente in assoluto è il classico lipoma solitario, denominato anche lipoma intramuscolare. Le sedi più frequenti sono: regione lombare, parte prossimale degli arti, regione addominale. A seconda della profondità vengono divisi in superficiali e profondi. Nella maggior parte dei casi i lipomi si presentano come masse superficiali nelle parti molli. Tra i lipomi profondi sono classici i lipomi intramuscolari che possono presentarsi anche negli spazi intrermuscolari o nelle adiacenze di strutture vascolo nervose degli arti, più raramente si localizzano nel mediastino, nel retro peritoneo o nella pelvi. Raramente, in circa il 5% dei casi, si presentano in forma multipla, configurando un quadro di lipomatosi1. Classicamente i lipomi sono asintomatici e si presentano come masse non dolenti che tendono ad essere notate dal paziente solo quando diventano di dimensioni notevoli. Raramente i lipomi possono comprimere i nervi periferici causando dolore e ancora più di rado causano paresie o una paralisi nervosa per compressione nervosa, o avvolgendo la struttura del nervo.
All’esame obiettivo i lipomi, specie se superficiali appaiono come masse ben circoscritte alla palpazione e dimostrano una tipica consistenza teso elastica ma soffice che li caratterizza. L’ecografia è l’esame di base, specie nelle lesioni superficiali, ma per le lesioni più profonde è opportuno richiedere una TC o una RMN.
la RMN è più utile nello studio dei lipomi e delle lipomatosi perché consente un’ottima evidenziazione della massa e dei suoi rapporti con i tessuti circostanti, ma soprattutto perché nelle pesature in T2 (FAT-SAT) la massa di un lipoma avrà le stesse caratteristiche del tessuto adiposo sottocutaneo, cioè grandi quantità di acqua, per questo motivo nelle pesature in T1 sono iperintense e nella T2 FAT-SAT sono ipointense. Questa caratteristica è propria del tessuto lipomatoso ed il confronto con il comportamento in T1 e T2 del tessuto sottocutaneo consente di definire con quasi certezza la natura lipomatosa della lesione, inoltre lo studio in T1 e T2 consente di valutare se ha caratteristiche omogenee all’imaging o presenta delle aree differenti cosa che può fare sospettare una lesione lipomatosa maligna o un lipoma atipico cioè un liposarcoma maligno di basso grado o lesione lipomatosa con un’area di ossificazione o sclerosi e/o di dedifferenziazione5
L’esame istologico di un lipoma dimostra caratteristiche di una lesione globosa o lenticolare, nel caso di lesioni superficiali; mentre lipomi profondi assumono forme che sono condizionate dal fatto che crescano all’interno di strutture muscolari circostanti. Il colorito macroscopico del lipoma è giallo, la lesione è in genere capsulata, possono essere delle aree screziate e /o emorragiche, la consistenza è tipicamente elastica molle e il colore pressoché omogeneo. L’istopatologia dimostra cellule adipose mature di forma e dimensioni variabili talora molto più grandi dei normali lipociti. Il trattamento chirurgico consiste nell’escissione marginale 6 (Fig. 1).
Lipoma atipico
Sono lipomi più attivi che un tempo venivano classificati come liposarcomi di grado 1, a basso grado di malignità. L’escissione marginale è il trattamento di scelta, l’incidenza di recidiva locale è bassa e pressoché nulla quella di metastasi polmonari. Nei lipomi atipici può verificarsi nel tempo, se non escissi, una dedifferenziazione verso una lesione lipomatosa di più alto grado di malignità5.
Ibernomi
Sono lipomi costituiti da grasso bruno. Negli esseri umani si ritrova soltanto nell’infanzia e negli adulti si può riscontrare nelle aree scapolari e nella regione posteriore del collo, raramente nell’ascella5.
Emangiomi – Malformazioni artero-venose (MAV)
Gli angiomi o emangiomi sono tumori benigni delle parti molli che assomigliano molto ad una neoformazione costituita da vasi pressoché normali. A volte infatti è difficile distinguere tra gli angiomi neoplastici e le MAV. Sono tumori benigni costituiti da un aumento del numero di vasi, normali o anormali. Differiscono dagli amartomi e dalle MAV perché tendono ad avere una maggiore attività e a dimostrare una crescita nel tempo e spesso sono asintomatici. Le MAV invece tendono ad essere sintomatiche durante lo sforzo fisico e l’attività sportiva. Tuttavia le problematiche sintomatologiche e il trattamento richiesto da questi due tipi di lesioni presentano punti di contatto. Si può pensare che la maggior parte degli angiomi inizialmente insorgano come amartomi costituiti da angioplasmi e vasi capillari che tendono gradualmente a maturare in aspetti pseudonervosi e/o cavernosi. Gli angiomi si possono osservare in tutte le età, ma con prevalenza delle le prime tre o quattro decadi. Analogamente tutte le sedi possono essere prescelte dagli angiomi ma tende ad esserci una preferenza delle regioni prossimali degli arti e posteriori del dorso7. Si possono osservare anche in mani e piedi. Come i lipomi, gli angiomi si differenziano in superficiali e profondi. Questi ultimi sono detti angiomi intramuscolari. Negli angiomi superficiali e specie per i profondi si possono notare calcificazioni simili a fleboliti che quando osservate risultano essere patognomoniche per la diagnosi di angioma. Possono accompagnarsi ad altri tipi di malattie, ad esempio dell’osso, come nel caso della Sindrome di Maffucci, caratterizzata da lesioni angiomatose multiple e displasia fibrosa poliostotica2. Forme multifocali e diffuse di emangiomi rare che tendono a dimostrare una localizzazione preferenziale in uno stesso arto e più spesso negli arti inferiori coscia e gamba. Queste forme ampiamente sconfinano nelle MAV: non esiste una precisa linea di demarcazione tra le malformazioni vascolari e gli angiomi diffusi. L’imaging più utilizzato comprende in prima istanza l’ecografia (da eseguire senza laccio) e poi esami di secondo livello come TC e/o RMN. È importate eseguire questi esami con mezzo di contrasto perché questo può essere risolutivo a fine diagnostici e può dare informazioni utili circa la scelta di trattamento. L’Angio-TC consente di valutare le possibilità di trattamento mediante l’embolizzazione arteriosa selettiva6. Le indicazioni al trattamento sono esigue, specie in età evolutiva e devono limitarsi ai casi in cui ci sia un aumento rilevante di dimensioni ed insieme una sintomatologia severa anche a riposo. Le problematiche di escissione chirurgica pur essendo sufficiente un’escissione marginale, consistono nell’elevata tendenza alla recidiva degli angiomi ed anche delle lesioni angiodisplasiche7.
IL TUMORE A CELLULE GIGANTI DELLE GUAINE TENDINEE - TGCT
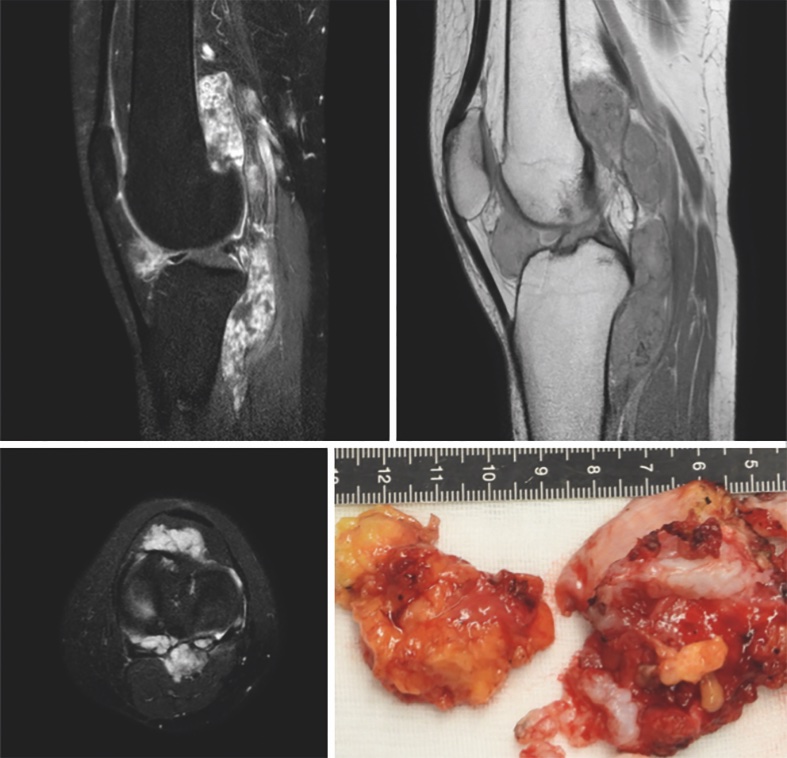
È un tumore benigno composto da cellule mononucleari simil-sinoviali che interessa solitamente articolazioni le guaine dei tendini e le borse mucose. È la terza lesione in termini di frequenza tra quelle benigne dei tessuti molli. Dal punto di vista epidemiologico non dimostra predilezione per il sesso, colpisce solitamente giovani adulti tra 20 e 40 anni di età ma può essere diagnosticata anche in età più avanzata. La terminologia moderna, ovvero il nome di tumore a cellule giganti delle guaine tendinee si riferisce ad una lesione in passato nota come sinovite villonodulare pigmentosa; la nuova terminologia è stata evidenziata nel Blue Book (Soft Tissue and Bone Tumors) della WHO Classification of Tumors già da alcuni anni3,4. Questa malattia preferenzialmente si localizza nell’articolazione dell’anca e del ginocchio e nelle parti molli delle mani o dei piedi, pur potendo interessare anche altre sedi. La sede di gran lunga più frequente è il ginocchio dove caratteristicamente le masse nodulari o i piccoli noduli di TGCT si localizzano sia anteriormente al ginocchio nel recesso sovra-quadricipitale, posteriormente alla rotula e intorno al corpo di Hoffa sia posteriormente al ginocchio dove tendono a localizzarsi in profondità nelle adiacenze del legamento crociato posteriore. Il quadro clinico tipico nel ginocchio è una sensazione di impaccio, talora dolorosa e/o associata ad un deficit di flessione o di estensione (Fig. 2).
Il riscontro di masse sia anteriormente sia posteriormente nell’articolazione del ginocchio è pressoché patognomonico per la diagnosi di TGCT, laddove invece il riscontro di un nodulo o di più noduli solo anteriori o posteriori pone in modo stringente il problema della diagnosi differenziale con un Sarcoma Sinoviale. Questa patologia è particolarmente frequente fino al 70% dei casi in sede intra-articolare e le articolazioni più frequentemente interessate sono il ginocchio e l’anca, più raramente la tibiotarsica4. Anche il sarcoma sinoviale può crescere lentamente e simulare il comportamento biologico e il pattern di crescita di una lesione benigna.
La diagnosi differenziale si pone anche nei confronti di altre forme di sinoviti aspecifiche e/o proliferative. Tra queste ultime la condromatosi sinoviale si caratterizza e differenzia per la presenza di aree di calcificazioni evidenziate all’imaging (in particolare TC e RMN e talora Rx) dovute alla natura cartilaginea del tessuto. L’agobiopsia dirime la diagnosi differenziale in modo definitivo8-11.
Nell’anca, che è seconda per sede, il TGCT ha primariamente sede nel fondo del cotile intorno al pulvinar per estendersi poi in articolazione fino a protrudere se forma dei noduli o masse più cospique. Le problematiche offerte dal TGCT riguardo al trattamento chirurgico sono di due ordini. Il primo problema è una non sempre facile escissione completa, ad esempio nel ginocchio si può escidere in modo completo la componente anteriore, mentre l’escissione completa delle lesioni nella camera posteriore può richiede il sacrificio del legamento crociato posteriore, o un accesso posteriore. È inopportuno eseguire asportazioni o escissione del tumore per via artroscopica, perché favorisce la recidiva in forma diffusa12. Il secondo problema posto in generale al trattamento chirurgico è l’elevata tendenza a recidivare, per quanto l’escissione venga eseguita nel mondo corretto e sia accompagnata a sinoviectomia ampia. In particolare per le forme diffuse e recidivanti la ricerca farmacologica si sta cercando di trovare un farmaco in grado di controllare la malattia o eliminarla del tutto6,8,9.
FIBROMATOSI
Quarta per incidenza fra i tumori benigni delle parti molli è la fibromatosi della quale esistono diverse forme. In primo luogo esiste una fibromatosi infantile o miofibromatosi o miofibroma infantile caratteristica dell’infanzia, che costituiscie uno dei tumori fibrosi più comuni dell’infanzia.
Esiste una forma solitaria che interessa cute sottocute e derma e può raggiungere dimensioni considerevoli e più raramente una forma multipla che interessa il tessuto sottocutaneo e i muscoli con multiple lesioni nodulari.
La fibromatosi aggressiva invece tipica dell’adulto corrisponde al così detto cosiddetto tumore desmoide extra addominale o fibromatosi muscoloaponevrotica. Si distinguono forme superficiali e profonde. La fibromatosi viene detta extra-addominale proprio perché nella maggior parte dei casi la sede prediletta è la parete addominale e questa è tanto più frequente nelle donne e nel periodo della gravidanza dove la malattia viene influenzata dall’assetto ormonale. La fibromatosi aggressiva è un tumore a lenta crescita ma permeativa composto in modo uniforme da fibroblasti e fibrociti con un abbondante collagene e localizzato in genere profondamente ai tessuti molli1,3.
Dal punto di vista epidemiologico non dimostra predilezione di sesso, e si può osservare a qualunque età. Più frequente dopo la pubertà nell’adulto giovane fino ai 50 anni di età. La fibromatosi aggressiva fa parte della sindrome di Gardner dove si associa a osteomi cranio facciali e a poliposi del colon. 9 Le sedi più frequenti sono gli arti specie nelle porzioni prossimali, il tronco il collo e la testa. La sintomatologia è quella di regione in genere non dolente, a lenta ma inesorabile crescita nell’arco di alcuni anni. L’obiettività dimostra una lesione obiettivamente estremamente dura2,3. Questo elemento insieme a l’imaginig può rappresentare un criterio diagnostico importante. La RMN dimostra una lesione per lo più omogenea o pressoché omogeneamente iperintensa sia in T1 che in T2, captante al gadolinio che conferma l’attività della lesione11.
Alla TC e alla RMN la diagnosi viene anche suggerita dal fatto che la malattia mostra contorni bel definiti con masse multiple talora confluenti e/o di citazioni e satelliti lungo la fascia i muscoli ed i piani interstiziali. La RMN inoltre dimostra l’assenza di reazione peri-tumorali quali ipervascolarizzazione e/o edema. L’aspetto macroscopico è quello di una massa, o più noduli che confluiscono in una massa, di colorito biancastro talora rosaceo di consistenza estremamente dura. Il tumore permea e infiltra i tessuti molli circostanti; questa è la ragione dell’elevata tendenza alla recidiva locale. L’esame istologico mostra un tessuto denso compatto costituito da fibroblasti, fibrociti e fibre collagene. Le cellule sono positive alla Vimentina e all’Actina e l’immunoistochimica dimostra positività per SMA e MSA. Inoltre la maggior parte di questi tumori, circa l’80%, dimostra espressione di Beta catenina nucleare. Il trattamento chirurgico è seguito in modo costante da recidiva. Progressivamente l’atteggiamento terapeutico si è modificato nel tempo con ruolo crescente nell’ l’uso di forme di CT sistemica: basse dosi di Metotrexate (MTX) e/o associato o meno ad alti farmaci associato a terapia ormonali con Tamoxifene o Progesterone. Vengono talora utilizzati anche i COX-29,10.
CAPITOLO 92Bibliografia.
1. Picci P, Manfrini M, Fabbri N, et al. Atlas of musculoskeletal tumors and tumorlike lesions. Springer; 2014. doi: 10.1007/978-3-319-01748-8.
2. Campanacci M. Bone and soft tissue tumors. 2nd ed. Padova: Piccin 1999.
3.Anderson WJ, Doyle LA. Updates from the 2020 World Health Organization classification of soft tissue and bone tumours. Histopathology. 2021;78:644-57. doi: 10.1111/his.14265.
4. WHO Classification of Tumours Editorial Board, eds. Soft tissue and bone tumours. WHO Classification of Tumours. 5th ed. Vol. 3. Lyon: IARC Press; 2020.
5. Nishida J, Morita T, Ogose A, et al. Imaging characteristics of deep-seated lipomatous tumors: intramuscular lipoma, intermuscular lipoma, and lipoma-like liposarcoma. J Orthop Sci. 2007;12(6):533-41. doi: 10.1007/s00776-007-1177-3.
6. Martin M, Malawer M, Sugarbaker PH. Musculoskeletal cancer surgery: treatment of sarcomas and allied disease. Dordrecht: Kluwer Academic Publishers; 2021.
7. Mahajan A, Manchandia TC, Gould G, et al. De novo arteriovenous malformation: case report and review of the literature. Neurosurg Rev. 2010;33(1):115-9. doi: 10.1007/s10143-009-0227-z.
8. O’Connell JY, Fanburg JC, Rosemberg AE. Giant cell tumor of tendon sheath and pigmented villonodular synovitis: immunophenotype suggest a synovial cell origin. Hum Pathol. 1995;26:771-5. doi: 10.1016/0046-8177(95)90226-0.
9. O’Connell JX, Wehrli BM, Nielsen GP, et al. Giant cell tumors of soft tissue: a clinicopathologic study of 18 benign and malignant tumors. Am J Surg Pathol. 2000;24(3):386-95. doi: 10.1097/00000478-200003000-00007.
10. Jemal A, Siegel R, Ward E, et al. Cancer statistics, 2007. CA Cancer J Clin. 2007;57:43-66.
11. Kransdorf MJ, Murphey MD. Imaging of soft tissue tumors. 2nd ed. Philadelphia: Lippincott Williams & Wilkins; 2006.
12. Noailles T, Brulefert K, Briand S, et al. Giant cell tumor of tendon sheath: open surgery or arthroscopic synovectomy? A systematic review of the literature. Orthop Traumatol Surg Res. 2017;103(5):809-14. doi: 10.1016/j.otsr.2017.03.016.