Stenosi lombari
Unità Operativa di Ortopedia e Traumatologia, Azienda Ospedaliero-Universitaria S. Anna,
Università degli Studi di Ferrara, Ferrara
La stenosi lombare (LSS) viene definita come una sindrome clinica caratterizzata da dolore ai glutei o agli arti inferiori, con o senza mal di schiena, associato a una riduzione dello spazio disponibile per gli elementi neurali e perivascolari della colonna vertebrale lombare1. È una condizione caratterizzata da cambiamenti nella conformazione dei dischi, nel legamento giallo e nelle faccette articolari che causano un restringimento degli spazi attorno alle strutture neurovascolari. Questi cambiamenti portano ad una radicolopatia dinamica, con riduzione della autonomia deambulatoria e altre disabilità1.
PATOGENESI
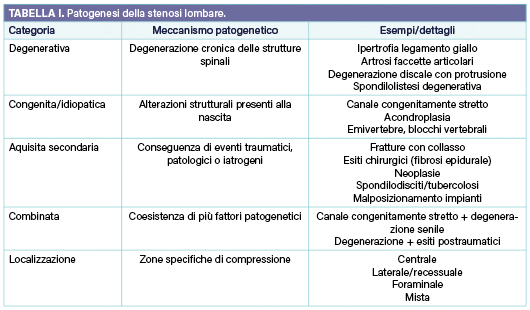
Le principali patogenesi della stenosi lombare sono riassunte nella Tabella I. La stenosi degenerativa acquisita è il tipo più frequente. In questo caso, la degenerazione discale con diminuzione in altezza del disco provoca un restringimento indiretto dello spazio nei forami di coniugazione; inoltre, nel canale spinale determina l’allentamento ed ispessimento del legamento giallo. Lo stesso processo degenerativo discale può innescare a sua volta un’instabilità segmentaria in cui l’ipermobilità relativa provoca l’ipertrofia delle faccette articolari posteriori e dei legamenti circostanti. Il legamento giallo può ispessirsi, specialmente nell’area in cui si inserisce alla capsula articolare spinale attorno al recesso laterale, contribuendo alla compressione delle radici nervose2. La stenosi congenita è caratterizzata da un canale stretto risultante da peduncoli congenitamente corti; tale condizione si associa solitamente ad una più precoce comparsa della sintomatologia. La stenosi può insorgere anche nel contesto di una spondilolistesi degenerativa o può essere derivante da una precedente spondilolisi. In questi casi predomina la lombalgia, con claudicatio neurogena come sintomo secondario. La stenosi può verificarsi anche al livello adiacente a una precedente fusione spinale (sindrome giunzionale). Altre cause riconosciute di stenosi spinale includono fra le altre il morbo di Paget, l’acromegalia e diverse altre condizioni3.
CLINICA
La stenosi spinale lombare è spesso asintomatica. La difficoltà della diagnosi risiede nell’assenza di criteri diagnostici standardizzati per il rachide lombare e dalla presenza di una non chiara correlazione tra quadro clinico ed imaging. Sebbene l’incidenza e la prevalenza della LSS sintomatica non siano note, questa rappresenta l’indicazione più frequente per la chirurgia spinale nei pazienti di età superiore ai 65 anni3. I sei fattori clinici più importanti nella diagnosi di LSS sono 4: 1) dolore agli arti inferiori ed ai glutei durante la deambulazione, 2) flessione anteriore del tronco durante la deambulazione in modo da alleviare i sintomi, 3) sedersi o piegarsi in avanti per alleviare il dolore, 4) polso valido e simmetrico dell’arteria dorsale del piede, 5) miglioramento o regressione con il riposo, 6) debolezza degli arti inferiori e della zona lombare.
I pazienti con stenosi sintomatica sono generalmente a proprio agio quando sono seduti e mostrano un peggioramento della sintomatologia durante una camminata prolungata. Una delle iniziali manifestazioni della patologia è spesso la mancanza di equilibrio evidenziabile attraverso la manovra di Romberg. Secondo Katz et al. 5 il riscontro di un’andatura a base allargata tra i pazienti con mal di schiena ha una specificità superiore al 90% per la stenosi lombare. L’andatura a base allargata non è un sintomo diretto della stenosi lombare, ma può essere una conseguenza della instabilità spinale o dei meccanismi compensatori adottati per ridurre il dolore e il senso di debolezza provocati dalla stenosi stessa, che porta il paziente ad avere una posizione più stabile e incerta durante la deambulazione. All’esame neurologico, il deficit sensitivo-motorio può essere osservato a causa della compressione delle radici nervose lombari distali nei quadri di grave stenosi o nella spondilolistesi degenerativa, e si determina in circa il 50% dei pazienti con stenosi lombare sintomatica.
DIAGNOSI DIFFERENZIALE
Questa patologia entra in diagnosi differenziale con altre malattie che hanno manifestazioni simili come la neuropatia periferica e la claudicatio vascolare, l’artrosi dell’anca e quella del ginocchio. Il processo di diagnosi differenziale di queste condizioni può essere complicato dalla loro frequente coesistenza. Nella diagnosi è opportuno indagare l’anamnesi ed eseguire un accurato esame obiettivo. Una sfida diagnostica è differenziare la claudicatio neurogena causata da LSS dalla claudicatio vascolare, poiché entrambe presentano dolore alle gambe durante la deambulazione. I pazienti con le due patologie presentano una diversa esacerbazione dei sintomi con la postura e con lo sforzo; i pazienti con claudicatio vascolare spesso migliorano con il riposo anche mantenendo la stazione eretta, mentre quelli con claudicatio neurogena spesso hanno bisogno di sedersi o di flettersi in avanti per avere un sollievo dalla sintomatologia1.
DIAGNOSTICA PER IMMAGINI
Al momento non è stata dimostrata una correlazione diretta tra sintomi clinici e diametro anteroposteriore del canale spinale lombare; tuttavia, i parametri riportati più spesso per la stenosi centrale sono il diametro anteroposteriore (< 10 mm) e l’area della sezione trasversale (< 70 mm2) del canale spinale, mentre l’altezza e la profondità del recesso laterale sono utilizzate per la diagnosi di stenosi laterale e il diametro neuroforaminale per la stenosi foraminale6. Sebbene la presenza di restringimento anatomico e compressione neurovascolare nell’imaging sia necessaria per confermare diagnosi di LSS, da sola questa non è sufficiente; Infatti, la LSS è in primis una sindrome clinica, e non un reperto anatomico o radiologico7. Nella diagnostica per immagini vengono utilizzate sia la risonanza magnetica (MRI) che la tomografia computerizzata (TC) che possono confermare la presenza di stenosi spinale, poiché entrambe possono rilevare le caratteristiche cardinali della stenosi come riduzioni dell’area della sezione trasversale del canale centrale e dei forami neurali7.
Radiografia
Sebbene metodiche di secondo livello permettano una migliore caratterizzazione del quadro stenotico, le radiografie sono comunque l’esame di primo livello da effettuare lo screening per LSS. Il restringimento può verificarsi nel canale spinale centrale, nell’area sotto le faccette articolari (stenosi sottoarticolare), o più lateralmente, nei forami neurali2. Le radiografie possono mostrare la presenza di una spondilolistesi, fornire una stima dell’entità del restringimento dello spazio del disco e dell’ipertrofia delle faccette articolari, e soprattutto possono essere effettuate con proiezioni in piedi e dinamiche in flessoestensione. A livello dei neuroforami possono evidenziare osteofiti, suggerendo una stenosi foraminale.
Risonanza magnetica
L’MRI è attualmente il metodo raccomandato per confermare la diagnosi di LSS in pazienti con claudicatio neurogena persistente7 (Fig. 1), ma non dovrebbe essere utilizzata a scopo di screening poiché esiste una bassa correlazione tra il grado di stenosi morfologica osservata ed i sintomi clinici. Nella MRI pesata T1 sagittale, le stenosi foraminali sono ben visualizzate con la perdita del tessuto adiposo perineurale rispetto al normale forame.
Tomografia assiale computerizzata
La TC viene spesso utilizzata in vista dell’intervento chirurgico anche se non è la metodica di scelta per la diagnosi di LSS, garantendo una migliore visualizzazione dei reperti ossei. La TC è in genere raccomandata qualora la MRI sia controindicata o non disponibile2.
Altre metodiche diagnostiche
L’elettromiografia non è utilizzata di routine, ma può essere utile in pazienti che hanno anamnesi positiva per diabete o in quelli con altri tipi di neuropatia. La sua utilità è limitata dal fatto che nello stesso paziente possono coesistere stenosi spinale e neuropatia periferica1.
TRATTAMENTO CONSERVATIVO
Il trattamento non chirurgico è appropriato per i pazienti con sintomi da lievi a moderati. Le strategie terapeutiche comunemente utilizzate includono riposo a letto, farmaci antinfiammatori, corticosteroidi, miorilassanti, antidepressivi e anticonvulsivanti, fisioterapia, uso di ortesi, infiltrazioni spinali, modifica dello stile di vita e riabilitazione 1. L’infiltrazione epidurale di steroidi viene utilizzata nei casi di scarsa risposta ai farmaci, collocandosi in una fase intermedia tra i trattamenti conservativi e chirurgici. Questa ha come obiettivo la riduzione della risposta infiammatoria e dell’edema responsabile della compressione delle radici nervose 2. Le indicazioni includono dolore acuto irradiato e la claudicatio neurogena, che interferiscono con la vita quotidiana, nonostante la somministrazione di analgesici e il riposo 2. Tuttavia, le infiltrazioni sono maggiormente efficaci nel trattamento delle radicolopatie, mentre il contributo sulla lombalgia e sulla claudicatio può essere inferiore.
TRATTAMENTO CHIRURGICO
La decisione di eseguire un intervento chirurgico si basa sull’incapacità da parte dei pazienti di svolgere le attività quotidiane nonostante un adeguato trattamento conservativo per almeno 2-3 mesi2. L’obiettivo principale è di decomprimere il canale spinale centrale ed i forami di coniugazione, eliminando la compressione sulle radici dei nervi spinali. I dettagli dell’approccio chirurgico variano in base alla posizione della stenosi, al numero di segmenti interessati, alla deformità associata o all’instabilità spinale, alla storia di precedenti interventi chirurgici ed alle preferenze del chirurgo. I vari approcci includono laminectomia tradizionale, laminotomie bilaterali, decompressione bilaterale attraverso laminotomia unilaterale e diverse forme di laminoplastica8. Una delle maggiori controversie sulla chirurgia per la stenosi lombare è il ruolo dell’artrodesi e l’uso di strumentazione per la stabilizzazione. Questa tecnica è generalmente raccomandata in casi di stenosi spinale associata a spondilolistesi degenerativa, stenosi ricorrente dopo precedente decompressione, instabilità o scoliosi 8,9.
CAPITOLO 88Bibliografia.
- Katz JN, Harris MB. Clinical practice. Lumbar spinal stenosis. N inglese J Med. 2008;358(8):818-825. doi: 10.1056/NEJMcp0708097.
- Lee BH, Moon SH, Suk KS, et al. Lumbar Spinal Stenosis: Pathophysiology and Treatment Principle: a Narrative Review. Asian Spine J 2020;14(5):682-693. doi: 10.31616/asj.2020.0472.
- Watters WC 3rd, Baisden J, Gilbert TJ, et al. Degenerative lumbar spinal stenosis: an evidence-based clinical guideline for the diagnosis and treatment of degenerative lumbar spinal stenosis. Spine J. 2008;8(2):305-310. doi: 10.1016/j.spinee.2007.10.033.
- Tomkins-Lane C, Melloh M, Lurie J, et al. ISSLS Prize Winner: Consensus on the Clinical Diagnosis of Lumbar Spinal Stenosis: Results of an International Delphi Study. Spine (Phila Pa 1976). 2016;41(15):1239-1246. doi: 10.1097/BRS.0000000000001476.
- Katz JN, Dalgas M, Stucki G, et al. Degenerative lumbar spinal stenosis. Diagnostic value of the history and physical examination. Arthritis Rheum. 1995;38(9):1236-1241. doi: 10.1002/art.1780380910.
- Steurer J, Roner S, Gnannt R, et al. Quantitative radiologic criteria for the diagnosis of lumbar spinal stenosis: a systematic literature review. BMC Musculoskelet Disord. 2011;12:175. doi: 10.1186/1471-2474-12-175.
- De Schepper EI, Overdevest GM, Suri P, et al. Diagnosis of lumbar spinal stenosis: an updated systematic review of the accuracy of diagnostic tests. Spine (Phila Pa 1976). 2013;38(8):E469-E481. doi: 10.1097/BRS.0b013e31828935ac.
- Sengupta DK, Herkowitz HN. Lumbar spinal stenosis. Treatment strategies and indications for surgery. Orthop Clin North Am. 2003;34(2):281-295. doi: 10.1016/s0030-5898(02)00069-x.
- Kang T, Park SY, Park GW, Lee SH, Park JH, Suh SW. Biportal endoscopic discectomy for high-grade migrated lumbar disc herniation. J Neurosurg Spine. 2020;1-6. doi: 10.3171/2020.2.SPINE191452.