Rigidità e instabilità
1 UOC Ortopedia e Traumatologia AO San Camillo-Forlanini, Roma; 2 Sapienza, Università di Roma
INTRODUZIONE
L’articolazione del gomito risulta particolarmente prona allo sviluppo di due condizioni patologiche: l’instabilità e la rigidità. Sebbene considerate forme diametralmente opposte di patologia, esse spesso coesistono dando origine ad uno spettro di patologie ampio e di difficile inquadramento. Frequentemente è possibile riconoscere un’eziologia traumatica per entrambe le patologie, sebbene le forme congenite o da “overuse” siano osservabili nella pratica clinica. Il corretto inquadramento diagnostico, ottenuto mediante un’accurata valutazione clinica e strumentale, consente di pianificare correttamente il trattamento.
RIGIDITÀ DEL GOMITO
Un gomito si definisce “rigido” quando vi è una limitazione dell’escursione articolare. Attualmente, questa limitazione è considerata significativa quando è presente un arco di movimento in estensione-flessione e/o in supinazione-pronazione inferiore a 30°-130° e 50°-50°, rispettivamente 1-2. Storicamente, Morrey 2 ha definito questo range articolare come “funzionale” sebbene attualmente per molte attività quotidiane, sportive, ludiche o lavorative questo arco di movimento appaia spesso insufficiente.
Eziologia
Occorre distinguere tra rigidità congenite e acquisite. Le rigidità congenite implicano anomalie nello sviluppo fetale che spesso hanno origine da quadri malformativi, talvolta associati a quadri sindromici.
Le rigidità acquisite, al contrario, insistono su un’articolazione inizialmente “normale” che a seguito di patologia traumatica (più frequente), immunitaria (patologie autoimmuni), degenerativa (artrosi) o metabolica (patologia da cristalli), sviluppa alterazioni delle componenti articolari. Un’ulteriore distinzione va fatta nello spettro delle rigidità acquisite tra forme derivanti da una patologia occorsa in epoca di accrescimento o dell’adulto: le prime, sottendono spesso anomalie morfologiche secondarie allo sviluppo dell’articolazione dopo il trauma che rendono molto complesso il trattamento.
Fisiopatologia
La rigidità di gomito può essere causata da una o più delle seguenti alterazioni patologiche:
-
ossificazioni eterotopiche;
-
osteofitosi;
-
sinostosi (più frequenti le radio-ulnari);
-
sinechie;
-
retrazioni fibrose di legamenti e capsula;
-
distorsione dei capi articolari (malformazioni, vizi di consolidazione, necrosi);
-
obliterazione delle fossette coronoidea, radiale e olecranica (osteofitosi, callo osseo, tumori);
-
retrazioni muscolo-tendinee (traumatiche, deficit neurologici);
-
procidenza o “impingement” generato da mezzi di sintesi precedentemente applicati;
-
incongruenza e sub-lussazione articolare;
-
retrazioni cicatriziali cutanee (ustioni o ferite lacero-contuse, cicatrici chirurgiche)
Classificazione
La classificazione proposta da Morrey 2 è quella di più frequente utilizzo e prevede 3 tipologie:
-
rigidità intrinseca: è causata da patologie che riguardano le superfici articolari;
-
rigidità estrinseca: è causata dalle patologie che alterano legamenti, capsula o tessuti molli periarticolari (ad esempio, ossificazioni eterotopiche, retrazioni muscolari, retrazioni capsulo-legamentose, ecc) e cute. Include anche le forme più rare di spasticità neuro-mediata;
-
mista (più frequente): comprende elementi di ambedue le precedenti.
La rigidità può essere classificata anche in base al grado di escursione articolare residua, sebbene questo tipo di classificazione sia di utilità clinica limitata se non si considera anche quale parte dell’arco funzionale sia stata persa:
-
lieve: ROM >90°
-
moderata: ROM 60-90°
-
grave: ROM 30-60°
-
molto grave: ROM <30°
Anamnesi
È fondamentale chiarire tempistiche e modalità di insorgenza della rigidità.. Una rigidità insorta in epoca pediatrica deve far sospettare processi malformativi congeniti o acquisiti in seguito a traumatismo nell’epoca di accrescimento; una rigidità insorta in modo progressivo può far pensare a un processo degenerativo artrosico (lavoratore manuale), artritico (patologia infiammatoria cronica a carattere autoimmune) o metabolico.
In caso di rigidità post traumatica, è fondamentale chiarire: diagnosi iniziale, tipologia di trattamento (conservativa o chirurgica), tipologia, tempistica e modalità di immobilizzazione post trauma o trattamento chirurgico, durata e tipologia di trattamento riabilitativo. è importante, inoltre, indagare il decorso post operatorio: regolare o complicato (deiscenze o ritardi di cicatrizzazione della ferita chirurgica, infezioni, terapie antibiotiche e loro durata).
In caso di intervento chirurgico è necessario ottenere tutta la documentazione clinica comprensiva di immagini radiografiche pre- e post-trattamento e descrizione dell’intervento chirurgico. Inoltre, è sempre fondamentale verificare la posizione del nervo ulnare a fine intervento (non isolato, isolato senza neurolisi, neurolisi in situ, trasposizione sottocutanea o sottomuscolare): ciò è essenziale nel caso in cui si programmi un’ulteriore procedura chirurugica.
Esame obiettivo
L’esame obiettivo parte dalla valutazione cutanea: sede ed estensione delle cicatrici chirurgiche se presenti, loro trofismo, secrezioni; esiti cutanei da ustione.
È necessario registrare l’arco di movimento in flesso-estensione e prono supinazione del gomito. Attenzione va posta alla tipologia di “arresto” dell’escursione articolare e alla sua localizzazione nell’arco di movimento (ROM): un arresto “elastico” parzialmente cedevole, deve far pensare a una rigidità estrinseca da retrazione capsulare; un arresto “duro” non cedevole, a ossificazioni eterotopiche, osteofitosi articolare o distorsione dei capi ossei. Molto importante è, infine, l’esecuzione di un corretto esame neurologico volto a individuare neuropatie associate, in particolare del nervo ulnare.
Diagnostica per immagini
L’inquadramento della rigidità prevede l’esecuzione di esami strumentali di I e II livello. Le radiografie del gomito nelle proiezioni standard sono l’esame di base con cui dovrebbe partire la diagnostica per immagini: consentono di valutare congruenza articolare, presenza di ossificazioni eterotopiche, esiti traumatici, mezzi di sintesi di pregressi interventi, vizi di consolidazione, calcificazioni distrofiche dei tessuti molli.
La TC del gomito con ricostruzioni 2D e 3D rappresenta un esame di secondo livello fondamentale in questa patologia, in quanto consente di ottenere una visione tridimensionale del gomito estremamente utile per inquadrare la rigidità e per programmare l’intervento chirurgico. La RM del gomito, l’ecografia statica e dinamica e l’esame EMNG completano in alcuni casi lo studio diagnostico.
Trattamento
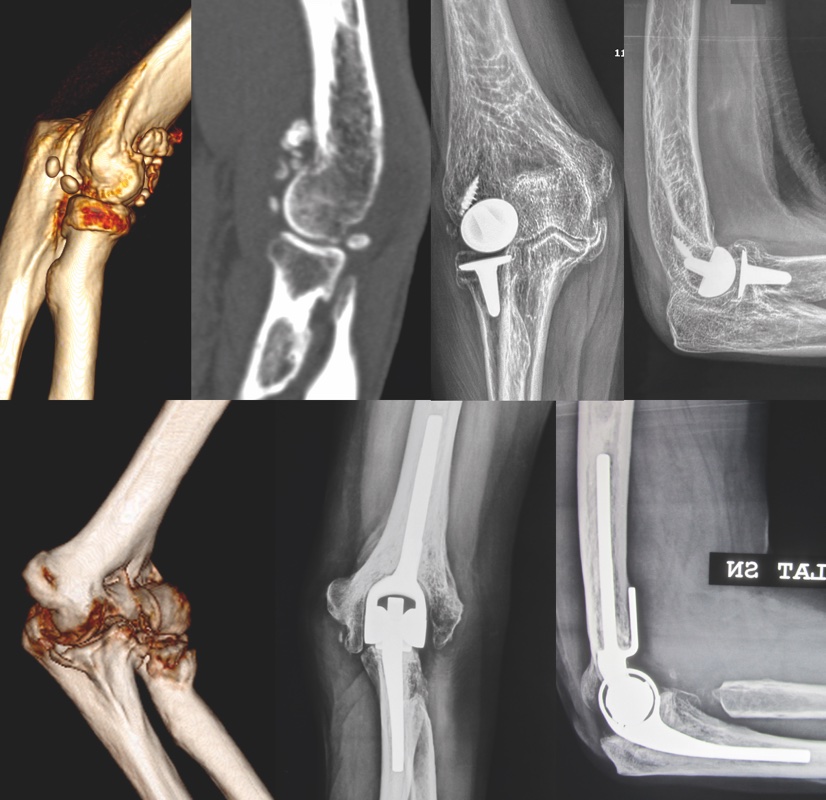
Il trattamento della rigidità può essere sia di tipo chirurgico che conservativo. Il trattamento conservativo è indicato nei pazienti che hanno osservato un periodo più o meno lungo di immobilizzazione post trauma e per i quali l’insorgenza della rigidità è < 6 mesi. In tali casi, in assenza di elementi con valore prognostico negativo, quali l’incongruenza articolare e i vizi di consolidazione intra-articolari, è indicato eseguire un percorso riabilitativo con supervisione di un fisioterapista esperto. Il trattamento chirurgico della rigidità è estremamente complesso e ha carattere fortemente “personalizzato”. In caso di patologia artrosica primaria o secondaria il trattamento, valutato il grado di usura condrale, è mirato alla liberazione da processi osteofitari delle fossette olecranica e coronoidea così come all’asportazione di corpi liberi e capsula retratta. In caso di grave artrosi, è indicata la sostituzione protesica del gomito (totale o parziale) (Fig. 1).
In caso di esiti traumatici con vizi di consolidazione e/o pseudoartrosi il trattamento prevede la valutazione dello stato delle superfici articolari, dei vizi di consolidazione (intra o extraarticolari), della sede e tipologia della pseudoartrosi, della presenza di mezzi di sintesi e dello stato neurologico. In questi casi, il trattamento varia dalle artrolisi, alle osteotomie di correzione e sostituzione protesica; nelle pseudoartrosi è spesso indicata la bonifica, l’apposizione di innesti ossei autologhi e la nuova osteosintesi.
INSTABILITÀ DI GOMITO
Il gomito si definisce “instabile” quando il fallimento degli stabilizzatori primari (legamenti collaterali mediale e laterale, articolazione omero-ulnare) e/o secondari (articolazione radio-capitellare, capsula, muscoli) dell’articolazione determina una perdita totale o parziale dei rapporti articolari omero-ulnari, radio-omerali e radio-ulnari prossimali. L’instabilità comprende uno spettro di patologie molto diverse tra loro all’interno del quale vi sono differenti pattern dotati di distinte entità patologiche e caratteristiche clinico-strumentali.
L’instabilità di gomito si definisce “semplice”, quando la lesione interessa le sole strutture capsulari e legamentose; “complessa” quando alle lesioni legamentose si associano lesioni ossee.
EZIOLOGIA
Le cause di instabilità possono essere:
-
Traumatiche (forma più frequente);
-
“Overuse”;
-
Congenite;
-
Infiammatorie;
-
Iatrogene.
CLASSIFICAZIONE
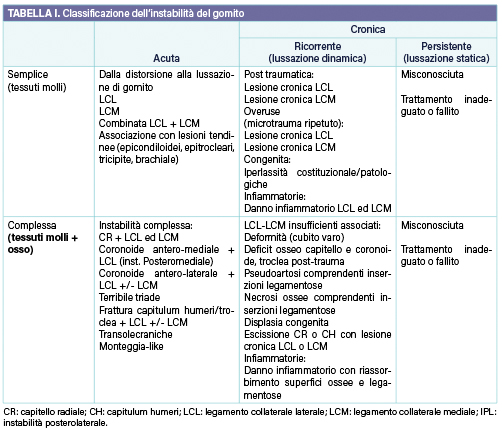
Nel 2015, la Società Italiana di Chirurgia di Spalla e Gomito (SicSeG) ha proposto una classificazione omnicomprensiva dell’instabilità di gomito (Giannicola, G, Pederzini L, Porcellini G, Rotini R, Sard A. L’instabilità del gomito: Classificazione e trattamento. Relazione orale VII Corso Nazionale SICSEG, 100° Congresso SIOT, Roma 7-10 Novembre 2015). La Tabella I mostra tale classificazione.
DIAGNOSI
La diagnosi di instabilità del gomito è relativamente semplice nei casi di lussazione statica evidente radiograficamente sia nelle forme acute che croniche persistenti; può risultare più complessa nelle forme acute dove l’articolazione si è ridotta spontaneamente al momento del trauma e nelle forme croniche ricorrenti, dove la perdita dei rapporti articolari è temporanea (instabilità dinamica) e determinata da alcune richieste funzionali e/o da alcune particolari posizioni dell’arto nello spazio, a causa della gravità. In questi ultimi casi, l’articolazione può apparire ridotta sulle radiografie standard e l’instabilità manifestarsi solamente nelle radiografie o scopia sotto stress.
Anamnesi
Nei casi di instabilità traumatica, occorre definire le modalità con cui è avvenuto il trauma e ricostruire con il paziente la posizione dell’arto nello spazio; le cadute a mani protese in avanti o una caduta con arto retroposto si associano a meccanismi traumatici differenti (instabilità postero-laterale, instabilità posteromediale, instabilità per traumi diretti posteriormente) che generano diversi pattern di fratture-lussazioni. Nei casi con radiografie apparentemente negative è molto utile chiedere al paziente se ha avuto la sensazione che qualcosa “uscisse e rientrasse”, di scrosci articolari, di “clock”, al fine di identificare le sublussazioni e lussazioni autoridottesi.
Nelle instabilità croniche, occorre verificare la presenza di pregressi traumi a carico del gomito e il loro trattamento, l’esecuzione di attività sportive (lanciatori) o lavorative che stressano ripetutamente l’articolazione, l’utilizzo di stampelle o bastoni per patologie intercorrenti, l’uso di infiltrazioni locali; tutte queste informazioni sono utili per comprenderne l’eziologia. Il paziente tipicamente lamenterà algia in sede mediale o laterale con sensazione di instabilità nel corso di talune attività che esercitano uno stress sul gomito (ad esempio, sollevare una bottiglia di acqua comporta un varo stress sintomatico nell’instabilità posterolaterale). Infine, è sempre opportuno indagare la presenza di sintomi neurologici associati (parestesie, ipoestesie, deficit motori).
Esame obiettivo
In ambito traumatico acuto il gomito lussato mostra alterazione del profilo anatomico; in caso di lussazione autoridotta, la clinica è comunque più rilevante di una banale distorsione isolata. In particolare, la maggiore tumefazione, segni di versamento articolare e la riluttanza del paziente alla mobilizzazione attiva e passiva determinata dal dolore intenso devono porre il sospetto di avvenuta lussazione; i test di instabilità sotto stress, il dolore in sede mediale e laterale e la valutazione dell’integrità delle componenti tendinee completano la valutazione clinica. Nella lussazione cronica, vi è una sintomatologia più attenuata e rappresentata da rigidità e alterazione del profilo anatomico. In caso di pregressi interventi, occorre valutare il trofismo cutaneo, la sede e dimensioni delle cicatrici, il grado di congruenza e articolarità del gomito e approfondire il tipo di trattamento già eseguito. Nelle forme ricorrenti o dinamiche, l’elicitazione del sintomo doloroso e dell’instabilità nel corso della visita con opportuni test clinici è di fondamentale importanza. L’esame obiettivo va sempre concluso con la valutazione neurologica.
DIAGNOSTICA PER IMMAGINI
L’iter diagnostico prevede: esame radiografico in proiezioni standard (AP+laterale) e nelle forme ricorrenti quelle sotto stress in varo e valgo e durante il pivot-shift test. L’esame TC con ricostruzioni 2D e 3D consente di valutare le lesioni e i difetti ossei e lo stato delle superfici articolari. La valutazione più significativa è rappresentata dalla valutazione fluoroscopica del paziente in anestesia. La RM del gomito è indicata: per valutare lo stato cartilagineo, nel sospetto di lesioni tendinee associate o nelle forme infiammatorie; l’ecografia, riveste attualmente un ruolo minore anche se, in mani esperte, può essere utilmente impiegata in modalità dinamica per valutare la tenuta legamentosa sotto stress.
TRATTAMENTO
Instabilità acuta semplice
L’indicazione al trattamento conservativo è rappresentata da un gomito stabile post riduzione nel range 40°-130° di E-F. In questi casi, immobilizzazione in doccia gessata a 90° per 7 giorni poi la rieducazione funzionale con tutore (articolato o statico) eseguita in posizione over-head nei primi 45 giorni. Posizione dell’avambraccio durante l’estensione: pronazione, in caso di lesione del LCL; supinazione, in caso di lesione del LCM; neutra: lesione di ambedue.
Il trattamento chirurgico è destinato ai casi di lussazione o sublussazione irriducibile del gomito o in caso di instabilità oltre i 40° di flessione e consiste nella riparazione legamentosa e tendinea con ancore o sutura transossea. Successivamente, rieducazione precoce in tutore, in modo simile al trattamento conservativo.
Instabilità cronica semplice ricorrente o persistente
Il trattamento conservativo è da riservare ai casi che, per condizioni cliniche generali, volontà o controindicazioni, non possono essere sottoposti a intervento chirurgico.
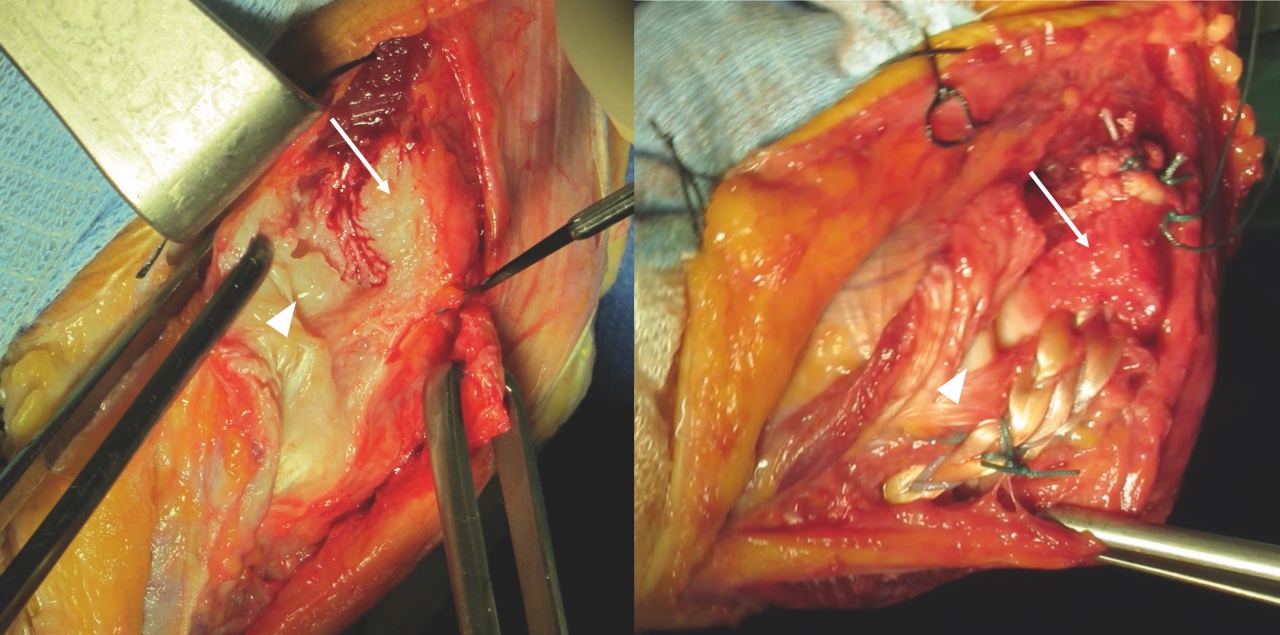
Nelle forme ricorrenti, il trattamento chirurgico è indicato nei casi sintomatici in presenza di un’evidente instabilità ai test diagnostici. In questi casi, è indicata la reinserzione del legamento deteso quando il tessuto è di buona qualità ovvero la ricostruzione con innesti tendinei quando il legamento è degenerato (Fig. 2).
Nelle forme persistenti, dove l’articolazione è cronicamente lussata, è prima necessario eseguire un’ampia artrolisi per consentire la riduzione dell’articolazione. In questi casi è possibile proteggere la reinserzione/ricostruzione legamentosa con un fissatore esterno/interno dinamico.
Instabilità acuta complessa
Il trattamento conservativo è da riservare ai soli pazienti con controindicazioni all’intervento chirurgico e nei casi (rari) in cui le fratture appaiono composte.
Il trattamento chirurgico prevede la sistematica valutazione e riparazione di tutti gli stabilizzatori primari e secondari del gomito con l’ORIF di tutte le fratture e la riparazione sistematica dei tessuti molli del compartimento laterale; in alcuni casi di instabilità persistente dopo questa ricostruzione, si procede anche alla riparazione del LCM 3.
Instabilità cronica complessa persistente e ricorrente
Il trattamento chirurgico è influenzato da vari fattori (età, richieste funzionali, stato della articolazione) e deve mirare a ricostruire gli stabilizzatori ossei e legamentosi di questa articolazione 4. Nelle forme datate (oltre 6-9 mesi), dove è presente una degenerazione marcata delle superfici articolari, è indicato eseguire una protesi totale del gomito.
CAPITOLO 44Bibliografia.
-
Søjbjerg JO. The stiff elbow. Acta Orthop Scand. 1996 Dec;67(6):626-31. doi: 10.3109/17453679608997771.
-
Jupiter JB, O’Driscoll SW, Cohen MS. The assessment and management of the stiff elbow. Instr Course Lect. 2003;52:93–111.
-
Giannicola G, Sacchetti FM, Greco A, et al. Management of complex elbow instability. Musculoskelet Surg. 2010 May;94 Suppl 1:S25-36. doi: 10.1007/s12306-010-0065-8.
-
Giannicola G, Sessa P, Calella P,et al. Chronic complex persistent elbow instability: a consecutive and prospective case series and review of recent literature. J Shoulder Elbow Surg. 2020 Apr;29(4):e103-e117. doi: 10.1016/j.jse.2019.11.021