Revisioni di protesi di anca: il femore
Dipartimento di Chirurgia Generale e Specialità Chirurgiche Mediche, Sezione di Ortopedia e Traumatologia,
P.O. “Policlinico Gaspare Rodolico”, Università degli Studi di Catania, Catania, Italia
INTRODUZIONE
Le revisioni di protesi totale di anca (PTA) sono drasticamente aumentate negli ultimi 20 anni, a causa del crescente numero di nuovi impianti e della diminuzione dell’età dei pazienti sottoposti a tale procedura. Negli ultimi due decenni, il tasso di interventi di PTA eseguite ogni anno in Italia è aumentato esponenzialmente e nel 2017, secondo i dati RIAP, sono state impiantate circa 39.000 protesi con una copertura del panorama nazionale del 65% 1. Negli USA il 90% degli impianti ha un tasso di sopravvivenza a 10-15 anni di follow-up, con tasso di revisione annuale stimato tra l’1 e il 3%; si prevede che il tasso di revisioni raddoppierà entro il 2026 2. Le cause principali di revisione sono: la mobilizzazione asettica, l’instabilità, l’osteolisi, le infezioni, le fratture periprotesiche e il mal posizionamento delle componenti.
VALUTAZIONE DEL PAZIENTE
La corretta valutazione di una protesi dolorosa può essere complessa in quanto il dolore riferito all’anca può avere diverse origini e cause. È opportuno distinguere cause estrinseche (patologie della colonna, borsite trocanterica e tendiniti dell’ileo-psoas) da cause intrinseche (mobilizzazione asettica, infezioni o fratture) di dolore all’anca. Data la difficoltà a effettuare la diagnosi, è opportuno escludere il sospetto di infezione, e per tale motivo sarà necessario eseguire esami di laboratorio (conta leucocitaria e indici di flogosi) ed eventualmente un’artrocentesi per la conta dei globuli bianchi e dei neutrofili. Per evitare falsi negativi è opportuno che l’artrocentesi venga effettuata dopo almeno 14 giorni di sospensione di eventuali terapie antibiotiche.
IMAGING
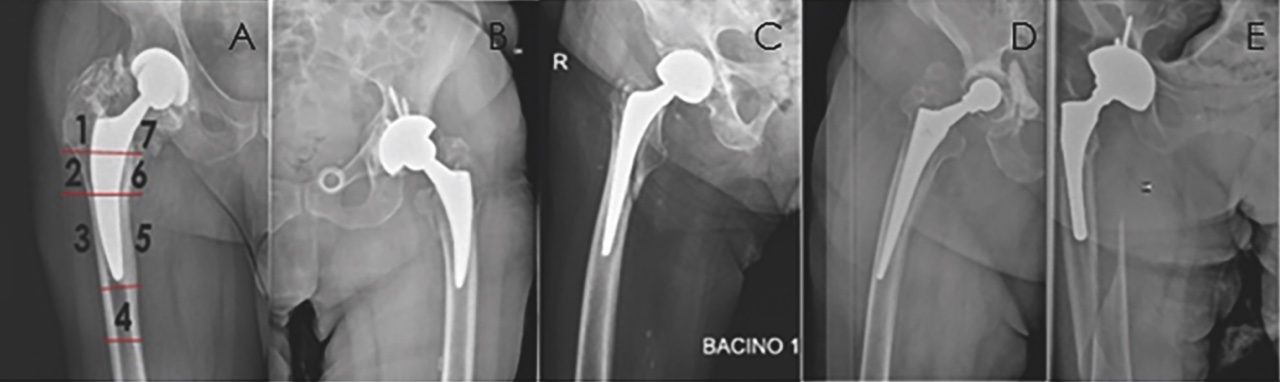
L’imaging può permettere di valutare lo stato di salute delle componenti protesiche; esami di primo livello sono le radiografie di bacino e anca, da comparare con immagini precedenti per rilevare eventuali campanelli di allarme per una possibile mobilizzazione asettica. Per la valutazione dello “stato di salute” dello stelo femorale viene effettuata un’analisi delle sette zone di Gruen (Fig. 1), per indicare in modo univoco aree di scollamento, strie di radiolucenza, stress shielding, effetto mensola, cedimenti dell’impianto, subsidenza, frattura periprotesica, osteolisi, etc. Approfondimenti diagnostici possono essere eseguiti con tecniche di secondo livello come la TAC per valutare il bone stock e il posizionamento delle componenti, la RM per valutare la compromissione o il coinvolgimento dei tessuti molli periprotesici, e la Scintigrafia o la PET per escludere una infezione periprotesica.
CLASSIFICAZIONE DEI DIFETTI FEMORALI
Esistono molte classificazioni per identificare la perdita di bone stock femoral; fra queste, quella proposta dall’American Academy of Orthopaedic Surgeons (AAOS) e quella di Paprosky (Tab. I) 3, 4 sono tra le più utilizzate.
FRATTURE PERIPROTESICHE
Vi sono diverse classificazioni che vengono utilizzate per identificare le fratture periprotesiche dello stelo, tra le più famose ricordiamo la classificazione di Duncan & Masri-Vancouver 5, che suddivide le fratture in base alla posizione, stabilità dello stelo e bone stock (Fig. 1).
Questa classificazione è utile per l’indicazione al trattamento. Le fratture di tipo A sono suddivise in: AG (greater trochanter) e AL (lesser trochanter), e indicano fratture solitamente conseguenti a osteolisi o piccoli traumi che possono essere trattate incruentemente nella maggior parte dei casi, mentre in casi eccezionali possono essere usati dei cerchiaggi per la sintesi.
Nelle fratture di tipo B, riconosciamo le B1, in cui la rima si sviluppa in corrispondenza dello stelo, ma lo stesso è stabile; queste possono quindi essere trattate con placca, viti e/o cerchiaggi. Le fratture tipo B2 sono caratterizzate dalla sospetta mobilizzazione dello stelo protesico; in questi pazienti viene presa in considerazione l’eventuale revisione dell’impianto, sebbene alcuni pazienti possano beneficiare di una osteosintesi, soprattutto se il paziente è in condizioni generali compromesse. Le fratture di tipo B3, oltre all’instabilità dello stelo, sono caratterizzate da scarso bone stock. Pertanto in questi casi, oltre alla sostituzione dello stelo, si rende necessario l’innesto di tessuto osseo.
Le fratture di tipo C sono distali alla protesi (almeno 2 cm distalmente dall’apice dello stelo) e sono trattate preferibilmente mediante osteosintesi con l’utilizzo di placche, viti e/o cerchiaggi, oppure, se la frattura dista almeno 6 cm dall’apice dello stelo, si può utilizzare un chiodo retrogrado.
REVISIONE DELLO STELO FEMORALE
Osteotomie
L’osteotomia del grande trocantere (OGT) e l’osteotomia trocanterica estesa (OTE) forniscono un utile ausilio per facilitare l’esposizione dello stelo e la sua rimozione in situazioni in cui sia particolarmente osteointegrato. L’OGT avviene in senso assiale ed è realizzata in modo che il medio e il piccolo gluteo rimangano inseriti sul frammento trocanterico. L’OTE e le sue varianti, implicano un’osteotomia del terzo laterale della circonferenza femorale in continuità con il grande trocantere. Sollevando la porzione osteotomizzata con le inserzioni muscolari preservate, si può ottenere un’eccellente esposizione del canale femorale. La reinserzione in entramb e le tecniche prevede la fissazione del frammento osteotomizzato con mezzi di sintesi o cerchiaggi.
RIMOZIONE DI STELI NON CEMENTATI
Fattori critici da considerare nella rimozione della componente femorale non cementata sono la tipologia dell’impianto unitamente alla localizzazione e all’estensione del rivestimento poroso. È opportuno effettuare un’accurata pianificazione preoperatoria, in maniera tale da avere in sala operatoria tutto l’occorrente necessario per procedere all’intervento di revisione. L’eventuale porzione di osso prossimale che ricopre la componente impiantata deve essere rimossa. Per quanto concerne gli steli modulari, questi possono essere difficili da estrarre e possono richiedere l’utilizzo di uno strumentario specifico. In molti pazienti, nel caso di uno stelo integrato, è possibile utilizzare uno strumentario dedicato per la rimozione dello stelo, caratterizzato da osteotomi con lame flessibili con lunghezze e ampiezza variabili.
Steli rivestiti prossimalmente e completamente rivestiti di idrossiapatite
La rimozione di steli porosi può essere faticoso anche per chirurghi esperti. Se un primo tentativo di interruzione dell’interfaccia osso-impianto con osteotomi e/o trapani e lame ad alta velocità, dovesse fallire, il chirurgo potrebbe optare per un’OTE. Nel determinare la lunghezza dell’osteotomia è necessario raggiungere un equilibrio tra l’accesso alla componente femorale e il lasciare una quantità sufficiente di osso distale per consentire una fissazione diafisaria stabile della componente di revisione.
RIMOZIONE DI STELI CEMENTATI
La rimozione delle componenti femorali cementate richiede 3 fasi sequenziali: rottura dell’interfaccia cemento-protesi, rimozione dello stelo e infine estrazione del cemento trattenuto. Dopo aver ottenuto un’adeguata esposizione chirurgica, l’intera porzione prossimale della componente trattenuta, in particolare la spalla laterale, viene esposta utilizzando una combinazione di osteotomi, lame oscillanti e una fresa ad alta velocità. Quando possibile, è utile verificare se lo stelo è “lucido” quindi molto levigato o con rastremature; questa distinzione è importante per l’approccio alla rimozione, in quanto nel primo caso, la rimozione dovrebbe essere più agevole tramite l’utilizzo di massa battente, mentre nel secondo caso, la sua rimozione potrebbe risultare più difficoltosa. Dopo l’estrazione dello stelo, il cemento deve essere valutato per rilevare eventuali crepe o difetti. In casi selezionati, si può prendere in considerazione la cementazione di un nuovo stelo in un mantello di cemento ben fissato 2 (cement on cement). Più comunemente, si pratica la rimozione totale del cemento, partendo dalla zona metafisaria verso la diafisi, includendo anche il tappo. Ciò migliora la visibilità e aiuta a prevenire la perforazione o la frattura iatrogena del canale. Quando queste tecniche non vanno a buon fine, si può optare per una OTE o una finestra corticale distale secondo Wagner, per rimuovere il cemento distale e il tappo sotto visualizzazione diretta. Dopo la rimozione del cemento, va effettuata una valutazione del canale; se si sospetta una frattura o perforazione, sarà necessario bypassare i difetti con un nuovo stelo più lungo di almeno 4 cm 6.
MODALITÀ DI ANCORAGGIO FEMORALE
Steli biologici
La valutazione del deficit osso femorale è alla base della scelta dell’impianto quando si intenda utilizzare uno stelo da revisione non cementato; altri fattori da tenere in considerazione includono la morfologia del femore prossimale, il diametro del canale e alla qualità dell’istmo. Gli steli più comunemente usati includono steli monoblocco con rivestimento poroso prossimale o esteso, steli conici, steli modulari e mega-protesi.
Gli steli con rivestimento poroso prossimale sono utili nei pazienti con una minima perdita ossea della porzione metafisaria. In quelli con rilevante perdita ossea prossimale, questi steli non sono l’ideale 2.
Gli steli monoblocco da revisione con rivestimento poroso esteso costituiscono l’impianto principale per la maggior parte delle revisioni femorali. Sono gli steli più usati nei difetti di Paprosky di tipo I, II e IIIA e hanno lunghezza variabile per ottenere un ancoraggio (scratch-fit) ottimale. L’eccellente sopravvivenza di questi steli è ben descritta in un’analisi retrospettiva 7 che ha esaminato 905 revisioni femorali eseguite dal 1980 al 2006 con steli a rivestimento poroso esteso. I risultati di questo studio hanno evidenziato un tasso di revisione del 2,2%, con un’incidenza di mobilizzazione asettica dell’1,3% a poco più di 5 anni (range 2-11 anni). La tipologia di fissazione, inizialmente meccanica e successivamente biologica, si affida all’interazione con l’osso ospite e raramente necessita di innesti omologhi. Alcuni limiti mostrati da questo tipo di stelo, sono stati descritti in uno studio di Sporer et al. 8 che hanno esaminato una serie di 51 pazienti con difetti femorali tipo Paprosky III e IV. Lo studio ha evidenziato una scarsa sopravvivenza in femori con diametro del canale > 19mm o grandi difetti dell’istmo femorale. In questi casi, gli autori hanno raccomandato l’uso di uno stelo conico a presa diafisaria tipo Wagner, uso di uno stelo modulare o in casi selezionati un innesto osseo impattato per colmare i difetti ossei corticali e stimolarne l’osteogenesi.
Gli steli conici di tipo Wagner hanno indicazione analoga ai precedenti e inoltre possono essere utilizzati in casi di displasie femorali epifisio-metafisaria e canali femorali di grandi dimensioni. Garantiscono un’ottima presa meccanica primaria distale e consentono la mobilizzazione precoce anche in pazienti anziani. Sono inoltre una buona alternativa all’innesto osseo nei pazienti con scarso bone-stock femorale, in quanto favoriscono a livello prossimale un’abbondante neoformazione di osso 9.
Gli steli modulari sono composti da due porzioni, rispettivamente il corpo e lo stelo; queste strutture sono utili per poter raggiungere la stabilità nei pazienti con deformità extra-articolari o perdita ossea estesa, e trovano indicazione principalmente nei difetti Paprosky IIIB e IV. La porzione prossimale (corpo) con un rivestimento in idrossiapatite o metallo trabecolare, si accoppia ad un segmento diafisario scanalato, cilindrico o conico della lunghezza necessaria, anch’esso rivestito. Uno dei principali vantaggi di questa tipologia di stelo è una fissazione indipendente della diafisi, con lo stelo di diametro appropriato, e della metafisi con il corpo prossimale su misura per riempire il canale. La stabilità assiale e rotazionale viene data dal press-fit e dalle scanalature dello stelo a livello distale, mentre l’offset e la corretta versione vengono ricreati in maniera indipendente dalla porzione prossimale. Tuttavia, l’aggiunta della modularità comporta rischi di rottura dell’impianto e di corrosione in corrispondenza delle giunzioni modulari 2.
Steli cementati e innesto osseo impattato
Nelle PTA cementate da revisione sono stati evidenziati tassi di fallimento del 39% a 5 anni di follow-up 2. Il motivo di questi scarsi risultati può essere ascrivibile a diverse ragioni, come l’uso di steli da primo impianto nel contesto di scarso bone-stock diafisario. Va evidenziato però, che in contesti con buona qualità ossea, Paprosky I, si sono osservate sopravvivenze ragguardevoli degli steli impiantati, che raggiungono anche il 90% a 10 anni di follow-up 2. Ciò dimostra come la tecnica della cementazione, possa essere una buona opzione in pazienti con buon bone stock, Paprosky tipo I e II.
In aggiunta alla cementazione, l’allotrapianto di innesto osseo morcellizzato e impattato può essere utilizzato per ripristinare il patrimonio osseo in pazienti giovani o comunque attivi che hanno un grave depauperamento del bone-stock femorale prossimale (Paprosky III e IV). Questa tecnica consiste nell’utilizzo di reti metalliche applicate a manicotto a livello del deficit osseo, ricostruendo l’anatomia della porzione femorale, al loro interno viene inserito l’innesto osseo morcellizzato che viene opportunamente impattato. In tal modo, tramite il carico e la deambulazione, si può stimolare il rimodellamento osseo femorale prossimale; inoltre, tale tecnica può consentire anche la ricostruzione dell’istmo ed evitare una significativa subsidenza dello stelo. In letteratura, i risultati di questa tecnica sono contrastanti 10, ed è importante tenere a mente rischi associati all’utilizzo di innesto osseo impattato, in particolare la frattura periprotesica intra e post-operatoria precoce, il cedimento dello stelo e la mobilizzazione del costrutto.
CAPITOLO 63Bibliografia.
-
Balducci M, Carrani E, Boniforti F. RIAP Registro Italiano Artroprotesi, report annuale 2018.
-
Brown JM, Mistry JB, Cherian JJ, et al. Femoral Component Revision of Total Hip Arthroplasty. Orthopedics. 2016 Nov 1;39(6):e1129-e1139. doi: 10.3928/01477447-20160819-06. Epub 2016 Aug 30.
-
Valle CJ, Paprosky WG. Classification and an algorithmic approach to the reconstruction of femoral deficiency in revision total hip arthroplasty. J Bone Joint Surg Am. 2003:85-A Suppl 4:1-6. doi: 10.2106/00004623-200300004-00001.
-
Paprosky WG, Aribindi R. Hip replacement: treatment of femoral bone loss using distal bypass fixation. Instr Course Lect. 2000:49:119-30.
-
Duncan C, Masri B. Fractures of the femur after hip replacement. Instr Course Lect. 1995:44:293-304.
-
Wu ES, Cherian JJ, Kapadia BH, et al. Outcomes of post-operative periprosthetic femur fracture around total hip arthroplasty: a review. Expert Rev Med Devices. 2015 Jan;12(1):61-72. doi: 10.1586/17434440.2015.958076. Epub 2014 Sep 11.
-
Hamilton WG, Cashen DV, Ho H, et al. Extensively porous-coated stems for femoral revision: a choice for all seasons. J Arthroplasty. 2007 Jun;22(4 Suppl 1):106-10. doi: 10.1016/j.arth.2007.01.002.
-
Sporer SM, Paprosky WG. Revision total hip arthroplasty: the limits of fully coated stems. Clin Orthop Relat Res. 2003 Dec:(417):203-9. doi: 10.1097/01.blo.0000096803.78689.0c.
-
Sessa G, Costarella L, Pavone V, et al. Femoral revision in severe bone loss: validity and disadvantage of the long stem. G.I.O.T. 2009;35(suppl. 2): S20-S23.
-
Ornstein E, Linder L, Ranstam J, et al. Femoral impaction bone grafting with the Exeter stem: the Swedish experience. Survivorship analysis of 1305 revisions performed between 1989 and 2002. J Bone Joint Surg Br. 2009 Apr;91(4):441-6. doi: 10.1302/0301-620X.91B4.21319.