Patologia degenerativa e sostituzione protesica
Clinica Ortopedica e Traumatologica, Università di Modena e Reggio Emilia
PATOLOGIA DEGENERATIVA DEL GOMITO
La patologia degenerativa del gomito coinvolge un’ampia categoria di condizioni caratterizzate da diversa eziologia, progressione e quadro clinico. L’osteoartrosi del gomito rappresenta una delle condizioni più diffuse, seppur rara rispetto all’artrosi coinvolgente altre articolazioni e può essere primaria o secondaria a traumi. Le artriti, anch’esse rare, sono distinguibili in diverse tipologie e presentano a loro volta diversa eziopatogenesi. Distinguiamo l’artrite reumatoide (AR), le spondiloartriti sieronegative, artriti derivanti da infezioni articolari, artropatie da microcristalli e l’artrite emofilica. Il punto comune è quasi sempre rappresentato dalla sintomatologia: dolore, rigidità e limitazione funzionale. Le moderne opzioni di trattamento includono tecniche conservative e chirurgiche. La gestione non chirurgica può fornire sollievo sintomatologico nella maggior parte dei casi nelle prime fasi del processo patologico, nonostante questo dipenda molto dal tipo di malattia, gravità, l’età del paziente e le richieste funzionali. La gestione chirurgica delle artropatie del gomito si è evoluta parallelamente a una migliore comprensione dell’eziopatogenesi, allo sviluppo di tecniche chirurgiche e degli impianti protesici.
Artriti infiammatorie
L’artrite reumatoide (AR) è la più comune forma di artropatia infiammatoria, che colpisce tra lo 0,5% e l’1% della popolazione, con rapporto uomo donna 1:2. È considerata una malattia delle articolazioni sinoviali, le anomalie ossee e l’erosione cartilaginea rappresentano i suoi effetti secondari derivanti dalla sinovite. La predisposizione genetica, con la presenza del gene HLADR4, il coinvolgimento delle cellule immunitarie attivate, l’espansione clonale delle cellule nelle lesioni patologiche e la risposta riscontrata in seguito a terapia immunosoppressiva suggerirebbe che la malattia è immuno-mediata. ll gomito, insieme ad altre articolazioni, è spesso coinvolto nella progressione dell’AR. Le manifestazioni cliniche dell’AR possono essere variabili. I pazienti fin dalle prime fasi di progressione della patologia lamentano dolore e rigidità durante la mobilizzazione del gomito con progressiva e severa limitazione funzionale e dell’autonomia personale. La limitazione in flesso-estensione del gomito e prono-supinazione dell’avambraccio è osservata negli stadi avanzati della malattia, dapprima ai massimi gradi di movimento fino ad arrivare agli intermedi. La prolungata sinovite è invece una delle cause di instabilità grave e sintomatica. La diagnosi di AR è principalmente clinica, sebbene gli esami del sangue possano rivelare la presenza di autoanticorpi anti-IgG ed elevati indici di flogosi. Lo sviluppo e il miglioramento dei farmaci modificanti la progressione della patologia ha notevolmente diminuito la prevalenza di questa condizione degenerativa tra i pazienti con AR. Nelle prime fasi della malattia, l’arresto o la modifica del processo infiammatorio blocca il coinvolgimento osseo della patologia. Qualora questo non sia possibile, la rimozione fisica del panno sinoviale può ridurre in modo significativo la progressione articolare. La chirurgia rimane, quindi, necessaria per molti pazienti la cui patologia coinvolge gravemente il gomito. L’obiettivo del trattamento precoce è quello di ridurre al minimo o ritardare il sovvertimento dell’anatomia articolare e legamentosa. Una volta che l’articolazione è significativamente degenerata, la chirurgia potrebbe rappresentare l’unica soluzione 1. Tra le restanti più frequenti artropatie infiammatorie figurano le spondiloartriti sieronegative: spondilite anchilosante, artrite psoriasica, artrite idiopatica giovanile, artriti reattive, gotta e lupus eritematoso sistemico (LES).
Osteoartrosi primaria e post-traumatica
L’artrosi primaria del gomito è una condizione tipica degli uomini di circa 50-60 anni con storia di sovraccarico funzionale, come lavoratori manuali, sollevatori di pesi, atleti di lancio e persone in sedia a rotelle. È maggiormente coinvolta l’estremità dominante. Essa è caratterizzata da degenerazione della cartilagine articolare ialina con esposizione dell’osso subcondrale. Genetica, etnia, invecchiamento, traumi minori ripetitivi e carico articolare sbilanciato a causa di instabilità o disallineamento sono tutti importanti fattori eziologici. L’insorgenza e la progressione dell’artrosi sembra essere fortemente legata ad uno squilibrio dei processi anabolici e catabolici citochino-mediati dei condrociti con una associata anomalia delle percentuali di acqua e proteoglicani presenti tessuto cartilagineo. Durante le prime fasi della malattia, quando lo spazio articolare è ancora conservato, il dolore e la limitazione funzionale ai gradi estremi di articolarità dovuti alla presenza di osteofiti è piuttosto comune. Il dolore persistente a qualsiasi grado di articolarità è tipico degli stadi avanzati della malattia. Questa differenziazione clinica è estremamente importante per una gestione terapeutica personalizzata. È di fondamentale importanza raccogliere una accurata anamnesi. La rigidità di gomito nell’artrosi post-traumatica è spesso determinata anche da una neuropatia da intrappolamento poiché la malattia è caratterizzata da osteofiti marginali che coinvolgono il tunnel cubitale e che possono determinare irritazione del nervo ulnare. Meno frequente è la presenza di instabilità.
Aspetti clinici, laboratoristici e strumentali
Durante la valutazione clinica di queste condizioni, la pelle dovrebbe essere ispezionata per valutare eventuali precedenti incisioni, cicatrici, innesti cutanei o aree di fibrosi. L’articolarità attiva e passiva, sia per flesso-estensione che per pronazione-supinazione, dovrebbe essere accuratamente valutata: a meno che non vi sia una grave ossificazione eterotopica o completa anchilosi, di solito c’è qualche residuo di movimento. Le caratteristiche del punto di blocco articolare (morbido o duro, doloroso o senza dolore) e qualsiasi crepitio vanno annotati. Il medico dovrebbe anche valutare la presenza di varo, valgismo e/o instabilità rotazionale del gomito. Imprescindibile è una valutazione neurovascolare completa, con particolare attenzione al nervo ulnare, che risulta spesso compromesso nei pazienti con precedente chirurgia o trauma del gomito. Possono essere necessari studi elettrodiagnostici per determinare l’entità della lesione nervosa. Se c’è sospetto di infezione, è fondamentale eseguire un’artrocentesi con esame chimico-fisico e microbiologico del liquido sinoviale. Nel sospetto di artrite infiammatoria è utile l’esecuzione di esami bioumorali con successiva valutazione specialistica reumatologica. Per quanto riguarda l’imaging, la radiografia standard (RX) in proiezioni anteroposteriore e laterale rappresenta un’indagine di primo livello per la diagnosi, stadiazione e la pianificazione del trattamento chirurgico. Le caratteristiche radiografiche tipiche dell’artrite reumatoide includono la riduzione simmetrica dello spazio articolare, erosioni periarticolari e osteopenia. Al contrario, nei gomiti con artrosi primaria, una minima conservazione degli spazi articolari è comune anche negli stadi avanzati. All’RX si rivelano osteofiti e formazione di corpi liberi in corrispondenza di olecrano e coronoide che si estendono alla fossa. La tomografia computerizzata (TC) e la risonanza magnetica nucleare (RMN) rappresentano indagini di secondo livello.
Trattamento conservativo e chirurgico
Nell’ambito della terapia medica dell’AR, grazie all’introduzione dei nuovi farmaci antireumatici modificanti la malattia (DMARDs) e alle terapie biologiche, è possibile un trattamento precoce e aggressivo con un buon tasso di remissione della sintomatologia. Nei pazienti con osteoartrosi, il riposo, i FANS e la modifica dello stile di vita rappresentano le prime strategie terapeutiche. Si aggiungono a queste la terapia fisica, l’utilizzo di tutori statici o articolati, l’infiltrazione intra-articolare di corticosteroidi e la sinoviortesi. Per quanto riguarda la viscosupplementazione nel trattamento dell’artrosi del gomito, la sua efficacia non è ancora stata chiarita 2. L’artroplastica osteo-capsulare (AOC), l’artrolisi, l’artroplastica di distrazione-interposizione, la capitellectomia e la protesi parziale o totale di gomito sono le strategie chirurgiche riservate alle fasi avanzate della patologia. L’AOC ha indicazione negli stadi iniziali o intermedi della patologia. L’obiettivo di questa procedura è quello di alleviare il dolore associato al conflitto meccanico e il recupero del ROM. L’artrolisi o l’AOC restano un’opzione nel trattamento palliativo dei pazienti che non vogliono sottoporsi a sostituzione protesica o non sono candidati idonei per comorbilità. Una complicanza della procedura che merita particolare attenzione è la paralisi dell’ulnare, che potrebbe verificarsi in seguito al ripristino dell’articolarità 3. L’artroplastica di interposizione è un trattamento raramente indicato. Esso consiste nell’asportazione della superficie articolare degenerata e preparazione di una neo-articolazione omero-ulnare congruente utilizzando un alloinnesto di fascia lata o tendine d’Achille. Un gomito stabile con un legamento collaterale intatto è un prerequisito fondamentale nel prevenire l’instabilità dopo l’artroplastica interposizionale. Un fissatore esterno articolato è posizionato per mantenere il gomito in leggera distrazione consentendo un’immediata mobilizzazione attiva nel postoperatorio. Le indicazioni per questo intervento chirurgico includono dolori infiammatori e artrosici del gomito che non hanno risposto alla terapia medica o alla chirurgia come AOC, capitellectomia e artrolisi. Può essere un’opzione per pazienti giovani e attivi con AR allo stadio terminale, in particolare quelli con grave distruzione articolare, che faticherebbero a mantenere le limitazioni al carico durante la mobilizzazione del gomito 4. La sostituzione protesica del gomito rappresenta l’ultima opzione terapeutica nel trattamento delle patologie degenerative in stadio terminale. In realtà la buona efficacia di trattamenti conservativi e farmacologici rendono sempre più rara l’indicazione protesica. La sostituzione protesica radio-capitellare può essere considerata per l’artrosi localizzata dell’articolazione radio-capitellare.
SOSTITUZIONE PROTESICA DEL GOMITO
I primi approcci alla sostituzione protesica di gomito, nella fattispecie dell’omero distale, risalgono agli anni ‘50 per porre rimedio alle perdite di sostanza ossea, nel ventennio successivo anche l’approccio all’ulna prossimale è stato approfondito, sviluppando parallelamente e con differenti indicazioni le tecniche di emiartroplastica e di protesica totale. Negli anni ’90 la protesica di gomito ha iniziato a trovare campo di applicazione come procedura chirurgica nel trattamento dell’artrite reumatoide (AR) in stadio avanzato. Le indicazioni sono estese ad altre patologie del gomito includendo l’artrosi post-traumatica, le pseudoartrosi, l’osteoartrosi primaria e le fratture complesse non sintetizzabili dei pazienti anziani. Indicazioni meno comuni sono rappresentate dall’artropatia emofilica, l’artrite idiopatica giovanile e i tumori primari/metastatici. Tali patologie degenerative primarie, infiammatorie e post-traumatiche del gomito sono la principale causa di deterioramento articolare con sviluppo di progressiva e irreversibile limitazione funzionale. In tali contesti clinici, qualora l’autonomia personale venga gravemente condizionata, la sostituzione protesica rappresenta spesso l’unica soluzione terapeutica affinché si renda possibile il ripristino della funzione.
Indicazioni e controindicazioni
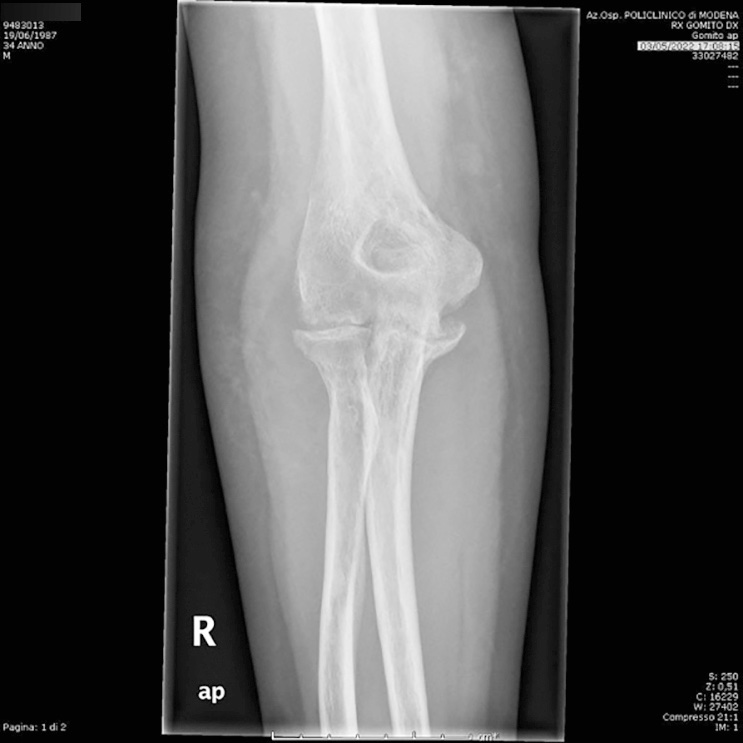
Sebbene l’incidenza annuale degli impianti eseguiti per le artriti infiammatorie stiano diminuendo, l’artrite reumatoide è ancora presente ed è l’indicazione più comune con esiti favorevoli (Fig. 1).
L’indicazione principe alla protesi di gomito nei pazienti con patologie infiammatorie come l’AR è il dolore, che spesso si trova accompagnato da rigidità, deformità e perdita di sostanza ossea, instabilità articolare. Nell’ambito della traumatologia, invece, oltre alle protesi totali di gomito, posso optare anche su emiartroprotesi, osteosintesi e tecniche conservative fino alla “bag of bone”. La scelta si basa sulla complessità della frattura e sulla base della specifica superficie articolare dell’ulna prossimale e/o dell’omero distale che ha perso di continuità: colonna mediale, troclea laterale, capitulum o totale. Le controindicazioni specifiche comprendono tutte le condizioni patologiche di avambraccio e mano che ne causano grave compromissione della funzionalità. Infezioni attive o recenti, uno scarso trofismo cutaneo o cicatrici retraenti nella regione del gomito potrebbero causare un’insufficiente copertura dei tessuti molli ed elevato rischio di deiscenza, necrosi cutanea e scarsa mobilizzazione post-impianto. L’intervento di protesi di gomito è spesso controindicato in pazienti giovani con elevate richieste funzionali.
Tipologie di impianto e biomeccanica
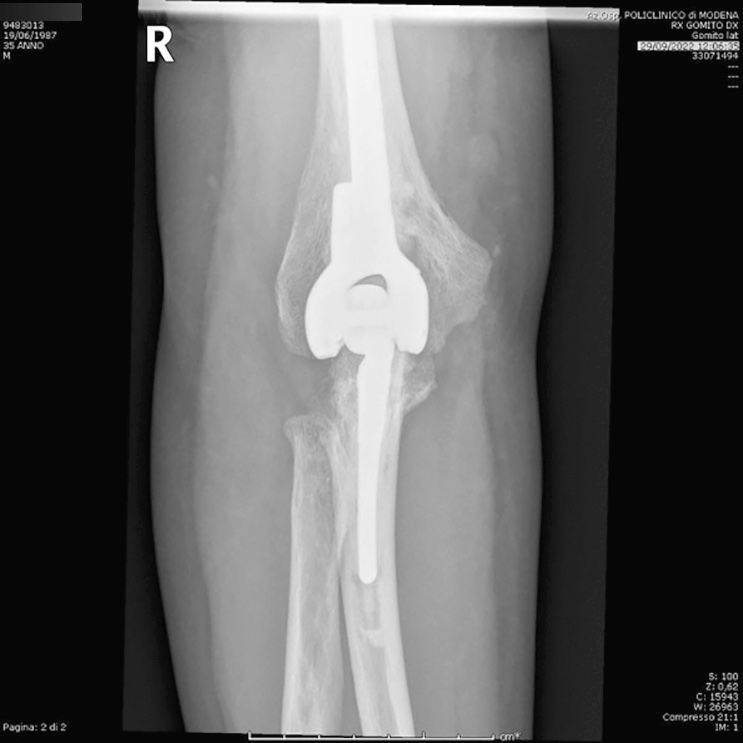
Le protesi totali di gomito si distinguono in: protesi non vincolate, protesi a cerniera vincolate, protesi a cerniera semi-vincolate, protesi di rivestimento (resurfacing) e impianti convertibili. Con questo tipo di impianti è possibile sostituire l’intera articolazione ma anche protesizzare solamente l’omero (emiartroprotesi omerale), il singolo compartimento laterale o il capitello radiale (protesi monocompartimentale e protesi di capitello radiale). Nel 1972, Dee descrisse per la prima volta gli esiti della sostituzione protesica di gomito utilizzando un impianto a cerniera vincolato nei pazienti affetti da AR. I modelli di protesi non vincolata sono in genere caratterizzati da impianti a due componenti con accoppiamento metallo-polietilene. Tra questi, la protesi di Kudo è stata descritta per la prima volta nel 1990 ed è uno dei modelli di protesi di gomito non vincolate più popolari utilizzate per il trattamento dell’AR terminale del gomito. La protesi non vincolata non ha alcuna connessione meccanica tra le componenti omerale e ulnare e tale aspetto determina un discreto vantaggio sulla cinematica del gomito, indicata unicamente nei pazienti con perdita ossea o deformità limitate e con una buona integrità dei legamenti e della capsula articolare, hanno infatti una bassa stabilità intrinseca pertanto fanno affidamento sul bilanciamento dei tessuti molli. L’instabilità postoperatoria è una delle principali complicanze insieme alla mobilizzazione asettica. L’obiettivo delle protesi non vincolate è quello di condividere lo stress da carico dell’interfaccia osso-impianto con i tessuti molli circostanti. Sono descritti in letteratura tassi di sopravvivenza dell’87,8% a 5 anni e del 70,7% a 10 anni. Per quanto riguarda le protesi vincolate, sono raramente utilizzate a causa del loro alto tasso di mobilizzazione asettica e rottura. Tali modelli presentano in genere una cerniera in metallo-metallo e fissazione ossea cementata. La loro indicazione è limitata a casi di salvataggio, come casi di lesioni estese dei legamenti e della capsula articolare o atrofia muscolare o massiva perdita di sostanza ossea. I modelli semi-vincolati presentano protesi a due o tre parti con accoppiamento metallo-polietilene ad alta densità. Tali modelli presentano una lassità intrinseca in varo-valgo che provvede alla dissipazione delle forze. La protesi totale di Coonrad-Morrey è uno dei sistemi semi-vincolati di seconda generazione (Fig. 2) più diffusi che permette un certo grado di movimento in varo-valgo, riducendo la concentrazione dello stress sull’interfaccia osso-cemento (7°-10°di varo-valgo; 7°-10° di rotazione assiale), ottenendo l’effetto di ridurre i tassi di mobilizzazione asettica post-impianto.
Caratteristica di questo impianto è anche l’aggiunta di una flangia anteriore alla componente omerale, la quale consente la protezione dell’interfaccia osso-cemento dallo stress delle forze esercitate nonché la possibilità di inserimento di un innesto osseo anteriore per massimizzare il bone stock nel punto di maggior stress. Risultati soddisfacenti sono stati riportati a nei follow-up a lungo termine. Tuttavia, restano tra le principali cause di fallimento la mobilizzazione asettica e l’usura della boccola. Tra i design di protesi semi-vincolate compare anche il sistema con cuscinetto a cerniera sferica (Discovery Elbow System). Il modello consente una stretta corrispondenza delle superfici articolari, riproducendo l’asse del movimento del gomito. La maggiore area di contatto tra metallo e polietilene riduce il sovraccarico localizzato e le sollecitazioni sul polietilene. Negli ultimi anni, lo sviluppo di impianti convertibili ha dato ai chirurghi la possibilità di modificare una protesi non vincolata in semi-vincolata, creando una cerniera grazie all’applicazione di una componente modulare della protesi ulnare.
Risultati clinici
Per quanto riguarda i risultati clinici, recenti revisioni sistematiche hanno riportato risultati complessivamente promettenti in termini di sollievo dal dolore, ripristino della funzione e del range of motion (ROM). Nei casi di AR, è riportato un tasso di sopravvivenza maggiore del 90% dopo artroprotesi di gomito con follow-up dai 2 a 5 anni e maggiore dell’80% a 10 anni 5. I pazienti con artrite reumatoide hanno, in genere, risultati migliori a seguito di artroprotesi rispetto a quelli con artrosi post-traumatica. Per quanto riguarda le fratture complesse dell’omero distale, la scelta del trattamento è controversa nei pazienti più giovani, ostici a tollerare la limitazione di carico imposta dalla protesi, poiché i risultati a lungo termine non sono disponibili a causa della scarsità di dati. Nei pazienti anziani invece, in situazioni nelle quali non è possibile assicurare una fissazione stabile, la sostituzione protesica è da preferire alla sintesi 6.
Complicanze
Le complicanze a lungo termine quali infezioni, mobilizzazione asettica, instabilità e fratture periprotesiche, rappresentano una sfida attuale e richiedono nella maggior parte dei casi un nuovo intervento chirurgico di revisione. Le protesi semi-vincolate tendono a richiedere più revisioni a causa dell’usura del polietilene, mentre nel caso delle protesi non vincolate, la causa principale è l’instabilità e le lussazioni 7). Un aumento del rischio di complicanze è stato riscontrato in pazienti con giovane età, obesi, fumatori e con elevate comorbilità 8). Nonostante le moderne tecniche chirurgiche e la profilassi antibiotica, l’infezione periprotesica rimane una delle principali complicanze, con tassi riportati che vanno dall’1% al 12,5% 9). È generalmente riconosciuto come il gomito sia un’articolazione suscettibile di infezione a causa della scarsa copertura delle superfici ossee da parte dei tessuti molli. Pertanto, il chirurgo deve prendersi cura in ogni fase del processo chirurgico: dalla selezione del paziente alla gestione intraoperatoria affinché si prevenga o si riduca il rischio di infezione. Nella fase di selezione del paziente, il chirurgo deve essere consapevole dell’elevato rischio di infezione nei pazienti diabetici. Il patogeno più comune è lo Staphylococcus Aureus. La mobilizzazione asettica è una delle cause più comuni di revisione protesica, la trasmissione non anatomica delle forze è infatti causa di osteolisi periprotesica. Questo rimodellamento è la principale causa di allentamento dello stelo ma anche guasti meccanici, usura del polietilene e fratture periprotesiche. Le fratture periprotesiche sono la terza causa più comune di fallimento e causano spesso difficoltà nella revisione poiché l’arto superiore presenta strutture ossee con un ridotto patrimonio osseo, in particolare nei pazienti osteoporosi. Un innesto osseo con stecca corticale è solitamente raccomandato. L’insufficienza del tricipite, seppure di raro riscontro, può verificarsi nel fallimento della sutura tendinea. Affinché si possa ridurre il rischio di rottura o fragilità tendinea, è consigliabile un accesso chirurgico senza distacco del tricipite. L’usura dei materiali, in particolare del polietilene, è una delle ulteriori cause di osteolisi, mobilizzazione e consequenziali fratture periprotesiche. Ulteriori potenziali complicanze sono rappresentate dalla deiscenza della ferita chirurgica e lo sviluppo di paralisi o lesioni del nervo ulnare.
CAPITOLO 45Bibliografia.
-
Dyer G.S.M., Blazar P.E. Rheumatoid Elbow. Hand Clin. 2011 Feb;27(1):43-8. doi: 10.1016/j.hcl.2010.10.003.
-
Studer A., Athwal G.S. Rheumatoid Arthritis of the Elbow. Hand Clin. 2011 May;27(2):139-50, v. doi: 10.1016/j.hcl.2011.01.001.
-
Kwak J.-M., Jeon I.-H. Surgical management for primary osteoarthritis of the elbow. J Orthop Surg (Hong Kong). 2021 Jan-Apr;29(1):2309499020988174. doi: 10.1177/2309499020988174.
-
Papatheodorou L.K., Baratz M.E., Sotereanos D.G. Elbow Arthritis: Current Concepts. J Hand Surg Am. 2013 Mar;38(3):605-13. doi: 10.1016/j.jhsa.2012.12.037.
-
Pham T.T., Delclaux S., Huguet S., et al. Coonrad-Morrey total elbow arthroplasty for patients with rheumatoid arthritis: 54 prostheses reviewed at 7 years’ average follow-up (maximum, 16 years).J Shoulder Elbow Surg. 2018 Mar;27(3):398-403. doi: 10.1016/j.jse.2017.11.007.
-
Rajaee S.S., Lin C.A., Moon C.N. Primary total elbow arthroplasty for distal humeral fractures in elderly patients: a nationwide analysis. J Shoulder Elbow Surg. 2016 Nov;25(11):1854-1860. doi: 10.1016/j.jse.2016.05.030.
-
Welsink C.L., Lambers K.T.A., van Deurzen D.F.P., et al. Total Elbow Arthroplasty: A Systematic Review. JBJS Rev. 2017 Jul;5(7):e4. doi: 10.2106/JBJS.RVW.16.00089.
-
Perretta D., van Leeuwen W.F., Dyer G., et al. Risk factors for reoperation after total elbow arthroplasty. J Shoulder Elbow Surg. 2017 May;26(5):824-829. doi: 10.1016/j.jse.2016.12.064.
-
Kwak J.-M., Koh K.-H., Jeon I.-H. Total Elbow Arthroplasty: Clinical Outcomes, Complications, and Revision Surgery. Clin Orthop Surg. 2019 Dec;11(4):369-379. doi: 10.4055/cios.2019.11.4.369.
-
Morrey BF, Sanchez-Sotel J, Morrey ME. Morrey’s the elbow and its disorders, MSc, 5th edition. Elsevier: 2017.