Osteotomie correttive di ginocchio
Clinica Ortopedica e Traumatologica II, IRCCS Istituto Ortopedico Rizzoli, Bologna
INTRODUZIONE
L’allineamento meccanico dell’arto inferiore è un fattore chiave per la genesi e la progressione dell’artrosi di ginocchio.
Deviazioni patologiche dell’asse meccanico possono verificarsi sul piano frontale, sagittale, trasversale e/o torsionale. Le deformità più frequenti e di maggiore rilevanza clinica si verificano in varo e in valgo, sono responsabili del danno cartilagineo dei compartimenti mediale e laterale rispettivamente e, nel tempo, dello sviluppo dell’artrosi 3.
Le osteotomie correttive di ginocchio intervengono in questo scenario trasferendo l’asse meccanico dal compartimento malato al compartimento sano, riducendo le pressioni di contatto, preservando la cartilagine e prevenendo o rallentando lo sviluppo dell’artrosi 4.
Indicazioni e controindicazioni
In presenza di alterazioni dell’allineamento, sono indicazioni all’osteotomia:
-
artrosi monocompartimentale sintomatica;
-
osteonecrosi monocompartimentale;
-
dolore monocompartimentale associato a lesione meniscale (non osteoartrosi);
-
concomitante trattamento cartilagineo (compreso il trattamento dell’osteocondrite dissecante);
-
concomitante instabilità, eseguendo o meno una ricostruzione legamentosa;
-
estrusione del menisco associata a dolore ipsi-compartimentale;
-
viziosa consolidazione intra-articolare e/o extra-articolare a seguito di trauma.
Sono controindicazioni relative all’osteotomia:
-
età > 60 anni (non vanno esclusi pazienti più anziani ma attivi);
-
BMI > 30 (maggiore rischio di unione ritardata o mancata);
-
fumo (maggiore rischio di unione ritardata o mancata);
-
artrite infiammatoria (se malattia controllata con farmaci).
Nei pazienti con età superiore ai 60 anni, attivi ed affetti da osteoartrosi lieve (KL grado 1 e 2), l’osteotomia si è dimostrata superiore in termini di benessere clinico rispetto alla sostituzione monocompartimentale e totale del ginocchio 5.
Valutazione clinica e radiologica
L’anamnesi e la valutazione clinica del paziente sono fondamentali. Poniamo particolare attenzione a eventuali storie di traumi, precedenti interventi chirurgici, attività professionali o sportive svolte e al livello di attività atteso dal paziente.
L’arco di movimento del ginocchio (ROM) richiesto prevede almeno 120° di flessione e tollera non più di 20° di deficit di estensione. Deve essere esaminata la stabilità legamentosa antero-posteriore e medio-laterale (in varo-valgo) e devono essere ricercate eventuali dismetrie. L’allineamento dell’arto inferiore è valutato in ortostatismo in pieno carico e in posizione supina. Se è coinvolto il compartimento mediale, il varo-stress causa dolore, mentre lo stress in valgo lo riduce. Se è coinvolto il compartimento laterale, è il valgo stress a causare dolore mentre il varo stress lo allevia.
In tutti i casi di osteotomia di ginocchio, una radiografia panoramica degli arti inferiori in ortostatismo è essenziale per un accurato studio preoperatorio. Tale radiogramma deve essere eseguito rigorosamente con ginocchio in estensione competa e rotula disposta anteriormente. Pose in varo e valgo stress potrebbero essere utili per valutare la stabilità dei legamenti collaterali laterali e mediali rispettivamente.
Localizzazione della deformità
Nel ginocchio normale l’asse meccanico passa 4 (± 2) mm medialmente al centro dell’articolazione. Il suo decorso è strettamente correlato la risultante di forza peso, baricentro, tono muscolare e anatomia articolare. Di conseguenza, il carico viene trasmesso in modo impari tra i compartimenti mediale e laterale: il 60% delle forze è trasmesso attraverso il compartimento interno, mentre solo il 40% è trasmesso attraverso il compartimento esterno. L’articolazione è sollecitata maggiormente durante la fase di appoggio su singolo arto del ciclo del passo, momento in cui la forza sostenuta è circa sei volte il peso corporeo.
La sede anatomica in cui eseguire l’osteotomia può essere definita solo dopo la valutazione dell’asse meccanico sulle radiografie pre-operatorie: devono essere misurati l’angolo dell’asse meccanico laterale al femore distale (mLDFA, valore standard 87° ± 3) e l’angolo dell’asse meccanico mediale alla tibia prossimale (mMPTA, valore standard 87° ± 3). Va valutato inoltre il Joint Line Convergence Angle che, se maggiore di 2°, suggerisce una significativa deformità intra-articolare o una lassità laterale dei tessuti molli. Se non considerato in sede di pianificazione chirurgica può verificarsi un’ipercorrezione significativa.
In caso di ginocchio valgo:
-
se il mLDFA è inferiore alla norma, la deformità è da attribuire al femore;
-
se l’mMPTA è al di sopra della norma, è la tibia la responsabile del disallineamento.
In caso di ginocchio varo:
-
se il mLDFA è al di sopra della norma, il femore è l’origine della deformità;
-
se l’mMPTA è al di sotto della norma, il disallineamento è da attribuire alla tibia.
Successivamente, è necessario decidere se verrà eseguita un’osteotomia a cuneo di apertura o di chiusura. Fattori guida in questa fase sono età, sesso, BMI, attività sportiva praticata, qualità delle ossa e attitudine tabagica. Altri fattori da ponderare sono la sede e l’estensione dell’usura articolare, il grado di deformità, l’inclinazione della linea articolare, la stabilità, il ROM e la presenza di dismetrie tra i due arti inferiori.
Una volta determinata la sede della deformità e la tecnica chirurgica appropriata, è possibile calcolare l’entità della correzione necessaria per ottenere un allineamento normale.
IL GINOCCHIO VALGO
Nei pazienti con ginocchio valgo l’asse meccanico passa attraverso il compartimento laterale e ne causa il sovraccarico.
Il ginocchio valgo è frequentemente correlato all’ipoplasia del condilo femorale laterale, in conseguenza dell’adattamento meccanico tra condilo laterale e piatto tibiale. Potremo misurare un mLDFA minore alla norma. Essendo la causa del malallineamento da attribuire al femore distale, la correzione della deformità dovrà essere eseguita attraverso un’osteotomia di quest’ultimo, piuttosto che della tibia prossimale.
Al contrario, in pazienti con valgo secondario a deformità della tibia prossimale (ad esempio in caso di malunione di una frattura di piatto tibiale), è preferibile ricorrere a un’osteotomia in varo di tibia prossimale. Infine, il ginocchio valgo può essere acquisito dopo una lesione del menisco laterale o una meniscectomia laterale parziale o totale. In questi casi risultano alterate le funzioni di carico, assorbimento degli urti, stabilità articolare, lubrificazione, propriocezione, con conseguente predisposizione a rapidi cambiamenti degenerativi.
Osteotomia varizzante di femore distale (DFVO)
L’osteotomia varizzante di femore distale (DFVO) corregge la deformità in valgo spostando l’asse meccanico dal compartimento laterale a quello mediale. Può essere eseguita in chiusura mediale con cuneo in sottrazione o in apertura laterale con cuneo in addizione. L’osteotomia mediale con cuneo in sottrazione è storicamente la più utilizzata ed è la tecnica preferita dagli autori.
Trova forte indicazione nei casi in cui l’angolo di correzione supera i 17,5 gradi, l’arto operato mostra un’ipermetria sostanziale rispetto all’arto non operato, si desidera un carico più precoce e sono presenti fattori di rischio per una guarigione ritardata (ad esempio fumo, neuropatia, scarsa qualità dell’osso, obesità).
I vantaggi della tecnica del cuneo di chiusura mediale includono un rischio ridotto di pseudoartrosi, un approccio chirurgico che può essere esteso per la conversione in TKA e una stabilità costruttiva generalmente maggiore rispetto alla tecnica del cuneo di apertura laterale. Gli svantaggi includono una maggiore complessità chirurgica e la necessità di eseguire due tagli separati per completare l’osteotomi 7.
Medial closing wedge DFVO
Tecnica chirurgica
A ginocchio esteso incisione longitudinale antero-mediale di cute, sottocute e fascia a partenza 10 cm sopra la rotula e termine a livello del terzo superiore della rotula. Incisione del legamento femoro-rotuleo mediale in corrispondenza dell’inserzione distale del muscolo vasto mediale. Quest’ultima viene parzialmente rilasciata per consentire l’accesso al piano osseo. Si procede proteggendo le strutture neurovascolari contigue al taglio distale dell’osteotomia, con inizio a 5 mm prossimale dal solco rotuleo e termine a 10 mm dalla corticale del condilo femorale laterale. Il taglio prossimale viene eseguito in regione sopracondilare mediale, lasciando un cardine laterale e rimuovendo un cuneo d’osso a base mediale. L’osteotomia viene chiusa e l’asse meccanico corretto viene valutato in fluoroscopia. La placca femorale è fissata antero-medialmente. Il legamento femoro-rotuleo mediale e l’inserzione distale parzialmente rilasciata del vasto mediale vengono reinseriti alla rotula. La ferita è chiusa per piani.
Gestione postoperatoria
Il carico non è concesso per le prime quattro settimane. È raccomandato l’utilizzo di un tutore bloccato in estensione. La terapia fisica e la riabilitazione muscolare iniziano a sette giorni dall’intervento con esercizi di flesso-estensione e di rinforzo isometrico del quadricipite.
Complicanze
Le complicanze a breve termine sono: infezioni, ipo o ipercorrezione, fratture intra-articolari, fratture della corticale laterale (“hinge fracture”), danno neurovascolare, sindrome compartimentale e rigidità. Potenziali complicanze a lungo termine sono: ritardo dell’unione, mancata unione e perdita della correzione 2.
IL GINOCCHIO VARO
Nei pazienti con disallineamento in varo, l’asse meccanico passa attraverso il compartimento mediale e ne causa il sovraccarico.
Le principali cause sono una pregressa meniscectomia o lesione del menisco mediale, un varo metafisario della tibia prossimale e una deficienza del legamento collaterale laterale.
Osteotomia valgizzante di tibia prossimale (HTO)
L’osteotomia valgizzante di tibia prossimale (HTO) corregge la deformità in varo spostando l’asse meccanico dal compartimento mediale a quello laterale 6. Può essere eseguita in apertura mediale con cuneo in addizione o in chiusura laterale con cuneo in sottrazione.
Per lungo tempo l’osteotomia in chiusura laterale è stata la tecnica più utilizzata per il trattamento della gonartrosi mediale. Negli ultimi anni la tecnica con cuneo in apertura si è affermata grazie all’introduzione di nuove placche con viti a stabilità angolare e testa autobloccante. Con questi impianti è stato ottenuto un costrutto stabile, tempi chirurgici rapidi, una correzione più precisa ed è stato evitato il rischio di lesione del nervo peroneo durante l’osteotomia del perone, praticata invece nella tecnica a cuneo chiuso. Gli svantaggi della tecnica con cuneo di apertura mediale includono la necessità di dover utilizzare dell’osso di banca per colmare il difetto osseo, un maggior rischio di pseudoartrosi e una minor stabilità costruttiva. I principali contesti clinici in cui si è soliti preferire l’osteotomia a cuneo chiuso sono la rotula bassa e una artrotomia laterale pregressa o concomitante 1.
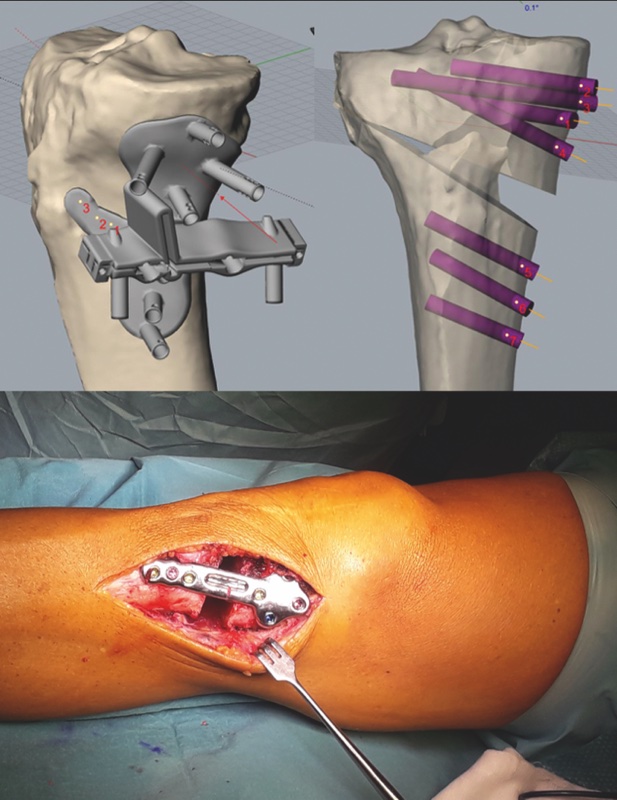
I recenti sviluppi nel campo della stampa 3D e una stretta collaborazione tra medici e ingegneri hanno portato allo sviluppo di placche a stabilità angolare “custom made”, garantendo una più precisa correzione della deformità e una migliore tenuta meccanica (Fig. 1).
L’osteotomia mediale con cuneo in addizione è pertanto la tecnica preferita dagli autori.
Medial opening wedge HTO
Tecnica chirurgica
A ginocchio esteso incisione mediale al terzo prossimale della tibia di cute, sottocute e fascia. Si raggiunge il piano osseo. Sotto controllo amplioscopico si inseriscono due fili di Kirschner a delimitare i piani inferiore e superiore dell’osteotomia. Proteggendo i vasi posteriormente e seguendo il decorso dei fili posizionati, si esegue un’osteotomia biplanare portandosi a circa 10mm dalla corticale laterale. Sotto controllo amplioscopico si esegue correzione in valgismo in apertura con osteotomi di misura crescente. La placca tibiale è fissata con viti a stabilità angolare e testa autobloccante. La ferita è chiusa per piani.
Gestione postoperatoria
Un carico parziale (15 kg) con due antibrachiali e ginocchiera bloccata in estensione e una mobilizzazione passiva sono consentiti dal primo giorno post-operatorio. Il follow-up radiografico viene eseguito a 6 e 12 settimane dall’intervento. Se a sei settimane l’osso appare consolidato, viene concesso il carico completo.
Complicanze
Le complicanze a breve termine sono: infezione, ipo o ipercorrezione, fratture intra-articolari, fratture della corticale laterale (“Hinge fracture”), lesione del nervo safeno, danno vascolare, sindrome compartimentale e rigidità. Nel lungo termine è possibile riscontrare: ritardo o mancata unione, perdita della correzione.
CONCLUSIONI
Le osteotomie di ginocchio correggono con efficacia i disallineamenti dell’arto inferiore sul piano coronale con un netto miglioramento della clinica e un tasso accettabile di complicanze. Possono riguardare sia il femore distale che la tibia prossimale ed essere eseguite sia in apertura che in chiusura. Il candidato ideale è un paziente giovane e attivo con artrosi monocompartimentale isolata, sebbene le osteotomie possano essere eseguite anche come procedure concomitanti in pazienti che richiedono una riparazione cartilaginea controlaterale, un allotrapianto di menisco o una ricostruzione legamentosa. Per massimizzare i risultati della procedura, un’attenta selezione del paziente e un piano preoperatorio ponderato sono fondamentali 4.
CAPITOLO 69Bibliografia.
-
Bonasia DE, Governale G, Spolaore S, et al. High tibial osteotomy. Curr Rev Musculoskelet Med. 2014;7(4):292-301. doi: 10.1007/s12178-014-9234-y.
-
Brinkman JM, Freiling D, Lobenhoffer P, et al. Supracondylar femur osteotomies around the knee: Patient selection, planning, operative techniques, stability of fixation, and bone healing. Orthop. 2014;43(S1):1-10. doi: 10.1007/s00132-014-3007-6.
-
Brinkman JM, Lobenhoffer P, Agneskirchner JD, et al. Osteotomies around the knee: patient selection, stability of fixation and bone healing in high tibial osteotomies. J Bone Joint Surg Br. 2008;90-B(12):1548-1557. doi: 10.1302/0301-620X.90B12.21198.
-
Lobenhoffer P. Osteotomies around the Knee. AO Publishing 2008.
-
Marcacci M, Zaffagnini S, Kon E, et al. Unicompartmental osteoarthritis: an integrated biomechanical and biological approach as alternative to metal resurfacing. Knee Surg Sports Traumatol Arthrosc. 2013;21(11):2509-2517. doi: 10.1007/s00167-013-2388-0.
-
Marcheggiani Muccioli GM, Fratini S, Cammisa E, et al. Lateral Closing Wedge High Tibial Osteotomy for Medial Compartment Arthrosis or Overload. Clin Sports Med. 2019;38(3):375-386. doi: 10.1016/j.csm.2019.02.002.
-
Sherman SL, Thompson SF, Clohisy JCF. Distal Femoral Varus Osteotomy for the Management of Valgus Deformity of the Knee: J Am Acad Orthop Surg. 2018;26(9):313-324. doi: 10.5435/JAAOS-D-16-00179.