Lesioni osteocondrali dell’astragalo
1Dipartimento di Specialità Medico-Chirurgiche, Scienze Radiologiche e Salute Pubblica, Università degli Studi di Brescia; 2UO di Clinica Ortopedica, Dipartimento Osteoarticolare, ASST Spedali Civili di Brescia;
2UO di Traumatologia, Dipartimento Osteoarticolare, ASST Spedali Civili di Brescia
EZIOPATOGENESI
Le lesioni osteocondrali (OC) sono patologie che coinvolgono la cartilagine articolare e l’osso subcondrale. In letteratura vengono spesso utilizzati termini differenti quali osteocondrite dissecante (OCD), osteocondrosi o difetto osteocondrale. L’eziologia è traumatica in circa il 70% dei casi. Cause non traumatiche sono spesso correlate a predisposizione genetica, lassità legamentosa, necrosi avascolare idiopatica o secondaria a prolungati trattamenti con farmaci steroidei e anomalie endocrine.
Le lesioni OC non mostrano un chiaro predominio di sesso e sono più frequenti nel giovane adulto (circa 20–40 anni), e si localizzano nella zona anterolaterale e posteromediale della cupola astragalica. Le lesioni in sede anterolaterale sono tipicamente lesioni acute traumatiche, conseguenti a traumi del piede in dorsiflessione e inversione, e sono poco profonde. Le lesioni posteromediali sono più spesso lesioni croniche degenerative e generate da forze in inversione e rotazione esterna della tibia sul talo in flessione plantare1.
DIAGNOSI
In acuto, a seguito di un trauma, la lesione OC può rimanere misconosciuta poiché il dolore generalizzato dell’articolazione tibio-tarsica, associato a tumefazione, tende a mascherarne i segni specifici. Le lesioni localizzate nel terzo anteriore del versante laterale della cupola astragalica e in misura minore quelle localizzate nel terzo posteriore del margine mediale dell’astragalo tendono a diventare sintomatiche in fase cronica.
Nelle forme sintomatiche, il sintomo predominante è costituito dal dolore a livello tibio-tarsico durante la deambulazione. Ridotta articolarità, sensazione di instabilità della caviglia e versamenti articolari costituiscono sintomi secondari2.
L’iter diagnostico prevede sempre l’esecuzione di un esame radiografico della caviglia, che viene effettuato utilizzando le proiezioni antero-posteriore, laterale e del mortaio. Tomografia computerizzata (TC) e risonanza magnetica (RM) sono considerati esami diagnostici di secondo livello. La RM è un esame fondamentale per individuare gli stadi precoci di malattia poiché in grado di evidenziare la presenza di edema dell’osso subcondrale.
La classificazione radiografica più nota è quella di Berndt e Harty3:
- Stadio I: area di compressione a livello dell’osso subcondrale;
- Stadio II: frammento osteocondrale con distacco parziale;
- Stadio III: frammento con distacco completo ma in sede;
- Stadio IV: frammento dislocato.
Loomer et al. 4 hanno aggiunto un V stadio alla classificazione prendendo in considerazione la presenza di una cisti subcondrale.
Ulteriori classificazioni radiologiche sono:
- Classificazione di Ferkel e Sgaglione 5, basata su immagini (TC): valuta l’entità della necrosi ossea, la presenza di cisti subcondrali e il distacco di frammenti non visibili radiograficamente e prevede 5 gradi:
- grado I: lesione cistica del domo astragalico con limitante superiore intatta su tutti i piani;
- grado IIa: lesione cistica comunicante con la superficie articolare dell’astragalo;
- grado IIb: lesione completa senza dislocazione del frammento OC;
- grado III: lesione senza dislocazione del frammento OC con radiolucenza;
grado IV: lesione con dislocazione del frammento OC.
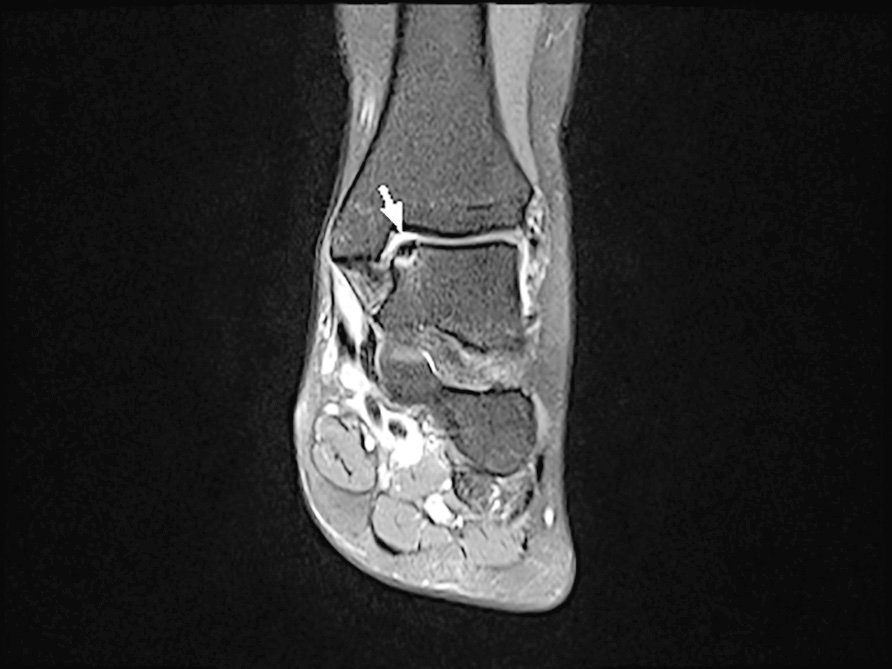
- Classificazione di Hepple 6, basata su immagini RM. Prevede 5 stadi:
- stadio I: lesione non visibile all’esame Rx con ispessimento cartilagine articolare;
- stadio IIa: compressione a livello dell’osso subcondrale senza presenza di edema osseo;
- stadio IIb: compressione a livello dell’osso subcondrale con presenza di edema osseo;
- stadio III e IV indicano gradi crescenti di separazione del frammento OC (Fig. 1);
- stadio V: cisti subcondrale con cartilagine sovrastante integra.
TRATTAMENTO
Il trattamento delle lesioni OC dell’astragalo dipende principalmente dal grado della lesione e dalla sua cronicità.
Trattamento conservativo
Lo scopo del trattamento conservativo è quello di ridurre il dolore, consentire la risoluzione dell’edema osseo subcondrale favorendo la guarigione dei tessuti, in modo da limitare la progressione della lesione. Il trattamento conservativo è consigliato nelle fasi iniziali della malattia (stadio I-II secondo la classificazione di Berndt e Harty) e comprende le seguenti misure terapeutiche:
- riposo;
- immobilizzazione con tutore/gesso per 4-6 settimane;
- limitazione del carico;
- utilizzo di farmaci antinfiammatori non steroidei.
Una revisione sistematica della letteratura condotta da Verhage et al. 7 sul trattamento delle lesioni OC dell’astragalo ha dimostrato che solo il 45% dei soggetti guarisce senza trattamento chirurgico.
Trattamento chirurgico
Nelle lesioni osteocondrali di stadio I-II secondo la classificazione di Berndt e Harty non responsive al trattamento conservativo si può utilizzare la stimolazione del midollo osseo mediante tecnica delle perforazioni eseguite per via artroscopica. Questo trattamento è a basso costo, tecnicamente poco impegnativo e minimamente invasivo, con bassi tassi di complicanze e buon controllo antalgico nel postoperatorio1.
Nelle lesioni osteocondrali di stadio III è indicato il trattamento mediante fissazione del frammento OC utilizzando viti senza testa, viti riassorbibili o colla di fibrina. Un esempio di fissazione artroscopica è costituito dalla tecnica LDFF (“lift, drill, fill and fix”). Questa strategia prevede il sollevamento, il curettage, la stimolazione midollare e la fissazione del frammento. Tale procedura consente di preservare la cartilagine ialina, ripristinando la congruenza originaria del mortaio e facilitando la guarigione della cartilagine e dell’osso subcondrale 8.
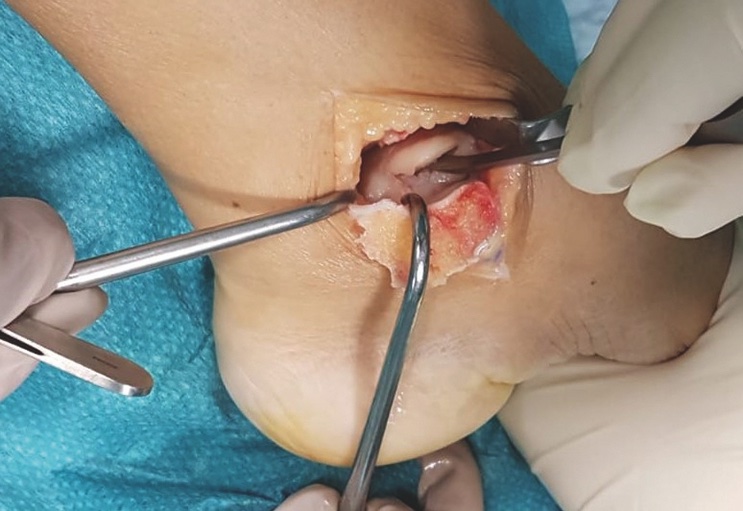
Nelle lesioni osteocondrali di stadio IV e di dimensioni superiori a 1,5 cm2 le opzioni di trattamento possono essere l’innesto OC autologo o da donatore, e l’impianto di sostituti protesici parziali. L’innesto OC autologo, chiamato anche mosaicoplastica, è una tecnica di ricostruzione OC che mira a ripristinare l’architettura nativa della superficie articolare mediante l’inserimento di un innesto OC autologo cilindrico prelevato da una porzione non sottoposta al carico della troclea laterale del ginocchio omolaterale9.
L’innesto OC omologo è considerato un’opzione terapeutica in caso di lesioni di estese dimensioni. Principali vantaggi di questa tecnica consistono nella possibilità di ricostruire superfici articolari più grandi e di evitare la morbilità a livello del sito donatore. I limiti di questa procedura sono correlati alla limitata disponibilità e ai costi elevati.
Gli impianti protesici focali vanno riservati a indicazioni selezionate; tipicamente scenari di salvataggio o fallimenti di precedenti procedure, oppure in lesioni molto ampie.
Gli esiti a medio termine sono eterogenei e i tassi di re-intervento non sono trascurabili; mancano follow-up lunghi e linee guida consolidate (Fig. 2).
Quando le lesioni interessano principalmente la parte cartilaginea e sono di piccole dimensioni (minori di 1,5 cm2), le microfratture sono il trattamento di prima scelta. Esse vengono effettuate a intervalli di 3-4 mm e determinano la stimolazione delle cellule mesenchimali midollari che porteranno alla formazione di fibrocartilagine9.
Nelle lesioni condrali di dimensioni maggiori di 1,5 cm2 possono essere utilizzate strategie di riparazione cartilaginea come, ad esempio, gli impianti di condrociti autologhi (ACI) e gli impianti di condrociti autologhi indotti da matrice (MACI). Queste tecniche sono altresì utilizzate nei casi di fallimento del trattamento con microfratture.
ACI e MACI sono tecniche che richiedono diverse fasi di trattamento10:
- prelievo della cartilagine da zone di non carico (parte laterale dell’astragalo);
- coltura dei condrociti in laboratorio per 11-21 giorni;
- reimpatto
Un ulteriore trattamento innovativo è l’allotrapianto di cartilagine giovanile particolata. Questa tecnica utilizza il trapianto di condrociti immaturi ottenuti da donatori con età inferiore ai 13 anni. I condrociti immaturi hanno un’attività metabolica e un potenziale di rigenerazione cartilaginea più elevati rispetto ai condrociti maturi. Studi in vivo e in vitro hanno prodotto risultati promettenti ma eterogenei; i condrociti trapiantati possiedono una buona capacità di migrare e di moltiplicarsi permettendo di formare nuova cartilagine ialina che si integra discretamente con il tessuto circostante. Tale procedura è stata descritta in letteratura utilizzando sia tecniche artroscopiche che a cielo aperto11.
CAPITOLO 78Bibliografia.
- Bruns J, Habermann C, Werner M. Osteochondral Lesions of the Talus: A Review on Talus Osteochondral Injuries, Including Osteochondritis Dissecans. Cartilage. 2021 Dec;13(1_suppl):1380S-1401S. doi: 10.1177/1947603520985182.
- Badekas T, Takvorian M, Souras N. Treatment principles for osteochondral lesions in foot and ankle.Int Orthop. 2013 Sep;37(9):1697-1706. doi: 10.1007/s00264-013-2076-1.
- Berndt AL, Harty M. Transchondral fractures (osteochondritis dissecans) of the talus. J Bone Joint Surg Am. settembre 1959;41-A:988-1020.
- Loomer R, Fisher C, Lloyd-Smith R, et al. Osteochondral lesions of the talus. Am J Sports Med. 1993 Jan-Feb;21(1):13-19. doi: 10.1177/036354659302100103.
- Ferkel RD, Zanotti RM, Komenda GA, et al. Arthroscopic treatment of chronic osteochondral lesions of the talus: Long-term results. Am J Sports Med. 2008 Sep;36(9):1750-1762. doi: 10.1177/0363546508316773.
- Hepple S, Winson IG, Glew D. Osteochondral lesions of the talus: A revised classification. Foot Ankle Int. 1999 Dec;20(12):789-793. doi: 10.1177/107110079902001206.
- Verhagen RA, Struijs PA, Bossuyt PM, et al. Systematic review of treatment strategies for osteochondral defects of the talar dome. Foot Ankle Clin. 2003 Jun;8(2):233-242, viii-ix. doi: 10.1016/s1083-7515(02)00064-5.
- Lambers KTA, Dahmen J, Reilingh ML, et al. Arthroscopic lift, drill, fill and fix (LDFF) is an effective treatment option for primary talar osteochondral defects. Knee Surg Sports Traumatol Arthrosc. 2020 Jan;28(1):141-147. doi: 10.1007/s00167-019-05687-w.
- Anwander H, Vetter P, Kurze C, et al. Evidence for operative treatment of talar osteochondral lesions: a systematic review. EFORT Open Rev. 2022 Jul 5;7(7):460-469. doi: 10.1530/EOR-21-0101.
- Qulaghassi M, Cho YS, Khwaja M, et al. Treatment strategies for osteochondral lesions of the talus: A review of the recent evidence. Foot (Edinb). 2021 Jun:47:101805. doi: 10.1016/j.foot.2021.101805.
- Aldawsari K, Alrabai HM, Sayed A, et al. Role of Particulated Juvenile Cartilage Allograft Transplantation in Osteochondral Lesions of the Talus: A systematic review. Foot Ankle Surg. 2021 Jan;27(1):10-14. doi: 10.1016/j.fas.2020.02.011.