Lesioni del sistema nervoso periferico
UOC Chirurgia della mano e Microchirurgia Ricostruttiva, ASST Gaetano Pini-CTO, Milano
CENNI DI ANATOMIA DEL SISTEMA NERVOSO PERIFERICO
Il sistema nervoso periferico è costituito dai nervi che originano dal sistema nervoso centrale: 12 paia di nervi cranici e 33 paia di nervi spinali.
Dal punto di vista funzionale, i nervi vengono classicamente distinti in sensitivi, motori e misti in base al tipo di fibre che li compongono.
Il diametro e la presenza o meno di mielinizzazione (fibre di tipo A e B) determinano differenze nella velocità di conduzione dell’impulso. I nervi periferici invece originano dalle radici spinali, le radici ventrali a livello del corno anteriore della sostanza grigia midollare costituiscono i fasci motori afferenti mentre le radici dorsali posteriori contengono fibre sensitive.
A livello degli arti, le radici si anastomizzano in plessi nervosi (plesso cervicale, lombare e sacrale) e la divisione dei tronchi darà origine al nervo periferico (Fig. 1).
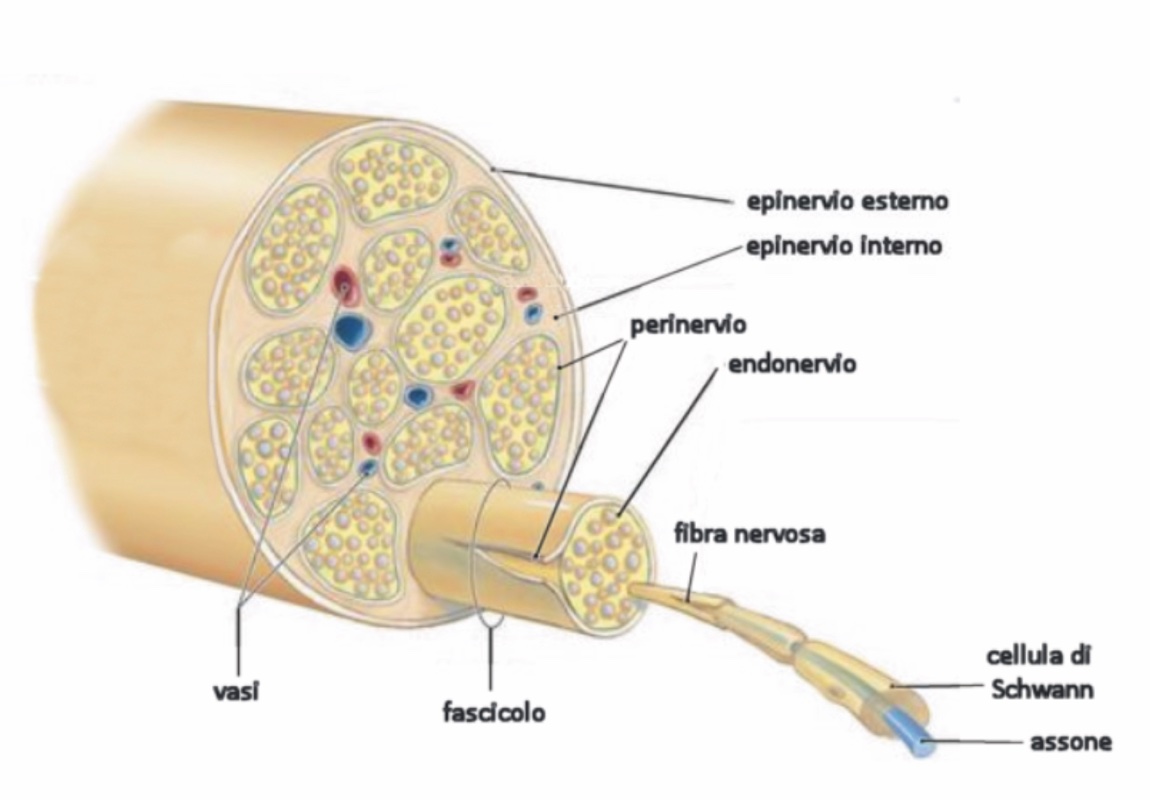
Nella sua organizzazione microstrutturale, il nervo appare composto da fibre parallele avvolte da “guaine” di tessuto connettivo che hanno la funzione fondamentale di garantire continuità, sostegno e protezione alle fibre nervose, nonché l’apporto nutrizionale.
Dall’esterno all’interno si distinguono tre tipi di connettivo, l’epinervio (esterno e interno), il perinervio e l’endonervio. Quest’ultimo si trova a diretto contatto con le fibre nervose, il perinervio separa e costituisce i funicoli nervosi.
L’epinervio è il più consistente e “protegge” ulteriormente i fascicoli nervosi; è la parte più esterna del tronco nervoso, una guaina connettivale che conferisce supporto e protezione meccanica ai funicoli e quindi alle fibre nervose, e ospita i vasa nervorum. Si distingue in epinervio esterno o circonferenziale e interno, che circonda i vari fascicoli avvolti dal perinevrio. Lo spessore dell’epinervio varia molto da individuo a individuo e in funzione del tipo di nervo e della sua localizzazione, costituendo tra il 30% e il 70% del volume del nervo. Microscopicamente, è composto da fibroblasti, collagene di tipo I e II e cellule adipose, che sembrano avere un ruolo fondamentale nella protezione del nervo. Al suo interno si ritrovano anche macrofagi e mastociti; tale architettura rende l’epinervio molto simile ad altri tessuti connettivali. Lo strato superficiale, l’epinervio circonferenziale, forma una fascia che delimita il nervo dai tessuti circostanti e lo mantiene lassamente adeso ai tessuti stessi, permettendone lo scorrimento.
Il perinervio, che costituisce la protezione degli assoni ed è considerato la barriera ematoencefalica del nervo periferico; è qui che avvengono gli scambi con il tessuto nobile immerso nell’endonervio. Sia l’epinervio che il perinervio hanno come cellule predominanti i fibroblasti che donano una struttura “relativamente solida” alle strutture nervose. Proprio questi fibroblasti, in caso di lesione nervosa, producono una cicatrice. In virtù di questi “rivestimenti” esterni ed interni è possibile approssimare i nervi se sono interrotti: le suture si distinguono in epineurali e perineurali a seconda che vengano suturate con mezzi ottici queste “guaine” di separazione. Entrambe le strutture sono un’importante protezione nei confronti di traumi meccanici. Le fibre nervose, sensitive e motorie, sono immerse nell’endonevrio, una matrice di collagene lasso con un ampio spazio extracellulare. Questa matrice contiene fibroblasti, mastociti ed un reticolo vascolare. La maggior parte delle cellule dell’endonervio è rappresentata da cellule di Schwann e dalle cellule endoteliali, mentre a questo livello i fibroblasti rappresentano solo il 4% del totale. L’endonervio circonda ogni singola fibra per formare il muro di supporto dei cosiddetti “tubi endoneurali”, che sono costituiti dalla membrana basale tridimensionalmente ha la forma di un cilindro formato dal susseguirsi delle cellule di Schwann. È questo tubo endoneurale che fa la differenza nella terapia. Se è interrotto (neurotmesi) la rigenerazione spontanea non avviene perché l’assone rigenerante non trova la sua strada distale a livello della lesione. Se invece il tubo endoneurale è conservato, sia che si tratti di neuroprassia (senza degenerazione), che in caso di assonotmesi con degenerazione walleriana, l’assone che rigenera per virtù dell’attivazione degli organelli della cellula madre trova il tubo endoneurale distale e può avvenire la reinnervazione spontanea.
FISIOPATOLOGIA DEL DANNO NERVOSO
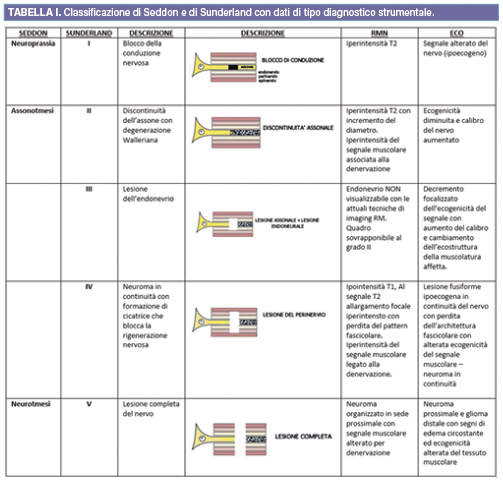
I danni nervosi possono essere classificati a seconda del tipo di danno secondo lo schema di Dick e Thomas del 1993 (ischemia, agenti fisici, malattie ereditarie, infettive, neoplastiche, metaboliche, etc) e questa classificazione è maggiormente utilizzata in ambito neurologico. In ambito chirurgico, la classificazione che si utilizza attualmente è quella di Sunderland del 1968: questa classificazione in 5 stadi definisce la gravità del danno lesionale di tipo traumatico1,2, ed è una modifica della classificazione di Seddon del 1943 che definiva tre stadi del danno nervoso periferico: neuroprassia, assonotmesi, neurotmesi.
Le classificazioni sono riassunte nella Tabella I con i quadri ecografici e di RM che possono orientare nell’inquadramento.
CLASSIFICAZIONE DI SUNDERLAN
Primo grado: interruzione locale della conduzione nervosa senza compromissione della continuità né dell’assone né delle altre strutture del nervo; corrisponde alla neuroaprassia di Seddon. L’eziologia più frequente è la compressione e la conseguente ischemia. Le funzioni motoria e propriocettiva sono le più colpite, ma anche la sensibilità può essere deficitaria. La lesione consiste soprattutto in un danno locale della mielina, e la conducibilità elettrica del nervo, distalmente alla lesione, è intatta. La lesione è completamente reversibile ed il recupero della funzione avviene quasi contemporaneamente per tutte le funzioni interessate.
Secondo grado: interruzione dell’assone, senza perdita di continuità dell’endonevrio (corrisponde all’assonotmesi di Seddon). L’assoplasma è interrotto e si hanno la degenerazione Walleriana del moncone distale e quella retrograda del moncone prossimale. La causa più comune è un modesto schiacciamento del nervo. Tutte le funzioni del nervo interessato sono abolite. Il recupero, per lo più completo, avviene progressivamente in senso prossimo‑distale, man mano che le fibre rigeneranti raggiungono l’organo bersaglio. Questi primi due gradi non necessitano di terapia chirurgica.
Terzo grado: interruzione della fibra nervosa senza interruzione del perinervio. La gravità maggiore della lesione è testimoniata da una degenerazione retrograda più estesa con emorragia, edema e ischemia che possono portare a fibrosi intra‑fascicolare. Il recupero funzionale completo non è possibile per la dispersione di fibre all’interno del connettivo e per la presenza di fibrosi che impedisce meccanicamente la crescita e/o la maturazione delle fibre. Questi sono i casi più complessi per il chirurgo perchè vi è un parziale recupero ed il timing della ricostruzione/chirurgia non è semplice da decidere.
Quarto stadio: la continuità dell’epinervio è conservata, ma il tronco nervoso diviene un ammasso disordinato di tessuto fibroso, cellule di Schwann e fibre rigeneranti detto “neuroma in continuità senza funzione residua”. Può coesistere una sintomatologia dolorosa aspecifica. Il recupero spontaneo di queste lesioni non è mai sufficiente a garantire una funzionalità accettabile, rendendo necessario un intervento di escissione del tessuto cicatriziale e di riparazione del nervo (resezione e sutura o innesti nervosi).
Quinto grado: perdita di continuità del tronco nervoso (neurotmesi di Seddon). Anche in questo caso si può osservare la formazione di un neuroma all’estremità del moncone prossimale. Un recupero funzionale è possibile solo dopo la riparazione chirurgica del tronco nervoso.
RIGENERAZIONE NERVOSA
Le fibre nervose (assoni + guanina mielinica) possono rigenerare in seguito a un trauma, uno schiacciamento e anche dopo una sutura nervosa (se il nervo è sezionato) e possono reinnervare gli organi bersaglio (muscoli, cute) 6,7.
Le fibre crescono di circa 1 mm al giorno e di norma, a seconda della gravità del danno, possono restituire la funzione motoria e sensitiva al paziente 3,4 nei primi due gradi di Sunderland, e solo parzialmente nel terzo grado.
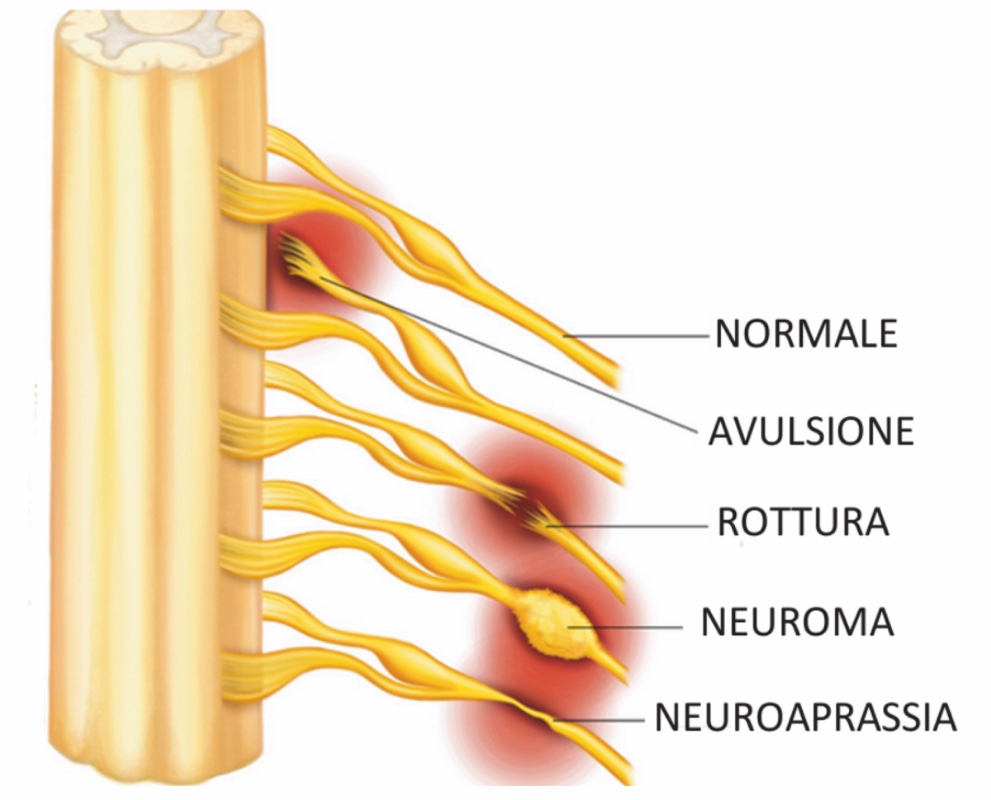
In tre casi le fibre nervose NON possono rigenerare:
-
se vi è un’avulsione delle radici nervose dal midollo spinale 6,7 (avulsione radicolare nelle paralisi di plesso);
-
se vi è una lesione di tipo IV di Sunderland 6,7 (formazione di una cicatrice, neuroma, intraneurale, che impedisce la rigenerazione – per traumi gravi da stiramento, compressione, etc).
-
Se vi è una perdita della continuità del nervo (lesione da taglio aperta o chiusa se provocata da una struttura anatomica (si immagini la frattura dell’omero ed il nervo radiale), dall’avulsione del nervo dal muscolo) 5,6,7.
Più complesso il grado III di Sunderland che a volte richiede chirurgia sul nervo e a volte da risultati sufficienti e richiede chirurgia palliativa.
Questo tipo di lesioni, che non recuperano da sole, hanno un timing di riparazione che è molto importante rispettare. La riparazione del nervo è indicata quando il recupero non avviene spontaneamente, ma ci sono dei segni che possono indicare la rigenerazione, così come possono aiutare delle indagini strumentali. La chirurgia nervosa quando possibile dovrebbe essere effettuata in tempi brevi: il fattore limitante il recupero di una lesione nervosa da un punto di vista motorio è certamente rappresentato dal fatto che il muscolo, se non è innervato, va progressivamente incontro a una degenerazione progressiva che non permette a lungo termine la reinnervazione. Inoltre, il tempo varia a seconda della grandezza dei muscoli e dalla distanza dalla lesione; in linea di massima, si considera opportuno eseguire la chirurgia nei primi 3-6 mesi dal trauma.
In generale quindi dobbiamo cercare di effettuare una diagnosi di lesione nervosa, di descrivere il tipo di lesione e di inviare il paziente a chi si occupa di questo problema in tempi rapidi (chirurghi con esperienza di microchirurgia che si occupano delle riparazioni del sistema nervoso periferico).
PERCORSO DIAGNOSTICO-TERAPEUTICO NEI TRAUMI
Sono diversi i comportamenti che dobbiamo attuare se vi è una lesione traumatica:
-
aperta;
-
chiusa, lungo il decorso del nervo;
-
chiusa del plesso brachiale.
LESIONE APERTA
Nel caso di una lesione aperta con una contemporanea paralisi sensitiva e/o motoria, l’indicazione all’esplorazione e riparazione della lesione è assoluta. In generale, se non vi è una emergenza è preferibile che la lesione nervosa sia riferita a colleghi che sanno riparare i nervi con tecniche microchirurgiche 1,2 (suture, innesti, tubulizzazione11, neurotizzazioni – suture 8/0, 9/0, 10/0). La cosa fondamentale è quindi accorgersi immediatamente della lesione se il paziente è cosciente.
Se il chirurgo non è un esperto di riparazioni nervose ma deve comunque operare il paziente (grossi traumi, chirurghi vascolari, etc.) e incontra una lesione nervosa, è comunque opportuno che esegua la chirurgia per cui è stato coinvolto, e dovrebbe reperire i monconi nervosi, approssimarli (con un punto non riassorbibile, meglio se colorato 0 o 2/0) e poi eseguire la chiusura dei tessuti circostanti cercando di ripristinare la corretta anatomia 2; soprattutto in presenza di una lesione NON netta, una sutura differita di circa 20-30 giorni (che permette ai monconi nervosi di far formare una cicatrice nella zona lesionata) è addirittura da preferirsi: quindi si può inviare successivamente per competenza e non è colposo non ripararla immediatamente. Un taglio netto, da lama o vetro, andrebbe riparato subito con mezzi ottici2,6; se non si è in emergenza per la vita del paziente, il nervo andrebbe suturato al più presto (ore o giorni) in un centro specializzato (non ripararlo precocemente fa sì che si formi un neuroma prossimale ed un glioma distale con retrazione dei monconi; i due monconi nervosi dovranno essere poi recentati ed un innesto nervoso sarà inevitabile, che è meno vantaggioso di una sutura diretta in termini di possibilità di recupero 1,2,6,7.
LESIONE CHIUSA
Nel caso di deficit nervoso in assenza di lesione cutanea (ad es. lesione schiacciamento o stiramento) si sospetta un quadro patologico classificabile in un danno tipo Sunderland I/II. In questo caso non vi è alcuna indicazione all’esplorazione chirurgica urgente. L’atteggiamento deve essere quello di sorveglianza con controlli clinici seriati. Una corretta semeiotica neurologica (test senitivi e motori per il territorio di pertinenza della lesione) e gli esami strumentali in questo caso diventano fondamentali.
L’elettromiografia è l’esame che permette di esplorare la funzionalità nervosa, ma non va eseguito prima di 3 settimane dall’evento traumatico 9.
Di grande utilità è lo studio ecografico che permette di esplorare la continuità macroscopica del tessuto nervoso interessato 10: l’ecografia in mani esperte è uno strumento diagnostico unico essendo facilmente ripetibile, a basso costo e non invasivo, che consente una visualizzazione dinamica del segmento ed una contemporanea visione poliassiale, evidenziando il tipo di lesione nervosa; in particolare, valuta se vi è una continuità, un neuroma in continuità, e fornisce indicazioni sulla struttura fascicolare1.
SORVEGLIANZA CLINICA
Le lesioni di Sunderland di tipi I e II recuperano spontaneamente in giorni o mesi; il recupero è pressoché completo poiché le fibre rigenerano nei tubi endoneurali precedenti e non vi sono mismatching di fibre rigeneranti.
I segni fondamentali da valutare sono:
-
Il segno di Tinel (la distalizzazione della “scossa” che viene provocata dalla percussione del tronco nervoso interessato, vi è di norma una distalizzazione della scossa di 3 cm al mese) 1,2
-
La ripresa della funzione dei muscoli e poi della sensibilità (vanno conosciuti i “primi muscoli” che si riprendono per ogni nervo; ad esempio il brachiradiale in una paralisi del radiale, etc).
-
Segni autonomici (sudorazione che riappare in territori dove era presente anidrosi da deafferentazione).
Se il recupero non avviene nei tempi previsti (non distalizzazione del segno di Tinel, non comparsa di movimenti, etc) e si è supportati da EMG ed Ecografia, allora il tipo di lesione è di tipo IV e la chirurgia sul nervo periferico è di nuovo indicata: resezione del neuroma e innesti nervosi 1,8,9.
LESIONE DEL PLESSO BRACHIALE
Questo tipo di lesione è sempre da riferirsi a specialisti in tempi relativamente brevi (1-3 mesi dalla lesione) senza rappresentare mai una emergenza, a meno che non sia associata a lesioni vascolari1.
È importante inviare il paziente allo specialista con esami strumentali già eseguiti che permettano di far comprendere se è presente un’avulsione radicolare o vi sia una lesione da stiramento del plesso. Gli esami da effettuare sono la RM cervicale e la EMG, da programmare a circa 25 gg-1 mese dalla lesione.
La lesione da avulsione radicolare non può essere riparata con tecniche tradizionali e va assolutamente riconosciuta con esame specifico: la RM cervicale, evidenziando nella richiesta se sono presenti degli pseudomeningoceli che indicano le avulsioni delle radici dal midollo.
La EMG, come già per una lesione nervosa, da effettuare mai prima di 3 settimane, se eseguita da specialisti adeguatamente formati può fornire molte indicazioni; tuttavia, non permette di inquadrare la classe di Sunderland di lesione nervosa)8. Nella Figura 2 sono riportati i vari tipi di lesione nervosa a livello del plesso brachiale.
Il paziente mandato con questi esami fatti nei tempi giusti può essere seguito dal chirurgo che si occupa di lesioni nervose; le lesioni da avulsione verranno se possibili riparate con trasferimenti nervosi, quelle in continuità come i neuromi verranno riparate con innesti e quelle che non saranno da operare verranno osservate durante il loro recupero.
CAPITOLO 57Bibliografia.
-
Battiston B, Tos P. Tecniche di riparazione dei nervi periferici. In: Landi, Catalano, Lucchetti, eds. Trattato di chirurgia della mano. ROma: Ed. Verduci 200.7.
-
Battiston B, Tos P, Bonaspetti G, et al. Nerve repair by means of muscle in vein tubes: Ultrastructural features of early stages of regeneration. Proceedings of the 7th IFSSH Congress, Vancouver, Canada. Modena: Monduzzi Editore, 1998, pp. 595-599. doi: 10.1002/(SICI)1098-2752(2000)20:1<32::AID-MICR6>3.0.CO;2-D.
-
Chiu DTW, Strauch B. A prospective clinical evaluation of autogenous vein grafts used as a nerve conduit for distal sensory nerve defects of 3 cm or less. Plast Reconstr Surg. 1990 Nov;86(5):928-34. doi: 10.1097/00006534-199011000-00015.
-
Davis GE, Blaker SN, Engvall E, et al. Human amnion membrane serves as a substratum for growing axons in vitro and in vivo. Science. 1987 May 29;236(4805):1106-9. doi: 10.1126/science.3576223.
-
Frey M, Koller R, Liegl C, et al. Role of muscle target organ on the regeneration of motor nerve fibres in long nerve grafts: A synopsis of experimental and clinical data. Microsurgery. 1996;17(2):80-8. doi: 10.1002/(SICI)1098-2752(1996)17:2<80::AID-MICR2>3.0.CO;2-#.
-
Naidu S. Graham Lister, The Hand: Diagnosis and Indications (3rd ed), Churchill Livingstone International, New York (1993) 593 pp. $105. Journal of Hand Surgery-american Volume. 1995; doi: 10.1016/S0363-5023(05)80128-5 .
-
Lundborg G, Dahlin L, Danielsen N, et al. Trophism, tropism and specificity in nerve regeneration. J Reconstr Microsurg. 1994 Sep;10(5):345-54. doi: 10.1055/s-2007-1006604.
-
Kamble N, Shukla D, Bhat D. Peripheral Nerve Injuries: Electrophysiology for the Neurosurgeon. Neurol India. 2019 Nov-Dec;67(6):1419-1422. doi: 10.4103/0028-3886.273626.
-
Padua L, Liotta G, Di Pasquale A, et al. Contribution of ultrasound in the assessment of nerve diseases. Eur J Neurol. 2012 Jan;19(1):47-54. doi: 10.1111/j.1468-1331.2011.03421.x. Epub 2011 May 7.
-
Rath S, Green CJ. Selectivity of distal reinnervation of regenerating mixed motor and sensory nerve fibres across muscle graft in rats. Br J Plast Surg. 1991 Apr;44(3):215-8. doi: 10.1016/0007-1226(91)90130-c.
-
Rich KM, Alexander TD, Pryor JC, et al. Nerve growth factor enhances regeneration through silicon chambers. Exp Neurol. 1989 Aug;105(2):162-70. doi: 10.1016/0014-4886(89)90115-5.