Le fratture del pilone tibiale
1 Dipartimento di Biomedicina Traslazionale e Neuroscienze (DiBraiN) – Università degli Studi di Bari Aldo Moro, Bari; 2 Aurelia Hospital
DEFINIZIONE
Le fratture di pilone tibiale sono fratture articolari che coinvolgono la superficie di carico distale della tibia. Il termine “pilone” è stato coniato dall’autore francese Etienne Destot nel 1911 a indicare un “pestello” da cucina, probabilmente in riferimento al meccanismo di carico assiale della tibia sul talo che solitamente causa questo tipo di fratture. Questi traumi rappresentano 1-10%1 delle fratture dell’arto inferiore e sono spesso associate a importante comminuzione, frequente presenza di frammenti impattati e severa compromissione dei tessuti molli. Il trattamento di queste fratture, da sempre considerato ostile per il chirurgo ortopedico, ha subito un’importante evoluzione nel corso degli anni grazie al contributo di diversi autori. Questo ha reso possibile il raggiungimento di outcomes clinici sempre migliori. Fino agli anni 60 le fratture di pilone tibiale venivano trattate conservativamente con immobilizzazione prolungata e divieto di carico, fu in quel decennio che Ruedi e Allgower, pubblicarono gli ottimi risultati del trattamento chirurgico di una serie di 84 fratture trattate chirurgicamente secondo i principi AO2. Tuttavia questa pubblicazione fu fonte di un grande “equivoco”, infatti gli autori che negli anni a seguire adottarono questa strategia di trattamento non ottennero i risultati clinici sperati e riscontrarono invece un elevatissimo tasso di complicanze, soprattutto a livello cutaneo. Questo probabilmente dipese dal fatto che la coorte di pazienti studiata da Ruedi e Allgower era composta principalmente da sciatori, che andavano incontro a traumi a bassa o media energia, solitamente rotazionali e con scarsa compromissione dei tessuti molli. Al contrario, le fratture trattate chirurgicamente nei successivi lavori erano spesso conseguenti a traumi ad alta energia, incidenti stradali, con meccanismo di compressione in cui il talo fungeva da “testa d’ariete” sul pilone tibiale. In quel periodo, anche grazie ai lavori di Tscherne, si cominciò a fare sempre più attenzione alla gestione dei tessuti molli che, in casi come le fratture di pilone tibiale, risultava molto delicata. Alcuni autori cercarono di minimizzare le complicanze di ferita posticipando il trattamento chirurgico a dopo la risoluzione dell’edema tissutale, altri anticipandolo alle prime ore post-trauma e altri autori favorendo l’utilizzo di mezzi di fissazione meno invasivi come i fissatori esterni. Fu tuttavia solo negli anni 2000 che si cominciò a parlare di “staged protocol” grazie al lavoro di Sanders e Sirkin3. Il protocollo da loro proposto prevedeva una fase iniziale, in acuto, in cui veniva eseguita la sintesi open del perone e la stabilizzazione con un fissatore esterno temporaneo e una fase tardiva, dopo la risoluzione dell’edema, in cui veniva eseguita la sintesi definitiva del pilone tibiale attraverso un accesso mediale (ad almeno 5 cm di distanza dall’incisione laterale). Grazie a questa gestione in due fasi gli autori furono in grado di abbattere l’insorgenza di complicanze a carico dei tessuti molli. Negli ultimi anni, fino ai giorni nostri, lo sviluppo dei mezzi di sintesi e di nuovi accessi chirurgici hanno permesso un’ulteriore miglioramento del trattamento di queste fratture, fermo restando l’importanza dei tessuti molli e la particolare attenzione da porre al timing del trattamento definitivo.
EPIDEMIOLOGIA
Le fratture di pilone tibiale sono, fortunatamente, abbastanza rare, rappresentano circa l’ 1-10% delle fratture dell’arto inferiore. Sono solitamente causate da un meccanismo compressivo tra astragalo e tibia e spesso conseguenti a traumi ad alta energia. In casi più rari possono essere causati da forze torsionali che causano però fratture meno comminute. Nel 75-90% dei casi si associano a fratture del perone omolaterale e fino al 50% dei casi possono essere complicate da un’esposizione del focolaio di frattura.
DIAGNOSI E CLASSIFICAZIONE
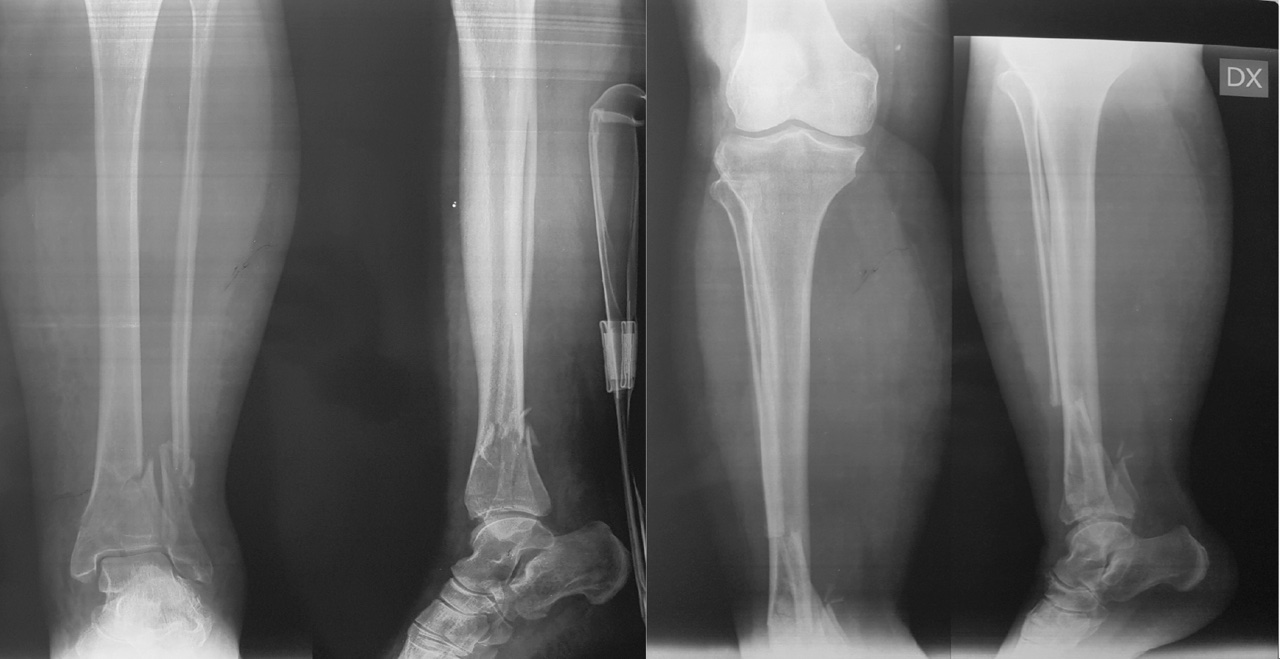
Il trattamento delle fratture di pilone tibiale deve essere accuratamente pianificato, le vie di accesso sono molteplici, il posizionamento del paziente può variare e la scelta dei mezzi di sintesi è particolarmente vasta. Per poter garantire il miglior trattamento al paziente è imprescindibile un accurato studio radiografico della frattura. La diagnosi può essere definita grazie alle classiche radiografie eseguite nelle tre proiezioni (AP, LL e AP obliqua) (Fig. 1).
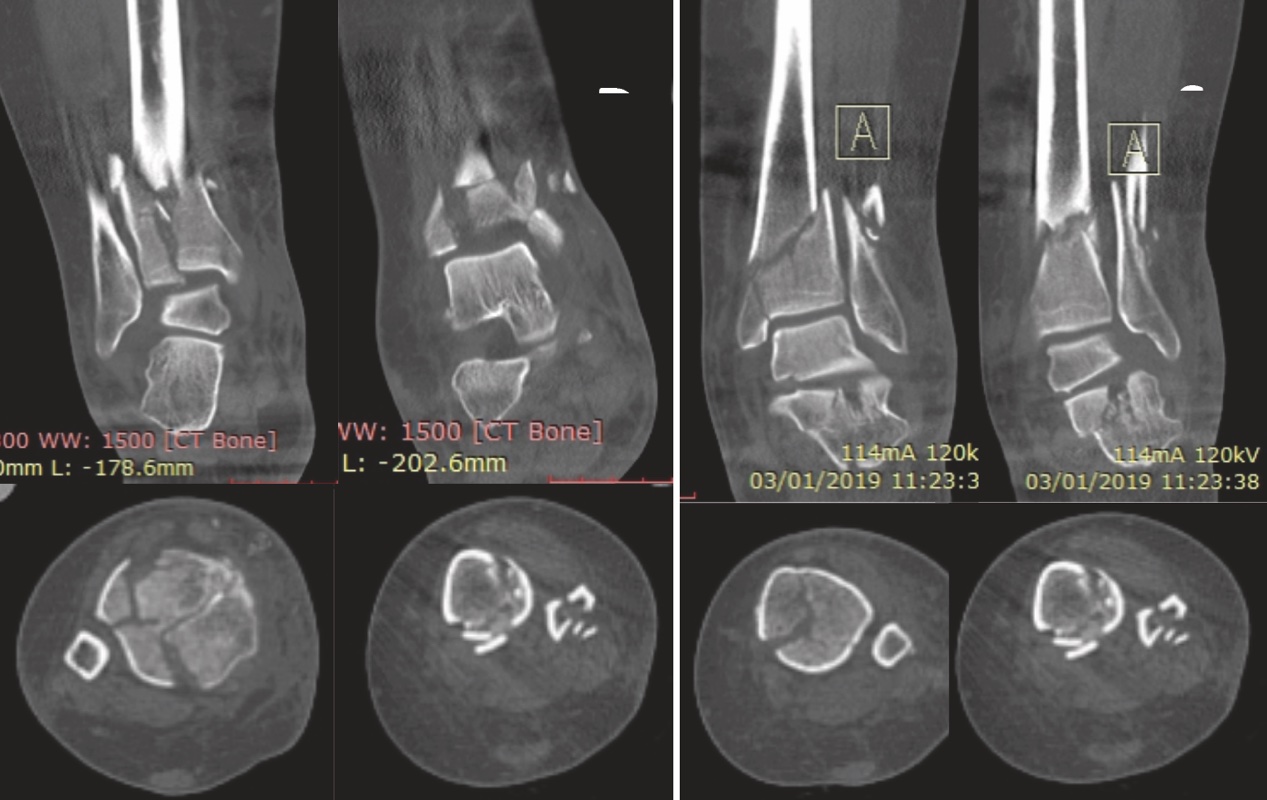
). Questo esame di primo livello consente la classificazione della frattura secondo il sistema proposto da Ruedi e Allgower in tre stadi a seconda del numero dei frammenti e della scomposizione. Il sistema alfanumerico proposto dall’AO invece, classifica le fratture di pilone tibiale come 43B e 43C, cioè le fratture di tibia (4) distale (3) parzialmente (B) o completamente (C) articolari. La diagnosi eseguita tramite radiografia ci permette di passare alla prima fase del trattamento, cioè il posizionamento di un fissatore esterno temporaneo in distrazione associato o meno alla sintesi definitiva del perone. Una volta eseguita questa prima fase il paziente può essere sottoposto all’imaging di secondo livello con TC secondo il protocollo “Span & Scan”. La distrazione della tibiotarsica attraverso il fissatore esterno ci permette infatti, grazie a un meccanismo di ligamentotassi, un parziale riallineamento dei frammenti di frattura e di conseguenza un esame più accurato. Nel 2013 Cole et al hanno pubblicato un lavoro in cui, studiando nel dettaglio le scansioni assiali delle TC di 38 fratture di pilone tibiale, hanno potuto dimostrare la presenza di pattern più o meno comuni a tutti i pazienti 4. Il 100% delle fratture infatti aveva una rima che coinvolgeva la superficie articolare tibio-peroneale e da questa si dipartivano due linee di frattura (creando un pattern a Y) verso le porzioni anteriori e posteriori del malleolo mediale (Fig. 2).
Sono quindi di frequente riscontro tre macro-frammenti che possono essere definiti principali: un frammento mediale, uno antero-laterale e uno postero-laterale. La comminuzione è stata dimostrata nel 95% dei casi con presenza frequente di almeno un frammento impattato.
TRATTAMENTO
Il trattamento delle fratture di pilone tibiale è dettato dai principi AO. Trattandosi di fratture articolari è mandatorio ottenere una riduzione anatomica e garantire la stabilità assoluta, possibile grazie alla compressione interframmentaria. Tuttavia questo genere di fratture, essendo frequentemente conseguenti a traumi ad alta energia, si presentano frequentemente in pazienti politraumatizzati e di conseguenza è mandatoria la valutazione dello stato generale del paziente secondo il protocollo “ATLS” e la stabilizzazione delle condizioni cliniche generali dello stesso. Una volta stabilizzate le lesioni che pongono a rischio la vita del paziente si può procedere con il trattamento ortopedico delle fratture. Quando queste fratture si associano a esposizione del focolaio è di fondamentale importanza eseguire un abbondante lavaggio della ferita con rimozione di tutti i corpi estranei ed effettuare un accurato debridement di tutti i tessuti necrotici, sia ossei che molli.
Come si può facilmente evincere dalla storia dell’evoluzione del trattamento di queste fratture la gestione dei tessuti molli riveste un’importanza fondamentale. Le fratture del pilone tibiale vengono oggi definite come: un trauma dei tessuti molli con associata una frattura della superficie di carico della tibia. Il trattamento “staged” cioè in fasi è tuttora in uso nonostante abbia subito delle modifiche nel corso degli anni.
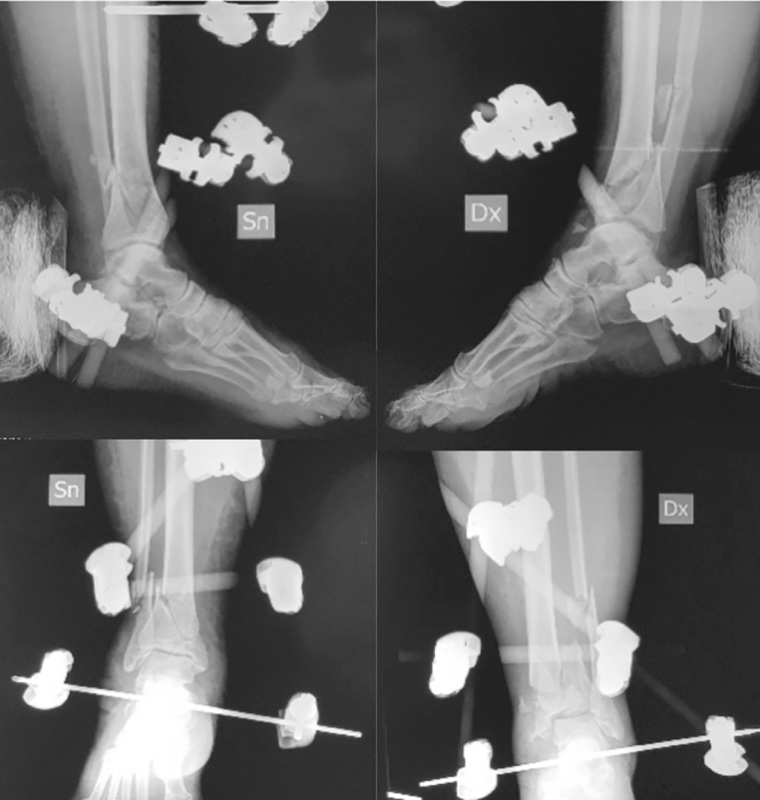
La prima fase consiste ancora nella stabilizzazione temporanea (Fig. 3).
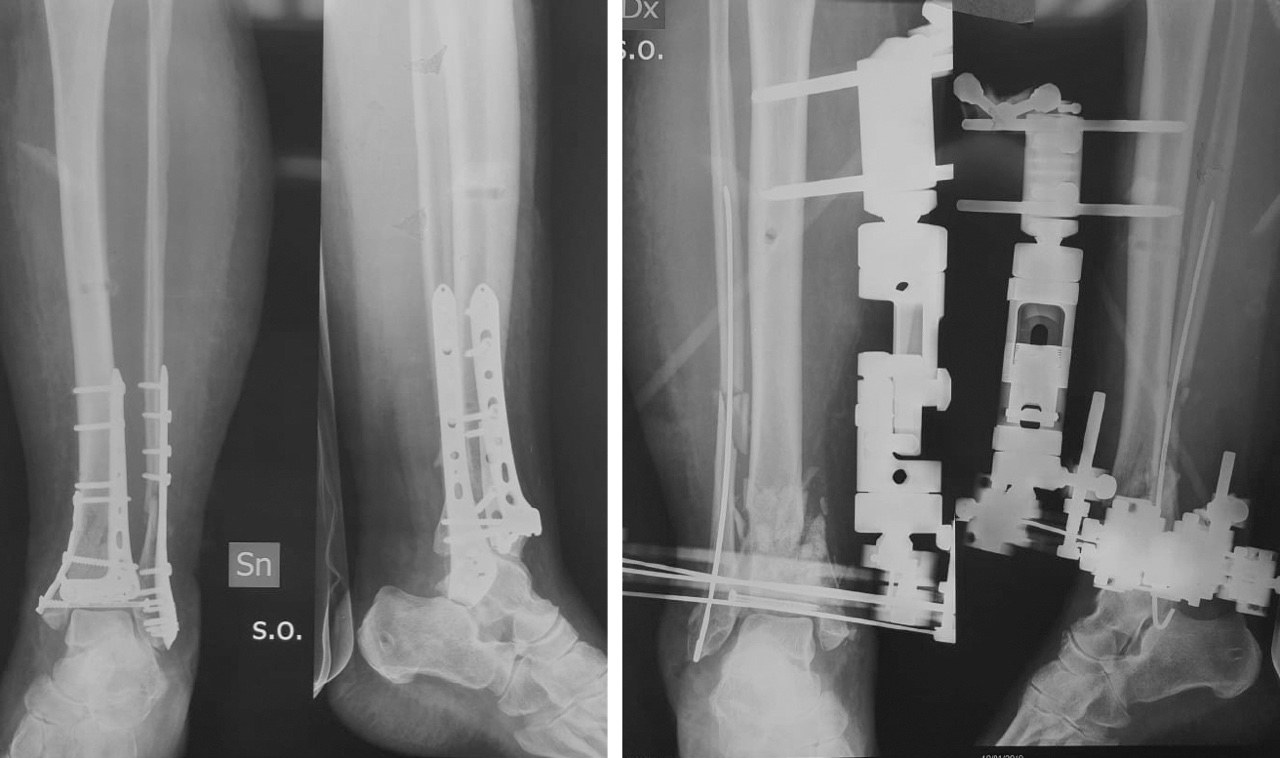
Il protocollo proposto da Sirkin e Sanders prevedeva la sintesi definitiva del perone da effettuare in acuto e la stabilizzazione temporanea con fissatore esterno temporaneo assiale posizionato per via mediale. Nel corso degli anni la fissazione temporanea con fissatore monoassiale è stata via via abbandonata a favore del costrutto a delta che garantiva una stabilità maggiore. Anche la riduzione e sintesi in acuto della frattura di perone è e stata rivisitata nel tempo, la scelta degli autori fu viziata dalla scarsa disponibilità delle vie d’accesso e dalla limitata conoscenza dei pattern di frattura (Fig. 4).
SINTESI DEL PERONE
La sintesi del perone è di fondamentale importanza per una corretta ricostruzione dell’anatomia della colonna laterale, questo consente di recuperare la lunghezza e quindi di facilitare la successiva sintesi della tibia. Tuttavia al giorno d’oggi ci sono numerose controindicazioni all’esecuzione di questa sintesi in acuto, e in particolare prima dell’esecuzione di una TC. Innanzitutto la sintesi definitiva può essere effettuata, in acuto, solo nel caso di fratture a rima semplice. Nel caso di fratture pluriframmentarie o comminute, la sintesi non può garantire il corretto ripristino dell’anatomia della colonna laterale e di conseguenza può influenzare negativamente la riduzione anatomica della superficie articolare della tibia. Inoltre nel corso degli anni, anche grazie allo studio approfondito dei pattern di frattura, sono state introdotte numerose nuove vie d’accesso (rispetto alla sola via d’accesso laterale al perone e mediale alla tibia conosciute all’inizio degli anni 2000), di conseguenza la sintesi del perone per via laterale diretta, senza aver prima eseguito la TC e senza quindi aver effettuato una corretta pianificazione dell’intervento definitivo, potrebbe limitare la scelta della via d’accesso per poter “aggredire” nel migliore dei modi la nostra frattura.
TIMING
Le tempistiche in cui effettuare la sintesi definitiva delle fratture di pilone tibiale è tutt’ora dettata dalle condizioni dei tessuti molli. L’esecuzione di un intervento chirurgico prima della risoluzione completa dell’edema e della sofferenza cutanea risulta nella maggior parte dei casi in complicanze cutanee che possono avere esiti di una gravità tale da portare all’amputazione. Ad oggi l’intervento definitivo viene eseguito solitamente tra i 7 e i 14 giorni, queste tempistiche sono dettate esclusivamente dalle condizioni cutanee. La risoluzione dell’edema e la guarigione di eventuali flittene sono di fondamentale importanza per minimizzare l’insorgenza di complicanze cutanee. Le flittene post-traumatiche possono essere distinte in sierose ed emorragiche a seconda che coinvolgano o meno gli strati profondi del derma. La gestione corretta delle flittene è ancora dibattuta in letteratura, alcuni autori ne propongono il drenaggio e successiva copertura con garze sterili altri la vigile attesa. Tuttavia la letteratura è univoca sul fatto che la risoluzione dell’edema porti alla manifestazione del “wrinkle sign” cioè di quelle che vengono comunemente definite grinze cutanee. La comparsa di queste grinze è associata a un basso rischio di complicanze chirurgiche di ferita e ci permette quindi di eseguire i nostri accessi chirugici in sicurezza.
VIE D’ACCESSO
La superficie articolare della tibia, inizialmente approcciabile solo per via mediale, è ad oggi aggredibile da ogni direzione. Nel corso degli anni sono stati sviluppati nuovi accessi chirurgici che ci permettono di aggredire i diversi pattern di frattura. Ogni accesso tuttavia presenta dei rischi chirurgici dovuti alla presenza di strutture nobili che vanno rispettate e va sempre deciso in base ai pattern di frattura ma, soprattutto, in base alle condizioni cutanee e a eventuali ferite causate da focolai di esposizione.
L’approccio mediale alla tibia distale, utilizzato ad esempio da Sirkin e Sanders, è un approccio piuttosto sicuro, l’unica struttura nobile che può essere incrociata è la vena grande safena che però decorre anteriormente alla nostra linea di incisione. Tuttavia, come descritto da Cole, nella maggior parte dei casi ci troveremmo di fronte a un grosso frammento mediale. Questo a evenienza potrebbe esserci di ausilio in caso di fratture composte ma potrebbe crearci non poche difficoltà in caso di una comminuzione articolare (presente nel 95% dei casi) in quanto potremmo incontrare particolare difficoltà nello sviluppo di una finestra che ci permetta di visualizzare la superficie articolare e di ridurre eventuali frammenti impattati.
Gli approcci anteriori (antero-mediale, anteriore e antero-laterale) ci permettono di bypassare questo problema e ci consentono, sia un’ottima visualizzazione della superficie articolare, sia di eseguire una sintesi definitiva stabile. Tuttavia la scelta di questi accessi deve essere accuratamente pianificata e bisogna porre particolare attenzione a tutte le strutture nobili che si trovano in questa regione. L’approccio anterolaterale ci espone al rischio di danneggiare il nervo peroneo superficiale, gli accessi anteriori e anteromediale espongono invece l’arteria tibiale anteriore e il nervo peroneo profondo.
L’approccio posterolaterale invece può essere considerato un’alternativa valida all’approccio laterale al perone. Ci permette infatti la gestione simultanea del perone del frammento posterolaterale della tibia (terzo malleolo) nonché la possibilità di visualizzare la sindesmosi posteriore. Questo accesso è particolarmente sicuro in quanto l’unico pericolo è il nervo safeno, puramente sensitivo, tuttavia nel planning preoperatorio bisogna considerare che questo accesso, al contrario dell’accesso laterale al perone, necessita di un posizionamento prono del paziente e quindi di dover riposizionare il paziente nel corso della procedura chirurgica.
Come detto in precedenza la scelta dell’approccio chirurgico deve essere accuratamente pianificata nel preoperatorio. Deve permettere la sintesi dei frammenti principali ma deve anche consentire lo sviluppo di finestre che permettano la visualizzazione della superficie articolare, di eventuali frammenti impattati e la loro riduzione.
POST-OPERATORIO
La riduzione e sintesi delle fratture, secondo i principi AO, deve consentire una mobilizzazione precoce del paziente. Ottenuta la stabilità assoluta della superficie articolare e la stabilità relativa della componente metafisaria il paziente deve essere immediatamente avviato alla mobilizzazione attiva e passiva dell’estremità inferiore. Essendo coinvolta la superficie articolare bisogna però avere particolare tutela per ciò che riguarda il carico, ritardandolo possibilmente ad almeno 6-8 settimane dopo il trattamento chirurgico.
CAPITOLO 81Bibliografia.
- Bewes P. The Multiply Injured Patient with Complex Fractures. J R Soc Med. 1987;80(1):65.
- Rüedi TP, Allgöwer M. Fractures of the lower end of the tibia into the ankle-joint. Injury. 1969;1(2):92-99. doi: 10.1016/S0020-1383(69)80066-5.
- Sirkin M, Sanders R, Di Pasquale T, et al. A staged protocol for soft tissue management in the treatment of complex pilon fractures. J Orthop Trauma. 2004;18(8 Suppl.). doi: 10.1097/00005131-200409001-00005.
- Cole PA, Mehrle RK, Bhandari M, et al. The Pilon Map: Fracture Lines and Comminution Zones in OTA/AO Type 43C3 Pilon Fractures. J Orthop Trauma. 2013;27(7):e152-e156. doi: 10.1097/BOT.0b013e318288a7e9.