Fratture vertebrali toraciche e lombari
UOSD Chirurgia Vertebrale, Azienda Ospedaliero Universitaria Consorziale Policlinico di Bari, Bari
DEFINIZIONE
Soluzione di continuità ossea della vertebra che può essere associata anche a lesione legamentosa e/o discale.
CRITERI CLASSIFICATIVI GENERALI
- In base alla possibilità di dislocazione dei frammenti può essere definita stabile o instabile. L’instabilità, a sua volta, può essere transitoria, se la lesione è solo ossea, o permanente, se la lesione interessa anche le strutture disco-legamentose.
- In base al coinvolgimento delle strutture mielo-radicolari, può essere definita mielica o amielica
- In base alla sede, può essere definita cervicale, cervico-toracica, toracica, toraco-lombare, lombare, lombosacrale, sacrale, coccigea;
- In base alla eziologia, può essere definita traumatica o patologica, ovvero da ridotta resistenza ossea. Tra queste ultime distinguiamo fratture secondarie
a) osteopatie metaboliche
- osteoporosi primitive (giovanile, postmenopausale, senile)
- osteoporosi secondarie
- endocrine (ipogonadismo, morbo di Cushing, iperparatiroidismo, ipertiroidismo)
- onco-ematologiche (plasmocitoma, leucemia, mastocitosi sistemica, metastasi osteolitiche)
- gastrointestinali (morbo celiaco, morbo di Crohn, colite ulcerosa, cirrosi biliare primitive, gastroresezioni)
- farmaci (cortisone, tiroxina a dosi soppressive, eparina per trattamenti prolungati, idantoina, inibitori delle aromatase)
- osteomalacia e rachitismo
- morbo di Paget
- osteogenesi imperfetta
- osteodistrofia renale
- osteopatia da trapianto
b) osteopatie infiammatorie
- spondiliti infettive (TBC, EC, salmonella, ecc.)
- spondiliti reumatiche (SA, ecc.)
c) osteopatie neoplastiche
- maligne (tumori primitivi e secondari)
- benigne (cisti, angiomi, ernie intraspongiose).
SISTEMI CLASSIFICATIVI SPECIFICI PER FRATTURE TRAUMATICHE
Il sistema AO Spine e il Severity Score nelle fratture traumatiche toracolombari
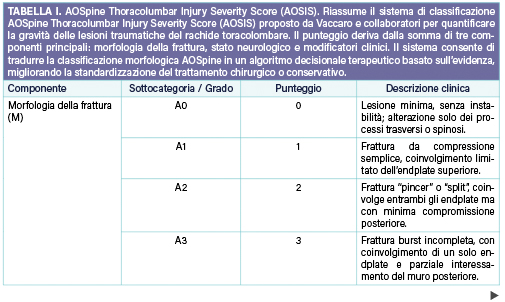
Nell’ambito delle fratture traumatiche del rachide toracico e lombare, il sistema classificativo AO Spine rappresenta oggi lo strumento più completo e universalmente accettato per descrivere la morfologia della lesione, valutare la stabilità e orientare la scelta terapeutica. Oltre alla tradizionale tripartizione morfologica in lesioni di tipo A (compressione), tipo B (distrazione) e tipo C (traslazione/dislocazione), la classificazione si arricchisce di una componente neurologica e di due modificatori clinici, creando un modello multidimensionale capace di riflettere la reale complessità dei traumi vertebrali. Per tradurre queste informazioni in una guida pratica alla gestione clinica, la AO Spine ha introdotto il Thoracolumbar AO Spine Injury Severity Score (TL AOSIS), un punteggio di gravità che consente di quantificare la severità complessiva della lesione integrando i tre parametri fondamentali: morfologia, stato neurologico e fattori clinici modificatori.
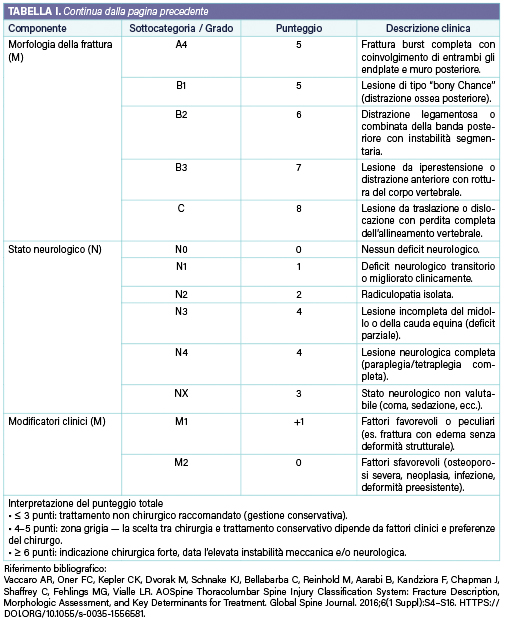
Alla morfologia della frattura vengono attribuiti valori crescenti proporzionali al grado di instabilità meccanica: le lesioni A0 (processi spinosi o trasversi) valgono 0 punti, le A1 (fratture a cuneo) 1 punto, le A2 (split vertebrali) 2 punti, le A3 (burst incomplete) 3 punti, le A4 (burst complete) 5 punti, mentre le B1–B3 (distrattive) raggiungono 6 punti e le C (dislocative) 7 punti, indicando la perdita totale di continuità strutturale tra i segmenti vertebrali. Lo stato neurologico aggiunge ulteriori valori in base al grado di compromissione del midollo o delle radici: N0 (nessun deficit) corrisponde a 0 punti, N1 (deficit transitorio) a 1 punto, N2 (radicolopatia) a 2 punti, N3 (lesione midollare incompleta o sindrome della cauda equina) e N4 (lesione completa) a 4 punti ciascuno; se il paziente non è valutabile, si assegna NX, pari a 3 punti. Infine, i modificatori clinici consentono di affinare la classificazione in base a elementi peculiari del singolo paziente: il M1 si applica quando non è certa l’integrità del tension band posteriore, aggiungendo un punto, mentre il M2 segnala fattori come osteoporosi severa, rachide rigido o comorbidità sistemiche, che possono influenzare la strategia terapeutica e aggiungere fino a due punti.
La somma dei punteggi fornisce un valore totale, il Severity Score, che orienta in modo oggettivo la decisione clinica: punteggi fino a 3 suggeriscono un trattamento conservativo (ad esempio nelle fratture compressive stabili, come A1–A2 in pazienti neurologicamente integri), valori tra 4 e 5 definiscono una zona grigia in cui la scelta dipende dal contesto clinico, dalla deformità residua e dalle condizioni generali, mentre punteggi pari o superiori a 6 indicano un’elevata instabilità meccanica o neurologica e quindi la necessità di un trattamento chirurgico. Ad esempio, una frattura A3 N0 M0 (burst incompleta, senza deficit) totalizza 3 punti ed è generalmente candidabile al trattamento ortesico; una A4 N0 M1 (burst completa con dubbio danno legamentoso) totalizza 6 punti, suggerendo stabilizzazione; una B2 N3 M0 (distrattiva posteriore con deficit incompleto) raggiunge 10 punti, richiedendo intervento urgente di decompressione e fissazione. Sebbene il punteggio non sostituisca il giudizio clinico, esso offre una base riproducibile e condivisa che facilita la comunicazione interdisciplinare e la comparazione dei risultati terapeutici. Numerosi studi multicentrici hanno confermato una forte correlazione tra l’aumento del punteggio AO Spine e la probabilità che i chirurghi raccomandino il trattamento chirurgico, con soglie di decisione pressoché sovrapponibili tra esperti di diversi centri. L’applicazione del Severity Score alle fratture traumatiche toraciche e lombari consente dunque di unificare il linguaggio descrittivo e di integrare in un’unica scala la valutazione anatomica, funzionale e clinica, rendendo la classificazione AO Spine non solo uno strumento diagnostico ma anche un efficace supporto decisionale nella pratica quotidiana della traumatologia vertebrale.
SISTEMI CLASSIFICATIVI SPECIFICI PER FRATTURE OSTEOPOROTICHE
Classificazione DGOU delle fratture vertebrali osteoporotiche
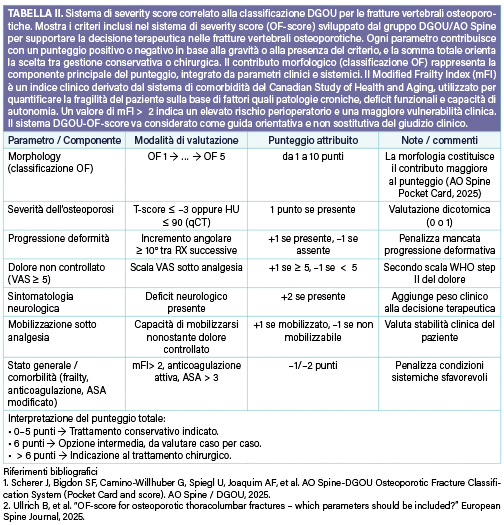
Il sistema classificativo DGOU (Deutsche Gesellschaft für Orthopädie und Unfallchirurgie) rappresenta un importante riferimento nella valutazione delle fratture vertebrali osteoporotiche, con l’obiettivo di uniformare la diagnosi e orientare la scelta terapeutica. Basandosi su criteri morfologici, biomeccanici e clinici, esso consente di stimare il grado di stabilità vertebrale e il rischio di compromissione neurologica. La classificazione distingue cinque tipologie progressive di lesione, identificate come OF1–OF5: le OF1 rappresentano le forme più lievi, in cui non si osserva una vera frattura ma soltanto edema del corpo vertebrale visibile alla risonanza magnetica, indicativo di una sofferenza ossea senza perdita di integrità strutturale; le OF2 presentano una minima perdita di altezza, con mantenimento della stabilità e integrità del muro posteriore; le OF3 mostrano un coinvolgimento del muro posteriore con stabilità incerta; le OF4 si associano a un crollo vertebrale significativo e instabilità marcata; infine, le OF5 comprendono fratture con dislocazione o instabilità severa, spesso correlate a deficit neurologici.
Negli anni successivi alla sua introduzione, la classificazione DGOU è stata ulteriormente perfezionata attraverso l’introduzione del OF severity score, uno strumento che combina la valutazione morfologica della frattura con parametri clinici (come il dolore, la mobilità del paziente e la presenza di deficit neurologici), al fine di supportare in modo oggettivo la decisione terapeutica. Il punteggio risultante consente di distinguere i casi gestibili in modo conservativo da quelli che richiedono un trattamento chirurgico, migliorando la riproducibilità e la standardizzazione del processo decisionale tra i diversi centri clinici.
SISTEMI CLASSIFICATIVI SPECIFICI PER L’INSTABILITÀ VERTEBRALE CORRELATA A LESIONI NEOPLASTICHE
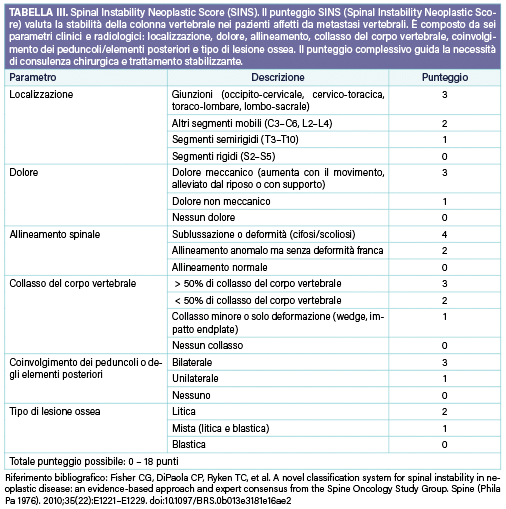
Valutazione dell’instabilità vertebrale nelle lesioni neoplastiche
Nel contesto delle lesioni vertebrali di origine neoplastica, la valutazione dell’instabilità rappresenta un aspetto cruciale per la pianificazione terapeutica e per la scelta dell’approccio chirurgico o conservativo. A questo scopo, uno degli strumenti più utilizzati è il Spinal Instability Neoplastic Score (SINS), sviluppato dal gruppo di studio Spine Oncology Study Group. Il SINS considera sei parametri principali: localizzazione della lesione, dolore meccanico, tipo di lesione ossea (litica, blastica o mista), allineamento vertebrale, collasso somatico e coinvolgimento dei peduncoli o degli elementi posteriori. Il punteggio totale consente di classificare la stabilità vertebrale come stabile, potenzialmente instabile o instabile, guidando così il clinico nella decisione tra un trattamento conservativo, chirurgico o radioterapico. Oltre al SINS, altri sistemi classificativi, come la classificazione di Tomita e quella di Tokuhashi, pur nascendo con finalità prognostiche e di pianificazione terapeutica oncologica, offrono informazioni indirette sul rischio di instabilità e sull’opportunità di una stabilizzazione chirurgica. Nel complesso, l’instabilità vertebrale secondaria a lesioni neoplastiche è il risultato di un’alterazione dell’integrità meccanica della colonna, che può derivare dalla distruzione ossea, dal collasso somatico o dal dolore meccanico refrattario, e la sua corretta valutazione rappresenta un passaggio fondamentale nella gestione multidisciplinare del paziente oncologico.
ELEMENTI DI BIOMECCANICA
La colonna vertebrale rappresenta una struttura ingegneristicamente sofisticata, concepita per garantire contemporaneamente stabilità, elasticità e protezione. È costituita da una successione di elementi rigidi — i corpi vertebrali — separati da dischi intervertebrali che agiscono come ammortizzatori e consentono piccoli movimenti reciproci. Ogni unità funzionale vertebrale, composta da due corpi vertebrali e dal disco interposto, può essere assimilata a una trave corta elastica capace di sopportare carichi assiali e momenti flettenti, mantenendo una certa capacità di deformazione elastica. In condizioni fisiologiche, la linea di gravità attraversa il centro dei corpi vertebrali, determinando un equilibrio tra le sollecitazioni anteriori e posteriori: in questa posizione il momento flettente è minimo e le forze vengono distribuite in modo omogeneo lungo la colonna.
Quando l’allineamento sagittale si altera, anche di pochi gradi, la distribuzione dei carichi cambia in modo rilevante. La relazione che descrive il momento flettente (M) è semplice ma di grande significato biomeccanico:
M = F × d
dove F rappresenta la forza applicata (in questo caso il peso del tronco e della testa o di un carico esterno) e d è il braccio di leva, cioè la distanza perpendicolare tra la linea d’azione della forza e il centro di rotazione del segmento vertebrale. Nella postura eretta corretta, questa distanza è minima e quindi il momento flettente è contenuto. Tuttavia, se il baricentro si sposta anteriormente — come accade in presenza di cifosi o di posture in flessione — il braccio di leva aumenta e, con esso, il momento flettente. Ne consegue che anche piccoli spostamenti anatomicamente trascurabili possono generare enormi variazioni nella sollecitazione meccanica sul corpo vertebrale anteriore.
Un esempio pratico chiarisce il concetto: se il peso del tronco e della testa equivale a circa 400 N (40 kg), con un baricentro posto a 1 cm dal centro del corpo vertebrale il momento flettente sarà M = 400 × 0,01 = 4 N·m. Se, a causa della cifosi, il baricentro si sposta di 10 cm, il momento flettente aumenta a M = 400 × 0,10 = 40 N·m. Ciò significa che uno spostamento anteriore del baricentro di soli nove centimetri determina un incremento di dieci volte della sollecitazione flettente sulla colonna anteriore. Questo semplice principio spiega perché le deformità sagittali, anche modeste, possano avere conseguenze meccaniche tanto rilevanti.
La colonna non è un asse rettilineo ma un sistema curvilineo caratterizzato da curvature fisiologiche contrapposte: la cifosi toracica, con convessità posteriore, e la lordosi lombare, con convessità anteriore. Queste curve hanno una funzione ammortizzante e di adattamento al carico, ma modificano anche il modo in cui le forze vengono trasmesse lungo l’asse vertebrale. Nella regione cifotica, la componente posteriore della curvatura concentra le pressioni sulla colonna anteriore, mentre nella regione lordotica prevalgono forze di trazione e compressione posteriori. Di conseguenza, i punti di massima convessità posteriore — in particolare l’apice della cifosi toracica — sono quelli in cui la compressione anteriore raggiunge i valori più elevati.
L’apice della cifosi rappresenta il tratto in cui la direzione del carico assiale si discosta maggiormente dall’asse meccanico ideale. In questo punto, la somma delle forze di compressione e del momento flettente determina una sollecitazione elevata sul muro anteriore dei corpi vertebrali toracici medi (T7–T8), rendendoli più suscettibili al cedimento, specialmente in presenza di ridotta resistenza trabecolare. Ma la zona di maggior vulnerabilità biomeccanica è il passaggio toracolombare (T11–L2), dove si realizza una transizione strutturale e funzionale fra due regioni con proprietà differenti: la colonna toracica, più rigida e stabilizzata dalle coste, e la colonna lombare, più mobile e sostenuta da corpi vertebrali voluminosi.
Questa cerniera biomeccanica costituisce un punto di discontinuità delle rigidezze: il carico proveniente dall’alto, trasmesso da una struttura più rigida, incontra un tratto più flessibile, producendo una concentrazione locale di stress. Qui si sommano le componenti di compressione, taglio e flessione, amplificate dall’effetto leva del tronco, che aumenta il momento flettente sul corpo vertebrale anteriore. Di conseguenza, le vertebre T12 e L1 rappresentano i punti di maggiore vulnerabilità strutturale dell’intera colonna.
Quando si verifica una frattura da compressione, la perdita di altezza anteriore modifica ulteriormente la geometria sagittale, spostando ancora in avanti il baricentro del tronco e incrementando il momento flettente: si instaura così un circolo vizioso biomeccanico. La deformità genera sovraccarico, e il sovraccarico amplifica la deformità, favorendo un collasso progressivo. Questo meccanismo spiega la tendenza delle fratture vertebrali, specie in pazienti osteoporotici, a concentrarsi nelle regioni di curvatura massima e nelle zone di transizione strutturale.
In sintesi, la biomeccanica vertebrale dimostra che la stabilità della colonna dipende da un equilibrio delicato tra geometria sagittale, distribuzione dei carichi e posizione del baricentro. Anche modeste variazioni di questi parametri possono determinare un aumento significativo del momento flettente e della compressione anteriore, rendendo conto della maggiore incidenza di fratture all’apice della cifosi e al passaggio toracolombare. Comprendere tali principi è essenziale per interpretare la genesi e l’evoluzione delle fratture vertebrali in qualunque contesto clinico o patologico.
SINTOMI E SEGNI
La frattura vertebrale è responsabile di dolore alla schiena. Talora moderato talora intenso (dipende dall’entità della frattura), questo dolore presenta la particolarità di peggiorare con il movimento. Se la frattura vertebrale si accompagna a una lesione del midollo spinale e/o dei nervi spinali, il quadro sintomatologico si arricchirà di disturbi neurologici, quali:
- perdita di controllo dello sfintere anale e/o vescicale;
- senso di intorpidimento lungo degli arti;
- formicolio lungo gli arti;
- senso di debolezza muscolare lungo uno o più arti;
- paralisi parziale o totale, temporanea o permanente, di porzioni di corpo diverse in base alla sede della lesione. In generale, possiamo dire che tanto più “alto” è il danno midollare e potenzialmente tanto più estesa sarà la possibile paralisi.
DIAGNOSI
Generalmente, per formulare la diagnosi di frattura vertebrale sono fondamentali:
- anamnesi: consiste nella raccolta, tramite specifiche domande, di tutti quei dati di interesse medico utili all’individuazione della causa scatenante e dei fattori predisponenti una certa condizione. In occasione di fratture vertebrali successive a gravi traumi alla colonna vertebrale, l’anamnesi è difficilmente eseguibile, in quanto il paziente non è nelle condizioni di poter rispondere. In tali frangenti, un aiuto importante potrebbe provenire da chi ha assistito all’infortunio. Quando invece la frattura vertebrale è frutto di non indebolimento delle ossa, la valutazione della storia clinica costituisce un passaggio fondamentale del percorso diagnostico;
- esame obiettivo: consiste in una cauta ispezione della zona dolente, combinata a un esame di testa, torace, addome, pelvi e arti. Difficilmente, l’esame obiettivo permette di stabilire il tipo di frattura vertebrale presente;
- diagnostica per immagini: RX, TAC e RM della colonna vertebrale;
- esame neurologico: permette al medico di stabilire se la frattura vertebrale ha coinvolto in qualche modo il midollo spinale o i nervi spinali
È da segnalare che, quando la frattura vertebrale è frutto di traumi che potrebbero aver danneggiato il midollo spinale, il medico ha il dovere di stabilire i parametri vitali del paziente prima di qualsiasi altra valutazione relativa all’entità dell’infortunio; effettuato in regime di emergenza, tale approccio preserva il paziente da eventuali manovre che potrebbero peggiorare la situazione.
TRATTAMENTO
Il trattamento di una frattura vertebrale dipende sostanzialmente dal tipo di frattura. In linea generale, l’approccio terapeutico è conservativo, nei casi di frattura vertebrale lievi e stabili, mentre è chirurgico, nei casi di frattura vertebrale gravi e caratterizzati da instabilità.
Trattamento conservativo
Il trattamento delle fratture vertebrali amieliche ha subito numerose revisioni in relazione all’acquisizione, nel corso del tempo, di nuovi concetti di biomeccanica del rachide e possibilità tecnologiche. Nel 1940 Bohler, per primo, mise a punto la tecnica di riduzione e di immobilizzazione in corsetto gessato della frattura vertebrale: la durata dell’immobilizzazione in gesso variava da 4 a 12 settimane. Negli stessi anni, Putti, si fece convinto sostenitore di tale metodica asserendo, secondo quanto riferito da Gui, che “… proprio la frattura vertebrale deve essere ridotta e contenuta, di più e meglio delle altre, in quanto la vertebra è un osso piccolo e inserito in una catena arti- colare che si sottrae e sfugge a quella quiete, quella stabilità che sono condizioni indispensabili al ripristino della forma e delle funzioni”.
Il principio della riduzione su apposito letto ortopedico e dell’immobilizzazione in gesso delle fratture vertebrali, enfatizzato in passato proprio da Gui, ha mantenuto la sua validità fino ai giorni nostri. Secondo Gui, l’apparecchio gessato, diverso a seconda della sede di frattura, deve essere indossato per almeno 45 giorni, trenta dei quali con esclusione dal carico, in modo da garantire la stabilizzazione a lungo termine del focolaio di frattura.
Questa classica procedura, valida sul piano teorico, ha attualmente una limitata diffusione, perché vi è scarsa tolleranza sia al busto gessato che alla lunga immobilizzazione a letto, sia perché nel corso degli anni è invalso l’uso del trattamento con tutori ortopedici e concessione del carico dopo le prime tre settimane.
Ciò è avvenuto anche perché nella valutazione dei risultati del trattamento delle fratture, il dato clinico appare sempre più soddisfacente di quello anatomo-radiologico.
Trattamento mininvasivo
Tecniche di Augmentation Vertebrale
Le tecniche di augmentation vertebrale rappresentano oggi una delle principali opzioni mini-invasive per il trattamento delle fratture vertebrali, sia osteoporotiche che traumatiche, con l’obiettivo di ristabilire la stabilità del corpo vertebrale, alleviare il dolore e consentire un rapido recupero funzionale. Le metodiche più diffuse — vertebroplastica, cifoplastica e stentoplastica — si differenziano per principi biomeccanici, obiettivi di riallineamento e tipo di supporto strutturale ottenuto.
La vertebroplastica percutanea è la procedura più semplice e consolidata: prevede l’iniezione diretta di cemento osseo, generalmente polimetilmetacrilato (PMMA), all’interno del corpo vertebrale fratturato sotto guida radiologica. Il cemento, solidificando rapidamente, determina un effetto stabilizzante e analgesico pressoché immediato, ma non consente il recupero dell’altezza vertebrale né la correzione della cifosi locale.
La cifoplastica con palloncino introduce un’evoluzione concettuale: mediante l’inserimento percutaneo di uno o più palloncini all’interno del corpo vertebrale, questi vengono gonfiati per ripristinare parzialmente l’altezza originaria e creare una cavità centrale. Tale cavità viene poi riempita con cemento osseo, con un miglior controllo della pressione di iniezione e una significativa riduzione del rischio di estravaso, oltre a un miglioramento del profilo sagittale.
La stentoplastica vertebrale rappresenta la più recente evoluzione delle tecniche di augmentation. In questa procedura, al posto del palloncino viene utilizzato uno stent metallico espandibile (generalmente in titanio o lega di cobalto-cromo), che mantiene il rialzo vertebrale ottenuto durante l’espansione e funge da impalcatura permanente. Dopo l’espansione dello stent, la cavità interna viene riempita di cemento o sostituti ossei, ottenendo così una stabilizzazione duratura, un ripristino più stabile dell’altezza vertebrale e una migliore resistenza al ricollasso rispetto alla sola cifoplastica.
Oltre al tradizionale PMMA, sono oggi disponibili diversi cementi e sostituti ossei — come i composti a base di fosfato di calcio, solfato di calcio o idrossiapatite — sviluppati per favorire una maggiore osteointegrazione e una migliore compatibilità biologica. Tuttavia, nonostante questi vantaggi teorici, tali materiali mostrano una minore resistenza meccanica e una tendenza al riassorbimento nel tempo, con conseguente aumento del rischio di ricollasso vertebrale anche in assenza di nuovi traumi.
Nelle fratture osteoporotiche, le tecniche di augmentation costituiscono la principale indicazione terapeutica, consentendo di ridurre significativamente il dolore e il ricorso all’allettamento prolungato. Nelle fratture traumatiche selezionate, in assenza di instabilità marcata o deficit neurologici, possono invece rappresentare una valida alternativa o un efficace complemento alla fissazione posteriore, riducendo l’invasività dell’intervento e i tempi di recupero post-operatorio.
Tecniche di stabilizzazione vertebrale percutanea
Accanto alle procedure di vertebro- e cifoplastica, un ruolo sempre più rilevante è rivestito dalle tecniche di stabilizzazione vertebrale percutanea, che consentono di ottenere una fissazione segmentaria della colonna mediante l’inserimento di viti peduncolari e barre di connessione con approccio mini-invasivo. Questi sistemi trovano indicazione nel trattamento delle fratture vertebrali instabili o nei casi in cui sia necessario un supporto meccanico aggiuntivo per garantire la stabilità del segmento leso. L’approccio percutaneo consente di ridurre il trauma chirurgico, la perdita ematica e i tempi di recupero, preservando la muscolatura paravertebrale e favorendo una rapida mobilizzazione del paziente.
Una particolare evoluzione di questo concetto è rappresentata dalla tecnica P.I.P.E. (Percutaneous Internal Posterior Fixation and Extension), una metodica ibrida che combina i vantaggi di due approcci complementari: la cifoplastica e la stabilizzazione percutanea. Indicata nei casi di grave cuneizzazione vertebrale, la tecnica P.I.P.E. sfrutta da un lato la ligamentotassi ottenuta mediante l’applicazione di viti peduncolari collegate da barre, che permette il riallineamento progressivo delle strutture vertebrali, e dall’altro l’impiego del palloncino da cifoplastica, che consente la riduzione diretta della frattura e il recupero dell’altezza del corpo vertebrale. Questa sinergia rende possibile un duplice obiettivo: la ricostruzione morfologica del corpo vertebrale e la stabilizzazione immediata del segmento, garantendo risultati ottimali sia sul piano biomeccanico che clinico, con un approccio mini-invasivo e ad alta efficacia terapeutica.
TRATTAMENTO CHIRURGICO CLASSICO
Il trattamento chirurgico open delle lesioni traumatiche della colonna vertebrale è riservato alle lesioni instabili. Appare quindi evidente che è necessario poter giudicare se una lesione traumatica della colonna vertebrale sia stabile oppure instabile. Tale valutazione va effettuata analizzando le immagini radiografiche, TAC e di Risonanza Magnetica Nucleare.
Gli scopi del trattamento chirurgico sono: ridurre la lesione traumatica per consentirne la guarigione (senza che si instaurino deformità post-fratturative o instabilità croniche progressive) e decomprimere le strutture nervose (midollo spinale) eventualmente compresse da frammenti ossei. Tali obiettivi si raggiungono per mezzo di interventi chirurgici che vengono definiti osteosintesi vertebrali o strumentazioni vertebrali. Essi consistono nell’utilizzare sistemi metallici di ancoraggio vertebrale (ganci o viti) su cui far presa per ridurre la frattura vertebrale e stabilizzarla in quella posizione.
Qualora la lesione traumatica abbia coinvolto il midollo spinale, e conseguentemente vi sia presente un quadro clinico di paresi o paralisi degli arti inferiori (o di tutti e quattro gli arti in caso di compressione del midollo cervicale) sarà necessario, nel corso dell’intervento chirurgico, anche rimuovere la causa della compressione. Qualora la lesione sia altamente instabile, come nei casi di interessamento anche delle strutture legamentoso, l’intervento deve essere completato con l’apposizone di osso, autologo o sintetico, al fine di garantire la fusione tra loro dei corpi vertebrali realizzando, così, quella che comunemente prende il nome di artrodesi vertebrale strumentata.
Prognosi
In linea generale, più è grave una frattura vertebrale e minori sono le probabilità di recupero completo; addirittura, in caso di fratture vertebrali associate a lesione del midollo spinale, il ripristino di certe funzioni motorie (compreso il controllo degli sfinteri renale e vescicale) è impossibile.
TEMPI DI RIPARAZIONE OSSEA
In caso di frattura vertebrale, i tempi di riparazione ossea si aggirano tra le 6 e le 12 settimane.
Interpretazione clinica del punteggio:
CAPITOLO 90Bibliografia.
Il sistema AO Spine e il Severity Score nelle fratture traumatiche toracolombari
- Vaccaro AR, Oner FC, Kepler CK, et al. AOSpine Thoracolumbar Spine Injury Classification System: Fracture description, neurological status, and key modifiers. Spine (Phila Pa 1976). 2013;38(23):2028-2037. doi: 10.1097/BRS.0b013e3182a8a381.
- Reinhold M, Audigé L, Schnake KJ, et al. AO Spine Injury Classification System: A revision proposal for the thoracolumbar spine. Eur Spine J. 2013;22(10):2184-2201. doi: 10.1007/s00586-013-2738-0.
- Oner FC, Rajasekaran S, Chapman JR, et al. AO Spine Thoracolumbar Injury Classification System and Severity Score: Development and validation. Global Spine J. 2015;5(4):329-334.
- Kepler CK, Vaccaro AR, Koerner JD, et al. Reliability analysis of the AOSpine Thoracolumbar Spine Injury Classification System. Spine (Phila Pa 1976). 2016;41(19):E1082-E1087.
- Rajasekaran S, Kanna RM, Schnake KJ, et al. AO Spine classification of thoracolumbar injuries: Clinical relevance and decision-making. Eur Spine J. 2020;29(4):1089-1102.
Classificazione DGOU delle fratture vertebrali osteoporotiche
- Schnake KJ, Blattert TR, Hahn P, et al. Classification of osteoporotic thoracolumbar spine fractures: recommendations of the Spine Section of the German Society for Orthopaedics and Trauma (DGOU). Global SpineJ. 2018 Sep;8(2 Suppl):46S-49S. doi: 10.1177/2192568217717972.
- Schnake KJ, Kandziora F. New developments in the treatment of osteoporotic vertebral body fractures. Eur Spine J. 2018;27(4):583-588.
- Verheyden AP, Spiegl UJ, Ekkerlein H, et al. Treatment decision in osteoporotic vertebral body fractures: recommendations of the Spine Section of the German Society for Orthopaedics and Trauma (DGOU). Global Spine J. 2018;8(2 Suppl), 50S-55S.
- Blattert TR, Schnake KJ, Kandziora F. Decision-making and classification in osteoporotic vertebral fractures according to the DGOU system. Der Unfallchirurg, 2019;122(6):470-479.
- Spiegl UJ, Pfeifer C, Maier GS, et al. The OF classification and the OF score for the treatment of osteoporotic vertebral fractures—an update. Injury. 2020;51(Suppl 1):S10-S16.
Valutazione dell’instabilità vertebrale nelle lesioni neoplastiche
- Fisher CG, DiPaola CP, Ryken TC, et al. A novel classification system for spinal instability in neoplastic disease: an evidence-based approach and expert consensus from the Spine Oncology Study Group. Spine (Phila Pa 1976). 2010;35(22):E1221-E1229. doi: 10.1097/BRS.0b013e3181e16ae2.
- Tomita K, Kawahara N, Kobayashi T, et al. Surgical strategy for spinal metastases. Spine (Phila Pa 1976). 2001;26(3):298-306. doi: 10.1097/00007632-200102010-00016.
- Tokuhashi Y, Matsuzaki H, Toriyama S, et al. Scoring system for the preoperative evaluation of metastatic spine tumor prognosis. Spine (Phila Pa 1976). 1990;15(11):1110-1113. doi: 10.1097/00007632-199011010-00005.
- Fourney DR, Frangou EM, Ryken TC, et al. Spinal instability neoplastic score: an analysis of reliability and validity from the Spine Oncology Study Group. J Clin Oncol. 2011;29(22):3072-3077. doi: 10.1200/JCO.2010.34.3897.
Elementi di biomeccanica
- Pesce V, Piazzolla A. Biomechanics of vertebral compression fractures and the rationale for treatment. Aging Clin Exp Res 2013;25(Suppl 1): S101-S103.
- Denis F. The three column spine and its significance in the classification of acute thoracolumbar spinal injuries. Spine 1983;8(8): 817-831. doi: 10.1097/00007632-198311000-00003.
- White AA, Panjabi MM. Clinical Biomechanics of the Spine. 2nd ed. Lippincott Williams & Wilkins 1990.
- Adams MA, Dolan P. Biomechanics of vertebral fractures and the vertebral body. Osteoporosis International 2012;23(2):251-263.
- McGill SM. Low Back Disorders: Evidence-Based Prevention and Rehabilitation. 3rd ed. Human Kinetics 2015.
Tecniche di Augmentation Vertebrale
- Piazzolla A, De Giorgi G, Solarino G. Vertebral body recollapse without trauma after kyphoplasty with calcium phosphate cement. Musculoskelet Surg. 2011;95(2):141-145. doi: 10.1007/s12306-011-0130-y.
- Lieberman IH, Dudeney S, Reinhardt MK, Bell G. Initial outcome and efficacy of “kyphoplasty” in the treatment of painful osteoporotic vertebral compression fractures. Spine. 2001;26(14):1631-1638. doi: 10.1097/00007632-200107150-00026.
- Garfin SR, Yuan HA, Reiley MA. New technologies in spine: kyphoplasty and vertebroplasty for the treatment of painful osteoporotic compression fractures. Spine. 2001;26(14):1511-1515. doi: 10.1097/00007632-200107150-00002.
- Frankel BM, Monroe T, Wang C. Percutaneous vertebral augmentation: an elevation in treatment paradigms for osteoporotic compression fractures. J Neurosurg Spine. 2007;7(6):560-566.
- Nieuwenhuijse MJ, Van Erkel AR, Dijkstra PDS. Cement leakage in percutaneous vertebroplasty for osteoporotic vertebral compression fractures: identification of risk factors. Spine J. 2011;11(9):839-848. doi: 10.1016/j.spinee.2011.07.027.
Tecniche di stabilizzazione vertebrale percutanea
- Noriega DC, Krüger A, Röllinghoff M, et al. Percutaneous posterior fixation for the treatment of thoracolumbar fractures: current evidence and clinical outcomes. Eur Spine J. 2020;29(6):1245-1257.
- Wang H, Sribastav SS, Ye F, et al. Comparison of percutaneous vertebroplasty, balloon kyphoplasty, and percutaneous pedicle screw fixation in the treatment of vertebral compression fractures. J Orthop Surg Res. 2018;13(1):142.
- Piazzolla A, Solarino G, De Giorgi S, et al. The P.I.P.E. technique: Percutaneous Internal Posterior Fixation and Extension for the treatment of vertebral compression fractures with severe collapse. J Neurosurg Sci. 2019;63(4):388-395.
- Formica M, Zanirato A, Cavagnaro L, et al. Hybrid percutaneous techniques in the management of osteoporotic and traumatic vertebral fractures: the role of P.I.P.E. approach. World Neurosurg. 2021;149:145-153.