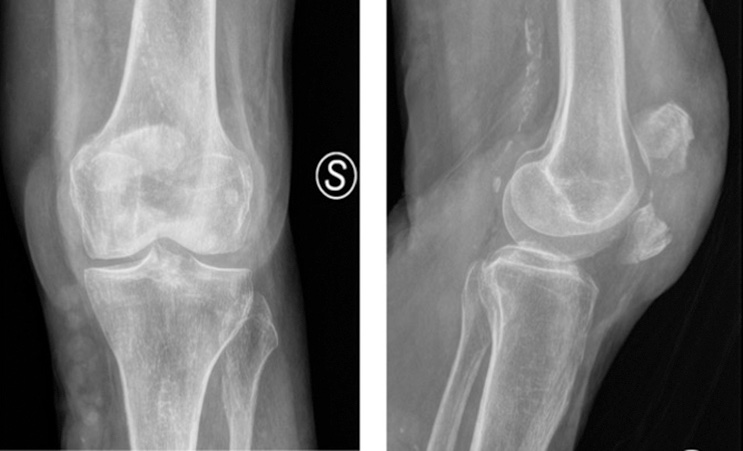
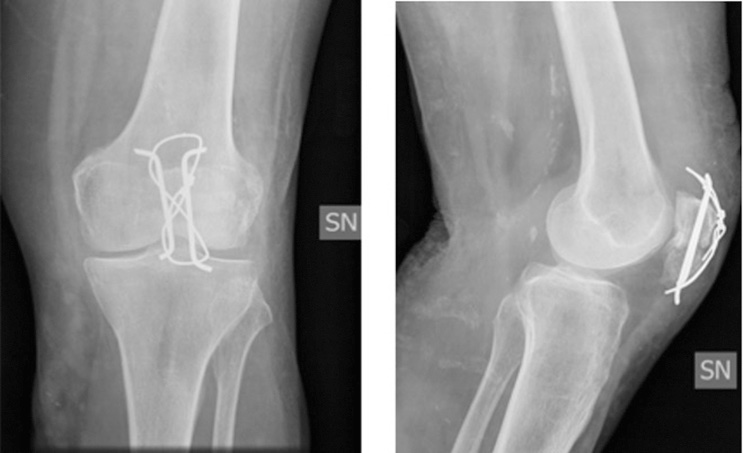
Fratture di rotula
1 Clinica Ortopedica, Azienda Sanitaria Universitaria Friuli Centrale (ASU FC);
2 Dipartimento di Area Medica, Università degli Studi di Udine, Udine
INTRODUZIONE
La rotula rappresenta l’osso sesamoide più grande del corpo umano e, a causa della sua posizione, può essere soggetta a traumatismi diretti tali da provocarne la frattura. Più raramente, la frattura di rotula con conseguente interruzione dell’apparato estensore può derivare da una brusca contrazione del quadricipite a ginocchio flesso.
EPIDEMIOLOGIA
La frattura di rotula rappresenta l’1% di tutte le fratture che coinvolgono l’apparato scheletrico con un rapporto 2:1 tra maschio e femmina e una maggior incidenza tra i 20 e i 50 anni. Di queste circa il 6-9% sono fratture esposte 1-3.
PATOGENESI
Da un punto di vista eziologico si possono distinguere meccanismi traumatici da impatto diretto, da contrazione eccentrica indiretta e fratture a manica (“sleeve fracture”).
Le fratture da impatto diretto sono le più frequenti e sono causate da traumi ad alta energia come cadute o traumi da cruscotto negli incidenti stradali. Il grado di comminuzione della rima di frattura dipende dall’entità del trauma e generalmente un danno condrale (Fig. 1). Il retinacolo in questo caso può rimanere intatto.
Le fratture da contrazione eccentrica indiretta sono causate invece da una rapida flessione del ginocchio con il muscolo quadricipite contratto. Si tratta generalmente di fratture a decorso trasversale o avulsioni del polo inferiore della patella. In questo caso il retinacolo è tipicamente danneggiato.
Le fratture “a manica” si manifestano con meccanismo traumatico indiretto, tipicamente nei bambini tra gli otto e i dodici anni di età, e sono caratterizzate dalla separazione della componente cartilaginea “sleeve” e periostale dalla porzione ossea della rotula.
CLASSIFICAZIONE
Le fratture di rotula possono essere classificate secondo il pattern di frattura in trasversali, verticali, comminute e osteocondrali.
Esistono diverse classificazioni delle fratture di rotula come la classificazione AO/OTA, la classificazione di Regazzoni, la classificazione di Sanders e la classificazione di Rockwood.
Tra queste la maggiormente utilizzata è la classificazione AO/OTA, secondo la quale le fratture di rotula vengono suddivise in:
-
extra-articolari con avulsione (34-A1);
-
parzialmente articolari suddivise in:
-
verticali laterali (34-B1): semplici o frammentate;
-
verticali mediali (34-B2): semplici o frammentate;
-
articolari complete che sono fratture trasverse suddivise in:
-
trasverse semplici (34-C1) del terzo medio, prossimale o distale;
-
trasverse con secondo frammento a cuneo (34-C2);
-
complesse pluriframmentate con più di tre frammenti (34-C3).
CLINICA
In caso di frattura di rotula, il paziente lamenterà prevalentemente dolore e deficit funzionale. Segno caratteristico che solitamente si apprezza all’esame obiettivo è il gonfiore pre-rotuleo associato ad emartro, dolorabilità alla digitopressione e difetti di continuità palpabili a livello dei frammenti ossei in caso di diastasi o dislocazione degli stessi 5,6. Un’ispezione approfondita della cute è fondamentale per escludere un’eventuale esposizione del focolaio di frattura. L’estensione attiva del ginocchio risulta generalmente impossibile o molto limitata. La conservazione parziale o totale della capacità di estensione attiva del ginocchio non esclude tuttavia una frattura della rotula in quanto il retinacolo, che contribuisce a formare l’apparato estensore, può essere intatto. Solitamente è comunque presente un deficit di forza più o meno marcato 5-7. In caso di un esame clinico di difficile esecuzione dovuto all’emartro può essere opportuno eseguire un’artrocentesi 6. Occorre prestare attenzione anche ai possibili danni ai tessuti molli circostanti, poiché anche ferite minime con apertura della borsa pre-patellare possono associarsi ad una frattura 6. Spesso maggiore è il coinvolgimento delle espansioni laterali della capsula articolare, minore sarà la tumefazione articolare a causa dell’infiltrazione ematica nei tessuti molli adiacenti 7. In alcuni casi, unico sintomo è la presenza di dolore al ginocchio in sede anteriore con edema moderato e parziale limitazione funzionale, senza un vero e proprio deficit di estensione attiva. La continuità del meccanismo estensore può essere indagata valutando la capacità di estensione del ginocchio.
DIAGNOSI
La diagnosi di frattura di rotula si basa sull’anamnesi del meccanismo traumatico, sulla clinica e sui reperti radiologici 2,5. Una frattura di rotula deve essere sospettata in tutti i pazienti che hanno subito un trauma diretto ad alta energia al ginocchio in sede anteriore o che non sono in grado estendere attivamente il ginocchio o di eseguire un sollevamento della gamba estesa dopo un trauma con il ginocchio in atteggiamento di flessione 4. Oltre ai segni esterni di lesione apprezzabili all’ispezione, come la presenza di abrasioni, ematoma, escoriazioni o contusioni, i reperti clinici comprendono, come precedentemente detto, la presenza di crepitii o di una discontinuità palpabile tra i frammenti 2. Bisogna tenere presente che oltre ai retinacoli, anche la bandelletta ileo-tibiale e gli adduttori funzionano come estensori accessori del ginocchio, per cui l’estensione parziale è spesso ancora possibile anche in caso di rottura del retinacolo 2. È necessario eseguire radiografie sui piani antero-posteriore e sul piano laterale. Sebbene quelle sul piano assiale spesso sottostimino le fratture comminute, una proiezione assiale è comunque fondamentale per la valutazione radiografica dell’articolazione femoro-rotulea. Questa è tuttavia spesso difficile da ottenere in un paziente con una lesione acuta a causa del dolore 4. La radiografia è necessaria e spesso anche sufficiente a porre diagnosi 7. Una radiografia della rotula controlaterale può essere utilizzata per escludere la presenza di rotula bipartita 2. La Risonanza Magnetica (RM) è invece generalmente richiesta solo per un ulteriore approfondimento diagnostico in caso di sospette fratture osteocondrali o danno concomitante all’interno dell’articolazione del ginocchio 2. La Tomografia Computerizzata (TC) gioca un ruolo decisivo nell’esatta visualizzazione delle rime di frattura nei casi di frattura composte non apprezzabili ai comuni Rx ma con elevato sospetto clinico e nei casi di fratture complesse per il planning pre-operatorio. Nell’88% dei casi di frattura di rotula viene coinvolto anche il polo distale. Questo è evidenziato solo nel 44% dei casi utilizzando la radiologia tradizionale, per questo a volte può essere necessario l’impiego di metodiche di imaging più avanzato. Nel 49% dei casi un’immagine TC della frattura porta a una modifica del piano di trattamento 5.
TRATTAMENTO
L’articolazione patello-femorale è biomeccanicamente molto sollecitata quando il ginocchio è in carico. Qualsiasi alterazione della superficie articolare rischia di portare ad un’evoluzione artrosica più rapida. L’obiettivo del trattamento è quindi una riduzione anatomica delle superficie articolare con una fissazione stabile, per consentire una mobilizzazione precoce. Il trattamento della frattura della rotula si basa sulla tipologia della frattura, sull’anamnesi del paziente e sui risultati clinici. L’obiettivo è ripristinare la superficie, e quindi la congruenza articolare, e la funzionalità del meccanismo estensore.
Il trattamento si suddivide in trattamento conservativo quindi con immobilizzazione con apparecchio gessato o ginocchiera oppure chirurgico.
Trattamento conservativo
È indicato nelle fratture non scomposte o con uno spostamento inferiore a 4 mm e uno step-off articolare inferiore a 2 mm e senza interruzione del meccanismo estensore. Il trattamento prevede il posizionamento di un tutore con circa 10° di flessione e con rotazione neutra, consentendo una leggera tensione dell’apparato estensore per evitare l’abbassamento rotuleo.
La riabilitazione precoce può iniziare intorno al 10° giorno con la mobilizzazione in flessione passiva senza contrazione del quadricipite, seguita da un aumento graduale senza superare i 90° prima del consolidamento per un minimo di 45 giorni. I principali vantaggi del trattamento non chirurgico sono la riduzione della durata della degenza ospedaliera e l’assenza di intervento chirurgico e anestesia; gli svantaggi invece di questo approccio sono un periodo di immobilizzazione più lungo, un tasso più elevato di consolidazione secondaria e lo sviluppo di artrofibrosi con rigidità articolare. Risultati funzionali da buoni a eccellenti sono prevedibili con un trattamento non chirurgico per fratture minimamente scomposte senza alcuna interruzione dell’apparato estensore.
Trattamento chirurgico
L’indicazione al trattamento chirurgico sono le fratture trasversali o comminute con spostamento maggiore di 4 mm e/o con step-off articolare maggiore di 2 mm, nonché interruzioni dell’apparato estensore. L’obiettivo del trattamento chirurgico è ottenere una riduzione anatomica della superficie articolare e fornire una fissazione stabile per consentire un’escursione motoria precoce e quindi ripristinare il meccanismo estensore del ginocchio 8.
La procedura viene eseguita in anestesia generale o locoregionale, preferibilmente senza laccio emostatico per mantenere libero il quadricipite. L’incisione è il più delle volte pre-rotulea o adattata alle eventuali lesioni cutanee.
Il passo successivo per la scelta della tecnica chirurgica si base sulla tipologia della frattura e si suddivide in:
Extra-articolare
Frattura da avulsione extra-articolare
Le fratture scomposte soprattutto con la rotula alta richiedono una fissazione chirurgica che non solo raggiunga un’eccellente tenuta di sutura nel tendine ma ne preservi anche la vascolarizzazione.
La sutura di Krackow realizza questi obiettivi. Questo intervento viene eseguito normalmente con paziente supino e ginocchio in flessione a 30°. La tecnica consiste nell’utilizzare 2 fili ad alta resistenza per affrontare la parte prossimale a quella distale assicurandosi un buon contatto tra tendine e osso 9. In caso di necessità di maggiore stabilità, per proteggere questa ricostruzione è possibile applicare un cerchiaggio metallico, da rimuovere a 3-4 mesi, che circondi prossimalmente il polo superiore della rotula e attraversi distalmente un foro trasversale predisposto al livello della tuberosità tibiale.
Frattura pluri-frammentata
Esistono delle fratture dove i frammenti rotulei non possono essere ridotti adeguatamente oppure quando la funzione dell’apparato estensore rimane compromessa. In tal caso esiste una tecnica di salvataggio che può produrre risultati sorprendentemente accettabili e che prevede la patellectomia parziale oppure totale. Tale intervento riduce il braccio di leva del quadricipite ma non ne compromette la funzionalità.
Frattura composta
Questo tipo di fratture possono essere fissate con vite cannulata parzialmente filettata con una rondella, eventualmente per via percutanea. Risulta ovviamente necessaria l’assistenza radioscopica in sala operatoria per escludere eventuali scomposizioni.
Per proteggere ulteriormente la sintesi e il tendine rotuleo si può optare per l’applicazione un cerchiaggio metallico. L’eventuale decubito sottocutaneo del filo metallico può obbligare alla sua rimozione, una volte ottenuta la consolidazione della frattura.
Frattura articolare completa,
frontale semplice del terzo medio e prossimale
Le forze prodotte dal quadricipite sulla frattura rotulea sono significative e possono causare un fallimento precoce dell’approccio chirurgico. Infatti, con questo tipo di fratture l’osteosintesi con vite cannulate da sola generalmente fallirebbe.
Pertanto, una delle tecniche più utilizzata è il “tension band wiring” o cerchiaggio a 8. Questa procedura viene normalmente eseguita con il paziente supino con il ginocchio flesso di 30°. L’incisione in questo caso è pre-rotulea, i frammenti più grandi vengono ridotti usando una pinza di riduzione appuntita. A questo punto, si procede con l’infissione di 2 fili di K paralleli, perpendicolari alla rima di frattura. Controllato il posizionamento esatto dei fili K, si procede all’inserimento di un filo di cerchiaggio bloccato ad 8 che va a stabilizzare la frattura (Fig. 2).
Frattura articolare completa,
frontale multi-frammentaria
Questo tipo di fratture richiede una attenta pianificazione per una riduzione ottimale. Una delle tecniche utilizzate è l’osteosintesi con placche e viti. I frammenti più grandi sono ridotti e fissati temporaneamente con fili K. Nelle fratture coronali o trasversali la riduzione è più facile con ginocchio esteso mentre nelle fratture sagittali si riducono più facilmente con il ginocchio flesso.
Le placche per piccoli frammenti da 2,4 o 2,7 mm sono quelle maggiormente utilizzate per la rotula. Sono piccole e malleabili, per agevolarne l’aderenza alla superficie della rotula. Questa tecnica richiede molta attenzione per prevenire la penetrazione della vite nell’articolazione. Tale evenienza può essere verificata sotto controllo radioscopico o con eventuale assistenza artroscopica. Anche in questo caso, se si vuole dare stabilità aggiuntiva alla riduzione, è possibile applicare un filo di cerchiaggio circonferenziale che avvolge la rotula.
CONCLUSIONI
Le fratture della rotula, nonostante un’osteosintesi adeguata, possono causare danno alla superficie articolare cartilaginea con lo sviluppo nel corso del tempo di un’artrosi secondaria; in questo caso una soluzione per il trattamento del dolore cronico è la protesizzazione totale del ginocchio o della sola femoro-rotulea, nel caso gli altri compartimenti risultassero indenni. Oltre a questo dato, a seguito di una frattura rotulea, possono verificarsi ipotrofia e ipostenia della muscolatura con conseguente limitazione nel movimento.
CAPITOLO 74Bibliografia.
-
Pesch S, Kirchhoff K, Biberthaler P, et al. Patellafrakturen [Patellar fractures]. Unfallchirurg 2019 Mar;122(3):225-237. German. doi: 10.1007/s00113-019-0611-2.
-
Springorum HP, Siewe J, Dargel J, et al. Einteilung und Therapie der Patellafraktur [Classification and treatment of patella fractures]. Orthopade 2011 Oct;40(10):877-80, 882. German. doi: 10.1007/s00132-011-1780-z.
-
Neumann MV, Niemeyer P, Südkamp NP, et al. Patellar fractures – a review of classification, genesis and evaluation of treatment. Acta Chir Orthop Traumatol Cech. 2014;81(5):303-12.
-
Scolaro J, Bernstein J, Ahn J. Patellar fractures. Clin Orthop Relat Res 2011 Apr;469(4):1213-5. doi: 10.1007/s11999-010-1537-8.
-
Müller EC, Frosch KH. Patellafrakturen [Fractures of the patella]. Chirurg. 2019 Mar;90(3):243-254. German. https://doi.org/10.1007/s00104-019-0797-4.
-
Galla M, Lobenhoffer P. Frakturen der Patella [Patella fractures]. Chirurg. 2005 Oct;76(10):987-97. German. doi: 10.1007/s00104-005-1081-3.
-
Boström A. Fracture of the patella. A study of 422 patellar fractures. Acta Orthop. Scand Suppl. 1972;143:1-80. doi: 10.3109/ort.1972.43.suppl-143.01.
-
Hak DJ, Stahel PF, Schuett DJ, et al. Current Treatment Strategies for Patella Fractures. Orthopedics. 2015;38(6):377-384. doi: 10.3928/01477447-20150603-05.
-
Egol K, Howard D, Monroy A, et al. Patella fracture fixation with suture and wire: you reap what you sew. Iowa Orthop J. 2014;34:63-67.