Fratture della diafisi tibiale
1 Università degli Studi dell’Aquila, Dipartimento MeSVA, L’Aquila; 2 Dipartimento di Medicina clinica, Sanità pubblica, Scienze della Vita e dell’Ambiente, Università degli Studi dell’Aquila, L’Aquila
INTRODUZIONE
Epidemiologia ed eziopatogenesi
Le fratture della diafisi tibiale rappresentano da sempre una sfida per i chirurghi ortopedici a causa delle numerose insidie e della spesso difficoltosa guarigione. In epoca pre-antibiotica, spesso, una frattura esposta di tibia, se non trattata con amputazione, portava al decesso per infezione. Risultano essere le più frequenti tra le fratture delle ossa lunghe, più numerose negli uomini rispetto alle donne (61:39), gli adolescenti risultano i più coinvolti con un picco di incidenza pari a circa 39/100.000 giovani l’anno 1,2. La causa è solitamente un trauma diretto ad alta energia, correlato a incidenti stradali o sportivi (ad esempio rugby, sci, calcio, etc).
Questa lesione riveste un ruolo di primaria importanza soprattutto per ciò che concerne la gestione delle sue complicanze, posto che il 9% delle volte evolve in sindrome compartimentale e circa ¼ dei pazienti riporta una frattura esposta secondaria a traumi ad alta energia. Nell’80% delle volte si associa una frattura del perone.
Anatomia
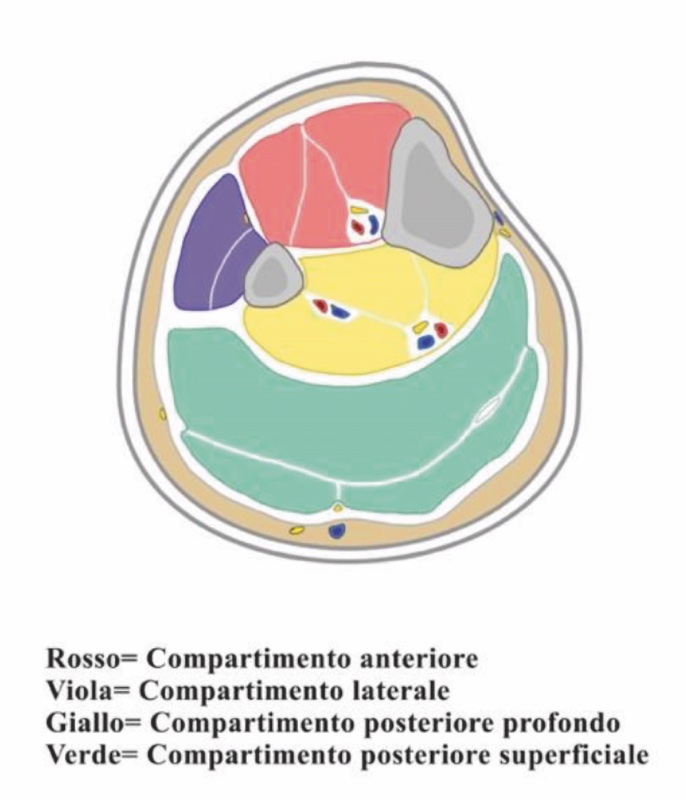
La diafisi tibiale ha forma triangolare e nella faccia anteromediale non presenta copertura muscolare, essendo coperta esclusivamente da cute e sottocute, esponendosi, così, più facilmente a fratture. La tibia sostiene circa l’80% del peso corporeo, gravando solo in minima parte sul perone.
Possiamo suddividere la gamba in quattro compartimenti: anteriore, laterale, posteriore superficiale e posteriore profondo (Fig. 1). Ciascuno di questi è delimitato dalle fasce dei muscoli che li compongono.
SINTOMATOLOGIA ED E.O.
Durante l’anamnesi è di fondamentale importanza indagare il meccanismo di lesione, le caratteristiche del dolore ed essere a conoscenza di eventuali interventi chirurgici pregressi alla gamba o di eventuali patologie sistemiche o distrettuali, quali ad esempio neuropatie, vasculopatie, tumori o infezioni, che possono influire sulla prognosi.
L’esame obiettivo deve necessariamente comprendere la valutazione di eventuali deformità, dell’integrità della cute, dei tessuti molli e la presenza di lesioni neurovascolari.
Alla palpazione, i polsi pedidio e tibiale possono risultare ridotti o assenti in caso di lesioni vascolari o sindrome compartimentale; utile, inoltre, misurare l’indice caviglia-braccio (ABI). La valutazione deve essere completata eseguendo i test di funzionalità e di forza dei muscoli della gamba, ricordando che potrebbero essere alterati dal dolore. L’esame deve sempre essere ripetuto dopo l’eventuale trattamento, nonché documentato meticolosamente in cartella clinica.
CLASSIFICAZIONE
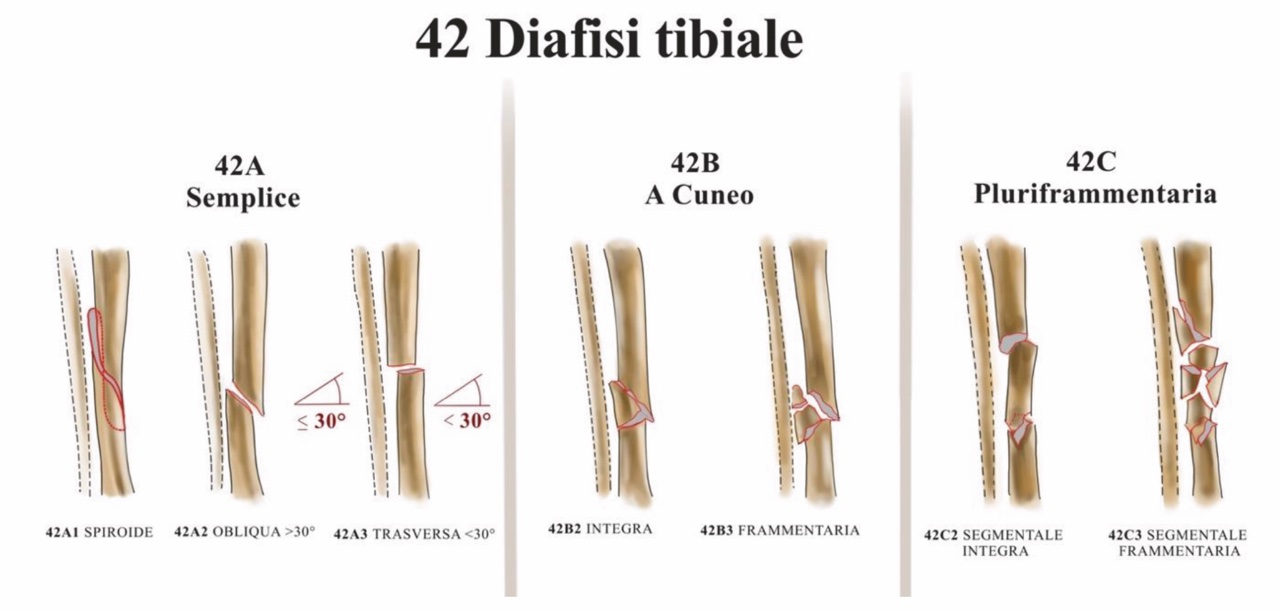
Le fratture di tibia diafisaria si dividono classicamente in trasversa, obliqua e spiroide, possono essere comminute (> 3 frammenti) chiuse o esposte. La classificazione internazionale AO/OTA è, allo stato attuale, di riferimento per le suddette lesioni. La numerazione proposta attribuisce alla tibia il numero 4 e alla diafisi il numero 2. Inoltre, in base alla tipologia, è possibile suddividere la frattura in 3 tipi a gravità crescente: tipo 42A per le fratture semplici, 42B per le fratture a tre frammenti (a cuneo) e 42C per le pluriframmentarie, ognuna delle quali include più forme dello stesso tipo di frattura (Fig. 2).
Recentemente l’OTA ha proposto una classificazione per le fratture esposte (OTA/OFC) e la stessa ha presentato rilevanti vantaggi predittivi. In base allo stato dei tessuti tale classificazione permette, infatti, di stadiare in 3 gruppi le lesioni e predire esiti e complicanze a breve termine 3.
Le fratture esposte si possono inoltre distinguere secondo la classificazione di Gustilo in 3 tipi a gravità crescente in base all’entità del danno ai tessuti molli e al grado di contaminazione e all’associazione con lesioni vascolari che necessitano riparazione.
Le lesioni dei tessuti molli nelle fratture chiuse possono essere classificate, sulla base della classificazione di Tscherne, in quattro gruppi a gravità crescente da 0 (lesioni minime o nulle) a 3 (distruzione dei tessuti). È dimostrato che, a seconda del grado, varia la tempistica per la ripresa dell’attività sportiva 4.
DIAGNOSI
La valutazione diagnostica iniziale deve necessariamente comprendere l’indagine radiografica nelle due proiezioni standard, antero-posteriore e laterale, includendo, altresì, le articolazioni di ginocchio e caviglia. Tuttavia, qualora ciò non fosse possibile a causa dell’eccessiva lunghezza dell’arto del paziente, le stesse devono essere studiate su proiezioni separate. Nelle lesioni complesse la Tomografia Computerizzata (TC) si è dimostrata superiore e certamente più utile sia per l’accuratezza diagnostica che ai fini della pianificazione corretta dell’intervento. L’angio-TC, l’angiografia e/o eco-doppler possono essere utilizzati in caso di sospetto di lesioni vascolari.
TRATTAMENTO
La scelta del trattamento dipende principalmente dalla zona, dal tipo di frattura e dallo stato dei tessuti molli. Le condizioni generali del paziente devono essere considerate tenendo a mente l’eventuale protocollo riabilitativo per ogni tipo di procedura.
Conservativo
Il trattamento non chirurgico delle fratture della diafisi tibiale ad oggi dovrebbe essere preso in considerazione esclusivamente per le fratture incomplete, composte o solo minimamente scomposte, o nei casi in cui il paziente rifiuti la chirurgia o abbia un rischio anestesiologico significativo. Quando l’allineamento, la rotazione e la lunghezza risultano conservate, il trattamento conservativo con apparecchio gessato è dimostrato essere la scelta più idonea. Importante ricordare che il trattamento non chirurgico richiede un follow-up frequente, tale da poter monitorare eventuali scomposizioni in varo/valgo.
Chirurgico
Una riduzione cruenta e una sintesi sono spesso necessarie. Quando la frattura è scomposta o esposta e non sono conservati allineamento, lunghezza e rotazione oppure presenta un elevato rischio di evoluzione in sindrome compartimentale o, ancora, si rileva ingente danno vascolare, il trattamento chirurgico è dimostrato essere il gold standard. Numerosi studi evidenziano come un’adeguata indicazione chirurgica possa ridurre il rischio di pseudoartrosi, disallineamenti e accorciamenti dell’arto nonché di sindrome compartimentale 5.
Ad oggi non ci sono forti evidenze che un tipo di impianto sia superiore a un altro, sebbene l’inchiodamento endomidollare alesato ad oggi è il trattamento chirurgico più utilizzato, e sembrerebbe dare minor incidenza di complicanze 6. L’alesaggio del canale garantisce maggiore stabilità, essendo possibile utilizzare un chiodo di diametro maggiore 7. L’alesaggio, inoltre, libera una serie di fattori di crescita e cellule pluripotenti che favoriscono la guarigione della frattura stessa, il circolo endostale si riorganizza in circa due/tre mesi. Le vie d’accesso più utilizzate sono gli accessi trans-rotuleo e pararotuleo a ginocchio flesso e l’accesso sovrarotuleo a ginocchio semi-esteso 8.
Nel caso di fratture che interessano le rime articolari o molto distali una sintesi con placca e viti è maggiormente indicata. La via d’accesso standard alla tibia è per via antero-mediale. Oltre la tecnica open può essere utilizzata la tecnica mininvasiva (MIPO), da preferire nei casi in cui si voglia arrecare il minor danno possibile ai tessuti molli.
Ulteriore via di accesso utilizzabile è l’antero-laterale: l’incisione è la medesima, ma l’esposizione del compartimento anteriore rende decisamente più complesso il posizionamento della placca. La lunghezza della placca deve essere almeno tre volte l’estensione della frattura. Il numero di viti da inserire è 0.5 rispetto ai fori presenti per ogni lato della frattura e comunque in numero non inferiore a due per lato. Nelle fratture pluriframmentarie, invece, la placca collocata a ponte ripristinerà l’allineamento della tibia e non sarà indispensabile avere una riduzione anatomica.
Fissatori esterni sono valide alternative per particolari pattern di frattura, come in caso di fratture pluriframmentarie o fratture con estensione articolare dove è indicata una fissazione ibrida.
Nelle fratture esposte, il drebridment, un abbondante lavaggio con fisiologica (almeno 3 litri per ogni grado di Gustilo) e l’instaurazione di una precoce terapia antibiotica che copra sia Gram + che Gram -, più un eventuale antibiotico per gli anaerobi, in caso di traumi avvenuti in luoghi a rischio contaminazione, rappresenta il protocollo più efficace. Entro 6 ore dal trauma è possibile effettuare una “early total care” nel caso ci sia sufficiente copertura di tessuti molli altrimenti è indicato il posizionamento di un fissatore esterno temporaneo per il Damage Control e un successivo second look a 48 e a 72 ore con debridement e lavaggi che hanno dimostrato di eliminare il 99,9% dei batteri.
COMPLICANZE
Le complicanze delle fratture diafisarie di dividono in precoci e tardive.
Tra le precoci bisogna sempre considerare la possibile sindrome compartimentale, la gamba è infatti il distretto maggiormente colpito da questa grave complicanza data la grande resistenza della fascia muscolare che crea un aumento della pressione tissutale a discapito della pressione di perfusione. La sintomatologia prevede tumefazione, un iniziale dolore ingravescente che successivamente si riduce e scompare. La scomparsa del dolore indica il caso più grave ed è dovuta all’ischemia dei nervi periferici. In questi casi sarà necessaria una fasciotomia d’urgenza e la chiusura dell’incisione avviene non prima di 48-72 ore. Altre complicanze precoci sono l’esposizione del focolaio di frattura, molto frequente a causa dell’esigua copertura cutanea della tibia sulla sua superficie antero-mediale. Altre complicanze precoci post trattamento sono il dolore anteriore al ginocchio, l’infezione precoce e la malrotazione, soprattutto in seguito a interventi in MIPO.
Tra le complicanze tardive la più frequente è la pseudoartrosi che può essere ipertrofica (a zampa d’elefante) o ipotrofica, più frequente nel 1/3 distale, nelle fratture esposte, nei traumi ad alta energia, nelle fratture isolate di tibia dove la lunghezza del perone non permette il giusto contatto tra i due monconi ossei di tibia. In questi casi il trattamento standard è il re-inchiodamento con un chiodo di maggior diametro dopo alesaggio del canale (exchange-nailing). La pseudoartrosi settica è una delle complicanze più temibili. Tra le tardive troviamo anche la rigidità articolare di ginocchio e caviglia, il dolore anteriore al ginocchio e chiaramente le infezioni, che sono correlate al grado di danno dei tessuti molli e al grado di esposizione, più frequenti nelle Gustilo IIIB (10-40%).
CAPITOLO 76Bibliografia.
-
Court-Brown CM, Caesar B. Epidemiology of adult fractures: A review. Injury. 2006 Aug;37(8):691-7. doi: 10.1016/j.injury.2006.04.130. Epub 2006 Jun 30.
-
Mundi R, Chaudhry H, Niroopan G, Petrisor B, Bhandari M. Open Tibial Fractures: Updated Guidelines for Management. JBJS Rev. 2015 Feb 3;3(2):e1. doi: 10.2106/JBJS.RVW.N.00051.
-
Orthopaedic Trauma Association: Open Fracture Study Group. A new classification scheme for open fractures. J Orthop Trauma. 2010 Aug;24(8):457-64. doi: 10.1097/BOT.0b013e3181c7cb6b.
-
Gaston P, Will E, Elton RA, McQueen MM, Court-Brown CM. Fractures of the tibia. Can their outcome be predicted? J Bone Joint Surg Br. 1999 Jan;81(1):71-6. doi: 10.1302/0301-620x.81b1.8958.
-
Karladani AH, Granhed H, Edshage B, Jerre R, Styf J. Displaced tibial shaft fractures: a prospective randomized study of closed intramedullary nailing versus cast treatment in 53 patients. Acta Orthop Scand. 2000 Apr;71(2):160-7. doi: 10.1080/000164700317413139.
-
McMahon SE, Little ZE, Smith TO, Trompeter A, Hing CB. The management of segmental tibial shaft fractures: A systematic review. Injury. 2016 Mar;47(3):568-73. doi: 10.1016/j.injury.2015.11.022. Epub 2015 Nov 23. PMID: 26776463.
-
Gaebler C, McQueen MM, Vécsei V, Court-Brown CM. Reamed versus minimally reamed nailing: a prospectively randomised study of 100 patients with closed fractures of the tibia. Injury. 2011 Sep;42 Suppl 4:S17-21. doi: 10.1016/S0020-1383(11)70007-9.
-
Ponugoti N, Rudran B, Selim A, Nahas S, Magill H. Infrapatellar versus suprapatellar approach for intramedullary nailing of the tibia: a systematic review and meta-analysis. J Orthop Surg Res. 2021 Jan 28;16(1):94. doi: 10.1186/s13018-021-02249-0.