Fratture del piatto tibiale e delle spine tibiali
1 SCDU di Ortopedia e Traumatologia, Dipartimento di Scienze della Salute, Università degli Studi del Piemonte Orientale, Novara; 2 Unità di Chirurgia Protesica e Mininvasiva dell’Anca e del Ginocchio, IRCCS Istituto Clinico Humanitas, Rozzano (MI); 3 UOC di Ortopedia e Traumatologia, ASST, Papa Giovanni XXIII, Bergamo; 4 SSD Microchirurgia Ortopedica Traumatologica, AOU Città della Salute e della Scienza di Torino, presidio CTO, Torino
INTRODUZIONE
Le fratture del piatto tibiale rappresentano l’1-2% di tutte le fratture degli adulti1 con una incidenza a distribuzione bimodale: nella popolazione più giovane le fratture sono dovuta per traumi ad alta energia (incidenti stradali o cadute dall’alto); nella popolazione anziana le fratture sono su base osteoporotica, spesso causate da cadute accidentali. Le fratture dovute a traumi ad alta energia possono essere associate a fratture di altri segmenti, sindrome compartimentale, lesioni neurologiche e vascolari 1.
Le fratture delle spine tibiali sono definite come avulsioni ossee o condrali del piatto tibiale nel punto di inserzione del legamento crociato anteriore (LCA) 2. Tali fratture sono rare nella popolazione generale, con un’incidenza stimata di 3 casi su 100.000 all’anno, mentre sono più comuni nei pazienti scheletricamente immaturi con età compresa tra 8 e 14 anni e rappresentano fino al 2-5% delle lesioni del ginocchio in questa fascia di età. I meccanismi traumatici sono simili a quelli che causano la rottura del LCA negli adulti 3. Nei bambini/adolescenti le fratture da avulsione si verificano più facilmente perché la resistenza del piatto tibiale, non completamente ossificato, è inferiore a quella dell’LCA.
INQUADRAMENTO CLINICO-DIAGNOSTICO
Un paziente con frattura del piatto tibiale si presenta all’osservazione con dolore, impotenza funzionale del ginocchio, emartro, edema ed eventuale ematoma dei tessuti molli. L’entità del danno dei tessuti molli dipenderà dall’energia del trauma, dalle comorbilità del paziente (diabete, obesità, ecc.) e dalla terapia farmacologia in corso (anticoagulanti, antiaggreganti, ecc.). Le eventuali lesioni capsulo-legamentose associate sono difficili da valutare in fase acuta, mentre vanno subito escluse lesioni vascolo-nervose, in particolare quelle del nervo sciatico popliteo esterno a livello della testa del perone per contusione diretta o distrazione 1.
Le radiografie standard in due proiezioni permettono di identificare la frattura nella maggior parte dei casi. La TC (completa di ricostruzioni sui piani coronale, sagittale e in 3D) consente di definire le caratteristiche della frattura: dimensioni e localizzazione dei frammenti, entità della separazione e affossamento.4.
Queste fratture sono spesso associate a lesioni dei tessuti molli che impattano sul trattamento. L’uso di un approccio chirurgico in due tempi, mediante fissazione esterna a ponte dell’articolazione del ginocchio, è raccomandato nei casi con fratture complesse, traumi ad alta energia, instabilità assiale e, quando presenti, segni cutanei positivi come quello della fovea o un’eccessiva mobilità o fluttuazione della cute che può essere un indice iniziale di distacco della stessa dalla fascia profonda (degloving) 1. Il fissatore esterno, mediante ligamentotassi, consente una riduzione parziale dei frammenti di frattura e quindi di pianificare, dopo l’esecuzione di esame TC, il miglior trattamento chirurgico secondo i dettami dello “Span – Scan – Plan” 4. Per evitare complicazioni dei tessuti molli, il segno della “ruga” a livello cutaneo (wrinkle sign), le condizioni locali dei tessuti molli e generali del paziente determinano quando eventualmente convertire la fissazione esterna in interna. Il ruolo della Risonanza Magnetica in fase acuta è ancora controverso e sembrerebbe utile nelle fratture tipo IV – V di Schatzker considerate, come enfatizzato dallo stesso autore, non come semplici fratture ma come fratture/sub-lussazioni di ginocchio 4.
Il quadro clinico è caratterizzato da emartro, ridotta articolarità e dolore al carico. Possono concomitare sintomi e segni legati a lesioni capsulo-ligamentose periferiche o meniscali. Sebbene le radiografie in due proiezioni siano l’indagine diagnostica di primo livello, nei pazienti scheletricamente immaturi i frammenti della frattura possono essere considerevolmente più grandi di come appaiono sulla radiografia, perché una parte significativa può essere cartilaginea 2. La TC consente una migliore visualizzazione dei frammenti rispetto alle radiografie e fornisce una valutazione più precisa della frattura e della presenza di comminuzione. La RM può essere utile nella pianificazione preoperatoria identificando lesioni concomitanti del ginocchio (legamentose, meniscali e condrali/osteocondrali) e la posizione dei frammenti rispetto ai tessuti molli che potrebbero impedirne la riduzione 2.
CLASSIFICAZIONE
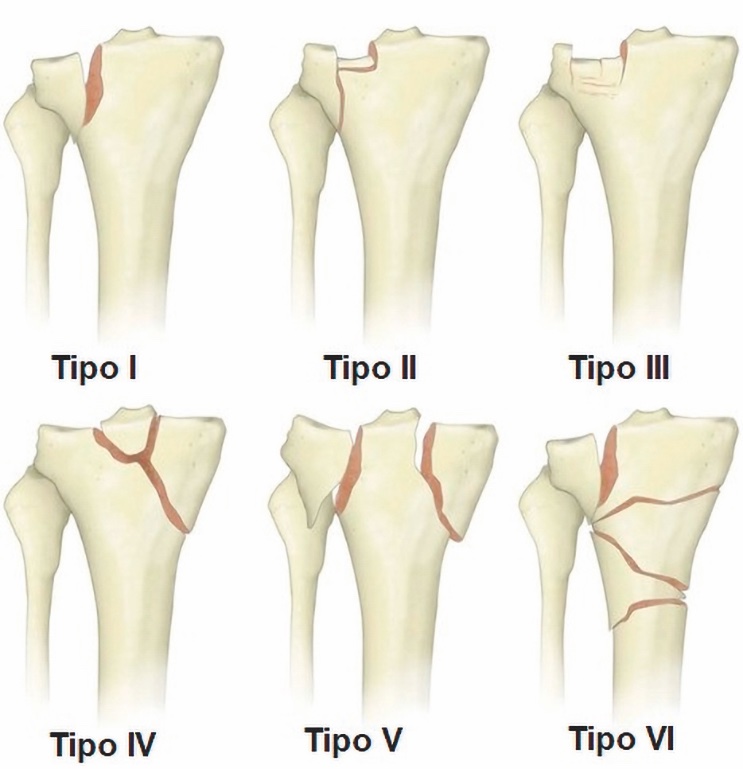
Le fratture del piatto tibiale sono solitamente classificate in sei tipi secondo la classificazione di (Fig. 1) 4.
La classificazione AO/OTA (segmento 41) 5 è parzialmente basata su di essa: le Schatzker tipo I-II-III-IV corrispondono alle fratture 41B mentre le tipo V-VI alle 41C. Le 41B e C sono suddivise in diversi sottotipi a seconda della morfologia e comminuzione dei frammenti di frattura. I limiti di queste classificazioni risiedono nell’analisi biplanare che risulta insufficiente nel pianificare correttamente l’approccio chirurgico e il posizionamento dei mezzi di sintesi. La teoria che vede la tibia prossimale come una struttura a tre colonne (laterale, mediale e posteriore) ha aperto nuovi orizzonti per la comprensione della frattura6: l’individuazione dei frammenti postero-mediali e postero-laterali ha cambiato la valutazione dei diversi tipi di frattura, dei meccanismi traumatici alla base di essi e della neutralizzazione delle forze di scomposizione secondaria.
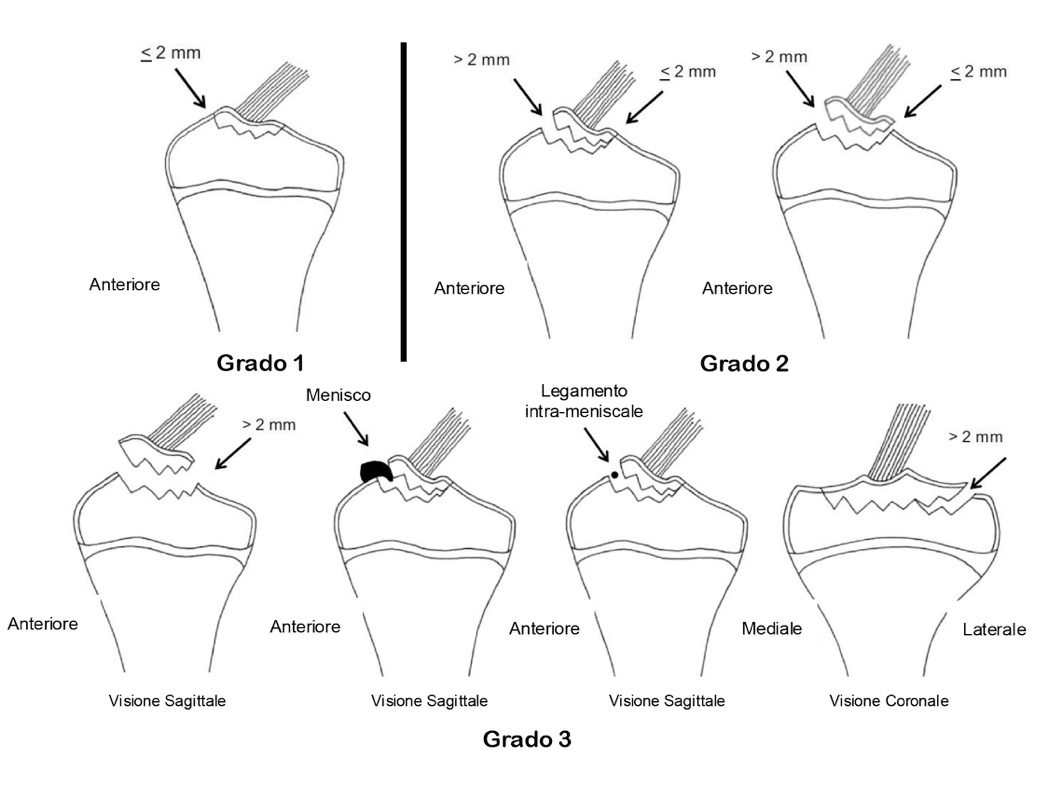
Le fratture delle spine tibiali tradizionalmente sono state inquadrate con classificazioni basate su reperti radiografici (Meyers e McKeevers / Zaricznyj) 2. Recentemente Green et al. 7 hanno proposto una nuova classificazione che ha definito meglio con la RM i diversi tipi di frattura includendo le lesioni dei tessuti molli quali quelli meniscali (Fig. 2).
La valutazione della frattura con RM può correggere il grado di classificazione nel 32.5% dei casi rispetto al sistema classico, modificando di conseguenza l’algoritmo di trattamento 7.
TRATTAMENTO
L’obiettivo del trattamento delle fratture del piatto tibiale è ripristinare la superficie e stabilità articolare, l’allineamento dell’arto e consentire il movimento precoce del ginocchio.
Il trattamento conservativo è da riservare a pazienti con basse richieste funzionali, importanti comorbilità e affetti da fratture semplici 1.
Indicazioni al trattamento chirurgico sono:
-
scomposizione o affossamento intrarticolare ≥ 2.5 mm;
-
traslazione tra metafisi e diafisi > 1 cm;
-
deformità angolare > 10° sul piano coronale o sagittale;
-
frattura esposta;
-
sindrome compartimentale;
-
lesione legamentosa associata che necessita di riparazione;
-
fratture associate della tibia o del perone omolaterale.
La riduzione aperta e fissazione interna (ORIF) è il trattamento gold standard per queste fratture. Le fratture articolari complesse possono essere trattate con fissatori esterni ad anello (circolari o ibridi) e osteosintesi mininvasiva (EFMO). Le fratture parzialmente articolari possono essere approcciate con metodiche artroscopiche (ARIF: arthroscopic reduction and internal fixation) per ridurre l’aggressività chirurgica: l’utilizzo di battitori, posizionati attraverso finestre metafiso/epifisarie, e di palloncini gonfiabili (osteoplastica per insufflazione) consentono una riduzione mininvasiva sotto controllo artroscopico di frammenti affossati. Inoltre, l’artroscopia permette di evidenziare ed eventualmente trattare lesioni intrarticolari (meniscali, legamentose, distacchi condrali o osteocondrali) la cui incidenza può raggiungere l’80% dei casi 8. Di recente la “fratturoscopia”, ovvero l’ORIF assistita dall’artroscopio, è stata proposta come metodica per migliorare la valutazione intraoperatoria della scomposizione al di sotto dei 5 mm della frattura 9. In particolare, tale approccio è utile per alcune zone della tibia (antero-mediale, postero-laterale e spine tibiali) non perfettamente valutabili mediante tecnica ORIF classica, ovvero con il solo supporto dell’ampliscopio.9 Alcuni autori hanno suggerito che la protesi totale potrebbe essere un’opzione in particolari tipi di pazienti (anziani, basse richieste funzionali, artrosi preesistente) e con fratture complesse su base osteoporotica. L’obiettivo è quello di consentire una precoce mobilizzazione e carico in questi pazienti ed evitare i fallimenti dovuti alla scarsa tenuta nell’osso osteoporotico dei mezzi di sintesi 1.
Per quanto riguarda il trattamento delle fratture delle spine tibiali, quello conservativo è indicato per il grado 1. Non vi è accordo su come immobilizzare il ginocchio: in estensione per favorire la compressione del focolaio di frattura da parte del condilo femorale laterale o a 20° gradi di flessione per detendere il LCA ed evitare scomposizioni secondarie dovute alla trazione del legamento stesso. La durata dell’immobilizzazione dipende dall’età del paziente e deve durare non più di 6 settimane. Il trattamento per le fratture di grado 2 non è standardizzato: se la cerniera posteriore è integra e non vi è interposizione dei tessuti molli, è possibile eseguire un tentativo di riduzione chiusa e, in caso di esito positivo, il trattamento è simile alle fratture di grado 1. Se si verifica una scomposizione secondaria a distanza di tempo oppure la frattura ha una scomposizione iniziale > 5 mm o sono presenti lesioni associate da riparare, si dovrebbe considerare l’intervento chirurgico. Il grado 3 necessita di riduzione e sintesi della frattura eseguite a cielo aperto o mediante tecnica ARIF. Il vantaggio di quest’ultimo approccio risiede nella minore invasività, migliore valutazione delle lesioni associate, migliore controllo del dolore e un periodo di ricovero più breve e mobilizzazione precoce 2. Sono stati descritti diversi metodi di fissazione: le viti e le suture sono gli impianti più comunemente utilizzati. Diversi trial clinici hanno riportato risultati simili tra questi due mezzi di sintesi mentre studi di biomeccanica hanno mostrato una maggiore resistenza da parte delle suture.
CAPITOLO 75Bibliografia.
-
Prat-Fabregat S, Camacho-Carrasco P. Treatment strategy for tibial plateau fractures: an update. EFORT Open Rev. 2016;1:225-232. https://doi.org/10.1302/2058-5241.1.000031.
-
Salvato D, Green DW, Accadbled F et al. Tibial spine fractures: State of the art. J ISAKOS. 2023 Jun 13:S2059-7754(23)00518-7. https://doi.org/10.1016/j.jisako.2023.06.001.
-
Anderson CN, Anderson AF. Tibial eminence fractures. Clin Sports Med. 2011 Oct;30(4):727-42. https://doi.org/10.1016/j.csm.2011.06.007.
-
Schatzker J, Kfuri M. Revisiting the management of tibial plateau fractures. Injury. 2022 Jun;53(6):2207-2218. https://doi.org/10.1016/j.injury.2022.04.006.
-
Meinberg EG, Agel J, Roberts CS et al. Fracture and Dislocation Classification Compendium-2018. J Orthop Trauma. 2018 Jan;32 Suppl 1:S1-S170. https://doi.org/10.1097/BOT.0000000000001063.
-
Luo CF, Sun H, Zhang B et al. Three-column fixation for complex tibial plateau fractures. J Orthop Trauma. 2010 Nov;24(11):683-92. https://doi.org/10.1097/BOT.0b013e3181d436f3.
-
Green D, Tuca M, Luderowski E et al. A new, MRIbased classification system for tibial spine fractures changes clinical treatment recommendations when compared to Myers and Mckeever. Knee Surg Sports Traumatol Arthrosc 2019 Jan;27(1):86–92. https://doi.org/10.1007/s00167-018-5039-7.
-
Gardner MJ, Yacoubian S, Geller D, et al. The incidence of soft tissue injury in operative tibial plateau fractures: a magnetic resonance imaging analysis of 103 patients. J Orthop Trauma 2005;19:79-84. https://doi.org/10.1097/00005131-200502000-00002.
-
Krause M, Preiss A, Meenen NM et al. “Fracturoscopy” is Superior to Fluoroscopy in the Articular Reconstruction of Complex Tibial Plateau Fractures-An Arthroscopy Assisted Fracture Reduction Technique. J Orthop Trauma. 2016 Aug;30(8):437-44. https://doi.org/10.1097/BOT.0000000000000569.