Fratture del femore prossimale: principi di trattamento e complicanze
Clinica Ortopedica e Traumatologica, Dipartimento di Medicina e Chirurgia, Università di Perugia, Perugia
INTRODUZIONE
Le linee-guida delle società scientifiche più prestigiose (SIOT, AAOS, ANZ e altre) sottolineano che le fratture del femore prossimale devono essere trattate chirurgicamente, eccetto in rari casi. Fra i criteri di appropriatezza, si ritiene accettabile il trattamento conservativo in una percentuale di queste fratture che non superi il 4-5% 1. Infatti, essendo fratture che riguardano quasi esclusivamente soggetti anziani e fragili, è perentorio evitare l’allettamento del paziente, che comporta un alto rischio di sviluppare complicanze. Le indicazioni al trattamento conservativo possono essere l’elevato rischio chirurgico legato alle comorbidità del paziente, l’impossibilità dello stesso a deambulare già precedentemente all’evento fratturativo, o, ancora di più, l’associazione delle due condizioni. In ogni caso, è opportuno parlare con il paziente e con i familiari per informarli sui rischi di complicanze in cui il paziente può incorrere sottoponendosi all’intervento chirurgico o non. I pazienti che non vengono sottoposti a trattamento chirurgico hanno un rischio significativamente più alto di complicanze e di morte rispetto agli operati 2-5, anche se, in realtà, la letteratura non è concorde su quest’ultimo aspetto, riportando molti articoli una mortalità per le fratture non operate non superiore a quelle operate 6, 7.
La scelta della tecnica chirurgica è legata alle seguenti variabili: 1) sede della frattura, 2) età e attività del paziente, 3) spostamento dei monconi di frattura (si fa riferimento prevalentemente alla classificazione di Garden), 4) presenza di coxartrosi.
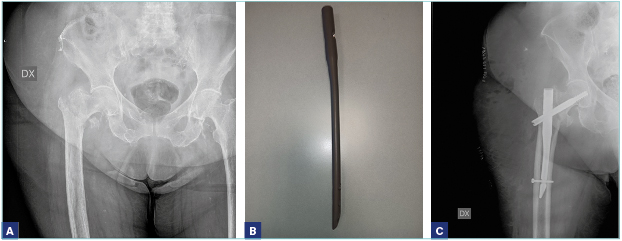
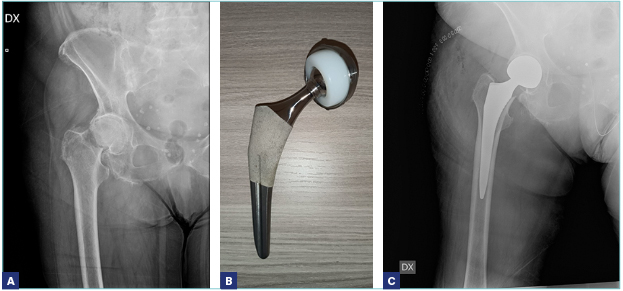
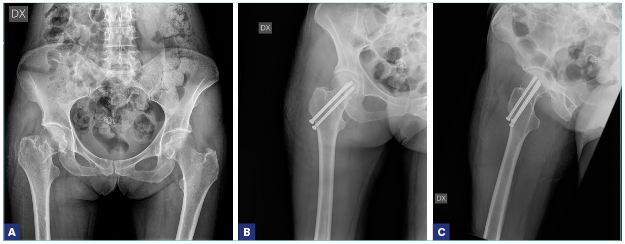
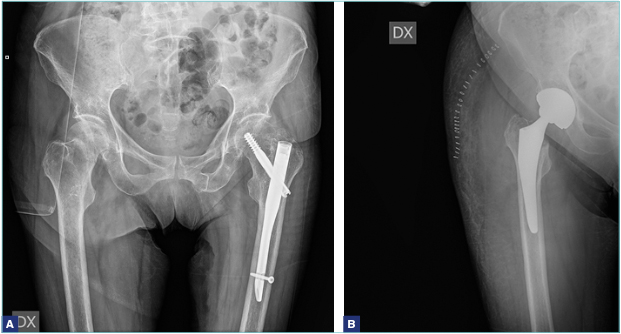
Per quanto riguarda la sede della frattura, la distinzione fondamentale deve essere posta fra le fratture mediali (intracapsulari) e le fratture laterali (extracapsulari). Nelle fratture mediali (sottocapitate, transcervicali) c’è un rischio elevato di necrosi della testa del femore e proprio per questo motivo, spesso, nelle fratture mediali, si è costretti a fare ricorso alla sostituzione protesica, mentre, nelle fratture laterali, è indicato il trattamento di osteosintesi (Figg. 1-5).
Anche l’età deve essere però un criterio di scelta del trattamento chirurgico. Nei pazienti più giovani (sotto i 60-65 anni) 7, è preferibile evitare l’intervento di protesi, in considerazione del fatto che si tratta nella norma di pazienti più attivi (che quindi sottoporrebbero l’impianto a degli stress maggiori) e che correrebbero il rischio, negli anni a seguire, di sottoporsi, vista la durata non indefinita di una protesi, a una revisione dell’impianto, intervento senza dubbio di maggiore complessità rispetto a un primo impianto. Si preferisce, per questo motivo, tentare di trattare i pazienti più giovani con un intervento di osteosintesi (viti cannulate, mini DHS) anche in caso di frattura mediale, sempre che la frattura sia riducibile 8. Le linee guida della SIOT, in accordo con le evidenze scientifiche maggiori, raccomandano l’osteosintesi anche negli anziani, in caso di fratture mediali composte. Questa scelta di trattamento ha dei pro e dei contro. I vantaggi sono la maggiore rapidità dell’intervento chirurgico, la minor perdita di sangue e l’accorciamento della degenza ospedaliera, tutti fattori che in un soggetto anziano possono essere determinanti nel ridurre le complicanze. Fra gli svantaggi, c’è sempre da considerare la possibile necrosi della testa del femore, che obbligherebbe il paziente a sottoporsi a un secondo intervento chirurgico di conversione della sintesi in protesi (il paziente deve essere adeguatamente informato su questo rischio). Inoltre, dobbiamo considerare la cautela che alcuni chirurghi pongono nelle disposizioni postoperatorie. Infatti, nonostante non ci sia concordia sotto questo aspetto, alcuni ortopedici preferiscono che il paziente operato di osteosintesi con viti eviti il carico per qualche settimana. Questo comporterebbe un rischio di allettamento, mai consigliabile in questa categoria di pazienti. È comunque assolutamente indicata una sintesi con tre viti (non con due) sui tre piani dello spazio, che conferisce maggiore stabilità.
Quando invece si ricorre alla sostituzione protesica, esistono diverse soluzioni: la endoprotesi, o protesi cefalica, e l’artroprotesi. Per “endoprotesi” si intende un impianto in cui si sostituisce soltanto l’estremo prossimale del femore, senza intervenire sull’acetabolo. Per tanti anni è stato fatto uso della endoprotesi di Moore, protesi monoblocco, semplice da posizionare e poco costosa, ma la tendenza a dare usura della componente acetabolare e dolore in tempi relativamente brevi ha reso questo impianto obsoleto. Attualmente, l’impianto più usato è la protesi biarticolare, in cui la testa della protesi ruota su una componente acetabolare ancorata a essa senza fissaggio nel cotile nativo. È dimostrato che questo sistema riduce sensibilmente l’usura dell’acetabolo. L’artroprotesi totale, che consiste nella sostituzione della testa femorale e nell’impianto di una componente di rivestimento dell’acetabolo, è riservata ai pazienti più giovani in cui non è indicata la sintesi. L’obiettivo della artroprotesi è proteggere il paziente nei confronti di una possibile artrosi, che potrebbe manifestarsi nei successivi anni di vita. L’intervento di artroprotesi ha tempi chirurgici più lunghi rispetto all’endoprotesi e un maggior rischio di lussazione 7, ma è l’impianto di scelta nei pazienti meno anziani e, in caso di artrosi già presente, anche nel paziente più anziano. Negli ultimi anni è stata proposta un’artroprotesi a doppia mobilità, che ha il vantaggio di un minor rischio di lussazione.
Per quanto riguarda le fratture laterali (basicervicali, pertrocanteriche, sottotrocanteriche), l’indicazione condivisa universalmente è quella a un intervento di osteosintesi, che può essere effettuata con un chiodo-vite, rappresentato da un chiodo endomidollare che si introduce nel canale diafisario del femore e da una vite cefalica, con un angolazione variabile (si introduce nel collo del femore fino alla testa), o con una vite-placca, in cui la sintesi consiste in un sostegno laterale (la placca) più la vite cefalica, anche questa di varia angolazione. Nelle fratture sottotrocanteriche è raccomandato l’uso del chiodo endomidollare di lunghezza variabile in base alle caratteristiche e alla sede della frattura.
Per l’indicazione al trattamento, si fa riferimento per lo più alle seguenti classificazioni: AO, Garden, Pauwels.
Le complicanze conseguenti al trattamento delle fratture dell’estremo prossimale del femore possono essere divise innanzitutto in complicanze generali e locali:
-
tra le prime ricordiamo innanzitutto le trombosi venose, le polmoniti, le infezioni delle vie urinarie, le piaghe da decubito. Si manifestano per lo più in pazienti anziani affetti da comorbidità croniche, debilitati e spesso alcune di queste sono già presenti al momento del trauma rendendo necessaria la stabilizzazione clinica del paziente prima dell’intervento.
Le piaghe da decubito sono una comune complicazione generale di tutti i pazienti debilitati, scarsamente collaboranti, costretti all’allettamento. Si localizzano per lo più a livello sacrale, calcaneare e gluteo. Necessitano di presidi come materassi antidecubito, riabilitazione e mobilizzazione frequente del paziente per la loro prevenzione.
Il delirio rimane una delle complicazioni generali e la prevenzione è la migliore strategia contro di esso. Un’accurata gestione dei fluidi (pre e postoperatoria), evitare vincoli come tubi (rimozione del catetere urinario il secondo giorno dopo l’intervento, se possibile), l’aiuto nell’orientamento come a esempio gli apparecchi acustici, un’adeguata gestione del dolore e dell’idratazione contribuiscono alla sua prevenzione.
Le complicanze locali possono essere intraoperatorie e postoperatorie, queste ultime precoci o tardive.
Tra le intraoperatorie abbiamo lo spostamento secondario e/o fallimento della fissazione e, più raramente, fratture iatrogene distalmente all’impianto. Possono essere condizionate dal tipo di frattura (comminuzione posteriore, entità dello spostamento, linea di frattura verticale, rottura del calcar, che riduce la capacità di carico distale degli strumenti di fissaggio e quindi la stabilità della struttura, comminuzione metafisaria, frattura della parete laterale, maggiore comminuzione del trocantere), al trattamento prescelto e alla tecnica chirurgica (qualità della riduzione, posizionamento dell’impianto) 9. La revisione precoce della fissazione interna può essere difficile e aumenta il rischio di infezione. L’impianto protesico secondario, che è l’opzione preferita negli anziani, porta a buoni risultati ma è tecnicamente più difficile e presenta un tasso di complicanze elevato.
Possiamo avere infezioni del sito chirurgico di tipo superficiale, con arrossamento della ferita (in alcuni casi secernente liquido sieroso o sieropurulento) che richiedono un trattamento topico e spesso l’impiego di antibiotici per via sistemica, e infezioni profonde, più complesse e più gravi per la conseguente morbilità e mortalità che comportano. Si presentano a distanza di settimane o addirittura mesi dall’intervento e necessitano spesso di revisione chirurgica per il loro trattamento.
Le complicazioni tardive spesso aggravano ulteriormente un quadro clinico già di per se complesso in un paziente anziano: Il cut-out o il cut-through della vite cefalica, la pseudoartrosi, la rottura dei mezzi di sintesi, la necrosi avascolare della testa del femore e più raramente le fratture diafisarie possono verificarsi a causa di una combinazione e di fattori come quelli già citati legati alla frattura, quelli legati al trattamento scelto e alla tecnica chirurgica 10.
Il trattamento chirurgico corretto e l’idonea gestione del paziente fratturato riduce i rischi di complicanze, che possono essere anche letali (in circa il 20% dei casi il paziente muore entro un anno 11, 12). Essendo le complicanze quasi interamente legate all’allettamento, è indispensabile sottoporre il paziente a intervento chirurgico il più presto possibile. Le raccomandazioni mondiali stabiliscono che tali fratture debbano essere operate in 24-48 ore dal ricovero. È ovvio che, se dopo il trattamento, il paziente non viene mobilizzato e fatto deambulare in tempi brevi, la soluzione chirurgica a breve distanza dal trauma perde di significato. Essendo, peraltro, questi pazienti, anziani, e nella maggior parte dei casi affetti da numerose comorbosità, le problematiche di tipo internistico rivestono un ruolo decisivo nella evoluzione clinica. Per questo motivo si sta cercando di diffondere sempre di più a livello internazionale il modello ortogeriatrico, che consiste nella gestione del paziente fratturato di femore da un team composto da ortopedico, geriatra (o meglio, “ortogeriatra”, con specifiche competenze), anestesista, infermiere, fisiatra, fisioterapista, e altre figure professionali, che devono condividere le linee-guida di gestione di questo tipo di pazienti. Il modello ortogeriatrico si è rivelato efficace sia come riduzione delle complicanze che come riduzione della spesa sanitaria a lungo termine 13-16. Un’altra problematica riguarda l’indicazione al trattamento per l’osteoporosi, che deve essere prescritta a tutti i pazienti con questo tipo di frattura, per l’elevato rischio che incorrano in un’ulteriore frattura da fragilità. Purtroppo, in tutto il mondo, il trattamento farmacologico per l’osteoporosi viene prescritto in una percentuale molto bassi dei casi.
CAPITOLO 65Bibliografia.
-
Regione Emilia Romagna, Documento di indirizzo per l’organizzazione dell’assistenza integrata al paziente anziano con frattura di femore: https://bur.regione.emilia-romagna.it/bur/area-bollettini/bollettini-pubblicati/2013/n.247-del-22.08.2013.2013-08-22.7163475709/organizzazione-dellassistenza-integrata-al-paziente-anziano-con-fratture-di-femore-approvazione-linee-guida-per-le-aziende-sanitarie-della-regione-emilia-romagna/allegato-dgr-1133-2013, p. 13.
-
Tay E. Hip fractures in the elderly: operative versus nonoperative management. Singapore Med J. 2016 Apr;57(4):178-81. doi: 10.11622/smedj.2016071.
-
Jain R, Basinski A, Kreder HJ. Nonoperative treatment of hip fractures. Int Orthop. 2003;27(1):11-7. doi: 10.1007/s00264-002-0404-y. Epub 2002 Nov 12.
-
Chariyalertsak S, Suriyawongpisal P, Thakkinstain A. Mortality after hip fractures in Thailand. Int Orthop. 2001;25(5):294-7. doi: 10.1007/s002640100270.
-
Neuman MD, Silber JH, Magaziner JS, et al. Survival and functional outcomes after hip fracture among nursing home residents. JAMA Intern Med. 2014 Aug;174(8):1273-80. doi: 10.1001/jamainternmed.2014.2362.
-
Raaymakers EL, Marti RK. Non-operative treatment of impacted femoral neck fractures. A prospective study of 170 cases. J Bone Joint Surg Br. 1991 Nov;73(6):950-4. doi: 10.1302/0301-620X.73B6.1955443.
-
Linee-guida SIOT delle fratture del femore prossimale. file:///E:/Documents/Orthopaedics/Linee%20guida/LG%20SIOT%20fratture%20del%20femore%20prossimale%20nell’anziano%20(2022).pdf (ultimo accesso 09.12.2023).
-
AO Foundation. https://www2.aofoundation.org/wps/portal/surgery?showPage=diagnosis&bone=Femur&segment=Proximal (ultimo accesso 23 giugno 2023).
-
Fischer H, Maleitzke T, Eder C, et al. Management of proximal femur fractures in the elderly: current concepts and treatment options. Eur J Med Res. 2021 Aug 4;26(1):86. doi: 10.1186/s40001-021-00556-0.
-
Becker N, Hafner T, Pishnamaz M, et al. Patient-specific risk factors for adverse outcomes following geriatric proximal femur fractures. Eur J Trauma Emerg Surg. 2022 Apr;48(2):753-761. doi: 10.1007/s00068-022-01953-8. Epub 2022 Mar 24.
-
Cooper C, Atkinson EJ, Jacobsen SJ, et al. Population-based study of survival after osteoporotic fractures. Am J Epidemiol. 1993 May 1;137(9):1001-5. doi: 10.1093/oxfordjournals.aje.a116756.
-
Leibson CL, Tosteson AN, Gabriel SE, et al. Mortality, disability, and nursing home use for persons with and without hip fracture: a population-based study. J Am Geriatr Soc. 2002 Oct;50(10):1644-50. doi: 10.1046/j.1532-5415.2002.50455.x.
-
Prestmo A, Hagen G, Sletvold O, et. al. Comprehensive geriatric care for patients with hip fractures: a prospective, randomised, controlled trial. Lancet. 2015 Apr 25;385(9978):1623-33. doi: 10.1016/S0140-6736(14)62409-0. Epub 2015 Feb 5.
-
Ginsberg G, Adunsky A, Rasooly I. A cost-utility analysis of a comprehensive orthogeriatric care for hip fracture patients, compared with standard of care treatment. Hip Int.
-
. 2013 Nov-Dec;23(6):570-5. doi: 10.5301/hipint.5000080. Epub 2013 Aug 9.
-
Ho WWS, Kwan Dai DL, Liu KW, et. al. To investigate the effect and cost-effectiveness of implementing an orthogeriatric intervention for elderly patients with acute hip fracture: the experience in Hong Kong. J Am Geriatr Soc. 2009 Nov;57(11):2153-4. doi: 10.1111/j.1532-5415.2009.02529.x.
-
Eamer G, Saravana-Bawan B, van der Westhuizen B, et al. Economic evaluations of comprehensive geriatric assessment in surgical patients: a systematic review. J Surg Res. 2017 Oct:218:9-17. doi: 10.1016/j.jss.2017.03.041. Epub 2017 Apr 7.