Scoliosi e atteggiamento scoliotico
Clinica Ortopedica e Traumatologica 1, Istituto Ortopedico Rizzoli, Università di Bologna
ATTEGGIAMENTO SCOLIOTICO O SCOLIOSI FUNZIONALE
L’atteggiamento scoliotico o scoliosi funzionale è una deviazione della colonna sul piano frontale priva di elementi di strutturazione anatomo-patologica, pertanto non permanente1-7.
Si tratta di una condizione frequente sia nel bambino che in età adulta. Nel paziente in accrescimento rappresenta spesso il compenso di una dismetria degli arti, di una problematica all’anca o può trattarsi di una forma posturale3. Nell’adulto è invece tipicamente legata a contratture antalgiche4.
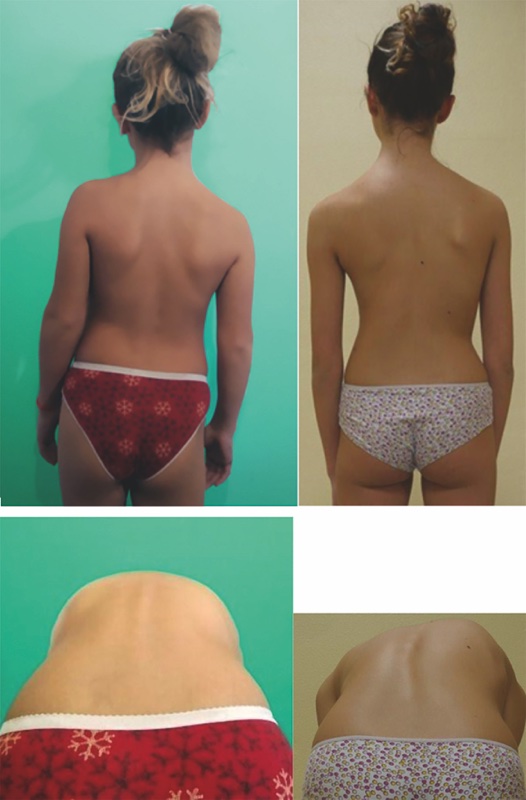
Per quanto l’atteggiamento scoliotico possa essere anche molto accentuato sul piano frontale, esso mantiene sempre le caratteristiche di una colonna fisiologica e l’inclinazione si riallinea in flessione anteriore (test di Adams negativo (Fig. 1)3.
La diagnosi è clinica e l’assenza di gibbo costale al test di Adams è sufficiente per confermarla. La radiografia dovrebbe essere riservata solamente ai casi dubbi.
Il trattamento dell’atteggiamento scoliotico consiste nell’identificarne e rimuoverne la causa4-6.
LA SCOLIOSI
Definizione
La scoliosi è una deviazione laterale e permanente della colonna vertebrale sul piano frontale associata a fenomeni di strutturazione (rotazione e deformità a cuneo dei corpi vertebrali) che il paziente non può correggere volontariamente; ciò la distingue dall’atteggiamento scoliotico che, in quanto privo di strutturazione, non è permanente1-7.
Eziologia ed epidemiologia
Le scoliosi sono state classificate da Marchetti e Faldini in congenite e secondarie (Tab. I)7. Tra le scoliosi secondarie sono annoverate anche le idiopatiche, che sono quelle di più frequente osservazione e compaiono tipicamente in età giovanile o adolescenziale, senza una causa nota.
L’incidenza della scoliosi è compresa tra l’8 e il 10% e per l’85% si tratta di curve idiopatiche1-3. L’età di insorgenza è l’epoca puberale in quasi il 90% dei casi2.
Le curve minori (< 10° Cobb) hanno un’elevata incidenza nella popolazione generale (fino al 20%), non sono evolutive e devono essere considerate dei paramorfismi della colonna senza necessità di trattamento2. Le curve di entità lieve (10-20°), intermedia (20-30°) e grave (> 40°) devono invece essere tipizzate in base alla loro gravità angolare, eziologia, sede ed età del paziente per stabilirne il rischio di aggravamento e la conseguente strategia di trattamento3.
Clinica
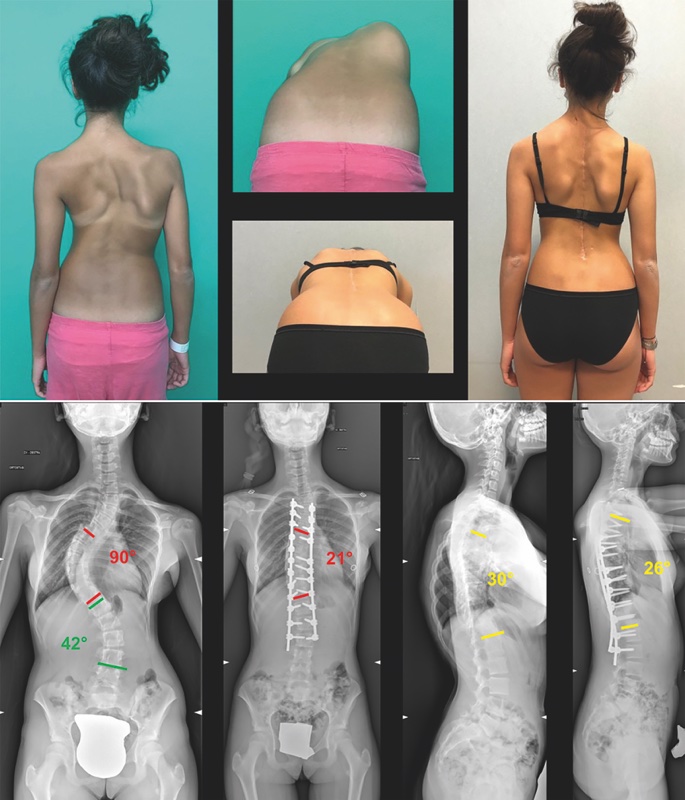
Il paziente con scoliosi strutturata si presenta con asimmetria delle creste iliache, delle spalle e dei triangoli della taglia. Alla flessione anteriore (test di Adams) compaiono il gibbo costale e/o la prominenza lombare (a seconda del tipo di curva e della localizzazione del suo apice). L’osservazione anteriore del rachide potrà mettere in risalto l’eventuale asimmetria del torace, con la prominenza anteriore delle coste sul lato della concavità.
Valutazione strumentale
Il sospetto clinico di scoliosi deve essere confermato dall’esecuzione di una radiografia del rachide in toto in ortostatismo3. Questo permette non solo di confermare la diagnosi, ma anche di evidenziare eventuali segni di patologie congenite (emispondili, sinostosi), di misurare la gravità angolare delle curve utilizzando il metodo di Cobb (che è rappresentato dal valore angolare dell’incrocio tra la tangente alla limitante inferiore dell’ultima vertebra della curva e la tangente alla limitante superiore della prima vertebra della curva) e di conseguenza di classificare la scoliosi. Un altro aspetto importante da valutare all’rx è l’età scheletrica del paziente (apprezzando il grado di maturazione del nucleo di ossificazione della cresta iliaca): questo è infatti indispensabile per definire il potenziale di aggravamento della deformità2,3.
In casi selezionati (scoliosi secondarie, pazienti sindromici) può essere indicato ricorrere a esami di secondo livello quali TC o RMN3.
Trattamento
Al fine di scegliere la terapia corretta per la scoliosi è importante inquadrarla correttamente valutando il potenziale evolutivo della curva, che dipende dalla gravità angolare e dal periodo di insorgenza 2. Infatti, la quasi totalità delle curve scoliotiche minori < 10° (97%) e una quota importante (50%) delle scoliosi lievi (10-20°) durante l’accrescimento non sono evolutive4-6. Il trattamento in questa fase non è indicato, anche perché essendo la curva scoliotica idiopatica di origine ignota non è possibile attuare alcun tipo di prevenzione del peggioramento mediante riabilitazione, esercizi correttivi o sport specifici4.
Nelle scoliosi lievi (10-20°) evolutive (cioè quelle in cui un secondo controllo dimostri l’aggravamento angolare) e nelle scoliosi moderate (20-40°) è indicato il trattamento ortopedico conservativo4.
A seconda della gravità radiografica e clinica della curva può essere indicato un trattamento iniziale con corsetto gessato in deflessione per la durata di 3 mesi allo scopo di ottenere una maggiore correzione, da continuare successivamente con il trattamento con corsetto ortopedico. L’azione diretta del corsetto sulla curva scoliotica si basa sull’applicazione di forze opposte alla deformità quali la trazione, la deflessione e la derotazione variamente combinate tra loro. I principi di trazione, deflessione e derotazione si applicano in modo combinato in base a tipo di curva, sede, entità, età del paziente e potenziale di aggravamento4,5.
Il trattamento ortopedico di una curva idiopatica evolutiva dovrà essere mantenuto fino al termine dell’accrescimento e monitorato per mezzo di controlli ambulatoriali ogni 3-6 mesi6.
Il trattamento ortopedico della scoliosi idiopatica termina con il termine dell’accrescimento, in cui si esaurisce il potenziale di aggravamento attivo della curva.
È da sottolineare che lo scopo del trattamento ortopedico della scoliosi idiopatica non è tanto la correzione, quanto l’arresto del peggioramento. Una curva ben trattata conservativamente dal momento dell’inizio trattamento migliora nel corsetto solo temporaneamente e, al termine della cura, torna al valore iniziale ma modellata a livello estetico e soprattutto non peggiorata rispetto al suo potenziale di aggravamento attivo5.
La scoliosi idiopatica lieve o moderata alla fine dell’accrescimento termina l’aggravamento attivo e si stabilizza. Inizia dunque il periodo di aggravamento passivo, che consiste in una progressione molto più lenta rispetto al periodo attivo (circa 1° ogni 2-3 anni); l’aggravamento passivo può però diventare più rapido in base alle condizioni cliniche del paziente. Per questo motivo è utile spiegare al paziente e ai genitori che mantenere il peso forma e una buona muscolatura, evitando sovraccarichi eccessivi alla colonna vertebrale riduce il rischio di peggioramento passivo: è pertanto utile un esercizio costante di potenziamento muscolare, associato a una buona cura della postura5.
Qualora l’aggravamento passivo della curva durante l’età adulta dovesse evolvere a una curva di entità grave, è indicato il trattamento chirurgico2,6,7.
La scoliosi idiopatica si definisce grave quando raggiunge o supera i 40° Cobb. Le scoliosi gravi comportano sia problemi estetici che funzionali. A livello funzionale, alterano in modo significativo la forma e quindi la funzione della gabbia toracica6-8. Un ulteriore aspetto funzionale riguarda il rischio di complicazioni neurologiche: nella scoliosi grave il canale vertebrale tende a restringersi potendo creare sindromi da conflitto con il midollo spinale e le radici spinali8-10. Per questi motivi, il trattamento delle scoliosi idiopatiche gravi è chirurgico, e consiste nella correzione e stabilizzazione della colonna mediante artrodesi delle vertebre interessate8-10.
Attraverso un’incisione longitudinale posteriore si espone il piano osseo, si posizionano coppie di viti in titanio in tutti i peduncoli del tratto interessato, si eseguono eventualmente osteotomie correttive e, posizionando due barre modellate in titanio, si corregge la curva con apposite manovre10.
CAPITOLO 26Bibliografia.
- Kesling KL, Reinker KA. Scoliosis in twins. A meta-analysis of the literature and report of six cases. pine (Phila Pa 1976). 1997 Sep 1;22(17):2009-14; discussion 2015. doi: 10.1097/00007632-199709010-0001.
- Lowe TG, Edgar M, Margulies JY, et al. Etiology of idiopathic scoliosis: current trends in research. J Bone Joint Surg Am. 2000 Aug;82(8):1157-68. doi: 10.2106/00004623-200008000-00014.
- Burwell RG. Aetiology of idiopathic scoliosis: current concepts. Pediatr Rehabil. 2003 Jul-Dec;6(3-4):137-70. doi: 10.1080/13638490310001642757.
- Hadley MN. Spine update: genetics of familial idiopathic scoliosis. Spine (Phila Pa 1976). 2000 Sep 15;25(18):2416-8. doi: 10.1097/00007632-200009150-00024.
- Axenovich TI, Zaidman AM, Zorkoltseva IV, et al. Segregation analysis of idiopathic scoliosis: demonstration of a major gene effect. Am J Med Genet. 1999 Oct 8;86(4):389-94.
- Miller NH, Justice CM, Marosy B, et al. Familial idiopathic scoliosis: evidence of autosomal susceptibility loci. Paper presented at the 38th Annual meeting of the Scoliosis Research Society September 10-13, 2003, Quebec, Canada.
- Marchetti PG, Faldini A. End fusions in the treatment of some progressing or severe scoliosis in childhood or early adolescence. Orthop Trans. 1978;2:271.
- Pehrsson K, Bake B, Larsson S, et al. Lung function in adult idiopathic scoliosis: a 20 year follow up. 1991 Jul;46(7):474-8. doi: 10.1136/thx.46.7.474.
- Weinstein SL, Zavala DC, Ponseti IV. Idiopathic scoliosis: long-term follow-up and prognosis in untreated patients. J Bone Joint Surg Am. 1981 Jun;63(5):702-12.
- Faldini C, Barile F, Perna F, et al. Hi-PoAD technique for Adolescent Idiopathic Scoliosis in Adult: Personal case series. Eur Spine J. 2021 Dec;30(12):3509-3516. doi: 10.1007/s00586-021-06897-y.