Displasia evolutiva dell’anca
Dipartimento di Scienze Cliniche e Medicina Traslazionale, Università degli Studi di Roma Tor Vergata;
UOC Ortopedia, Policlinico Universitario Tor vergata
DEFINIZIONE
Il termine di displasia evolutiva dell’anca viene attualmente preferito alla precedente definizione di displasia congenita dell’anca per le caratteristiche evolutive della malattia che, se non adeguatamente trattata, può evolvere da una semplice condizione di displasia acetabolare con associata instabilità verso una parziale o totale perdita dei rapporti articolari fra la testa del femore e l’acetabolo (sublussazione e lussazione franca) 1.
EPIDEMIOLOGIA
La malattia si manifesta con un’incidenza di circa 1/1000 nati con una variabilità a seconda della razza e dell’area geografica. È particolarmente frequente nei nativi americani (76,1/1000) mentre è estremamente rara nel continente africano (0,06/1000). Relativamente alla popolazione caucasica, è maggiormente presente nell’Europa orientale, nelle isole del mediterraneo e in alcune aree della Spagna. Si manifesta più frequentemente nel sesso femminile con un rapporto di 7,5:1 rispetto al sesso maschile e in forma monolaterale con una predilezione per il lato sinistro in circa il 60% dei casi 2.
EZIOPATOGENESI
La displasia evolutiva dell’anca rientra nell’ambito delle affezioni cosiddette complesse determinate da fattori di tipo genetico e ambientale che intervengono con un peso variabile nel determinare la patologia. Nonostante non sia stata ancora dimostrata una sicura correlazione fra il genotipo e il fenotipo dell’affezione, viene riportata una evidente familiarità con una netta prevalenza nei gemelli monocoriali rispetto ai bicoriali. Relativamente ai fattori di rischio ambientali, si manifesta con maggiore frequenza nei primogeniti, nella presentazione podalica, nei prematuri e nell’oligoidramnios 3. La patogenesi è correlata alla presenza di una displasia acetabolare associata a una lassità capsulo-legamentosa dell’articolazione. Per quanto riguarda la displasia è confermata da studi istologici che hanno evidenziato una minore resistenza della cartilagine acetabolare con una conseguente maggiore deformabilità, mentre la lassità, da ulteriori studi che hanno dimostrato una maggiore presenza di fibre elastiche rispetto alle fibre collagene che presentano uno spessore diminuito.
ANATOMIA PATOLOGICA
Le alterazioni anatomo-patologiche iniziali 4, tipiche dello stadio di displasia, sono rappresentate da una deformazione dell’acetabolo che assume una forma ovale con una prevalenza del diametro cranio-caudale e da un aumento di spessore della sua porzione postero-superiore che viene definita neolimbus e divide il cotile in due parti, l’acetabolo primitivo o paleocotile e l’acetabolo secondario o neocotile. La cartilagine displasica, dal punto di vista istopatologico, è caratterizzata da condrociti di forma allungata e da una matrice extracellulare di aspetto lasso che determinano un rallentamento dell’ossificazione con una conseguente ridotta crescita dell’acetabolo che diventa meno continente per accogliere la testa femorale e causa una progressiva perdita dei rapporti articolari. Tale condizione determina un ridotto stimolo meccanico della testa del femore nella cavità acetabolare che risulta fondamentale per il suo sviluppo. Pertanto, da una parte la displasia e dall’altra il diminuito stimolo meccanico della testa del femore causano una progressiva ipoplasia dell’acetabolo. Inoltre, la iperpressione della testa del femore sulle strutture soprastanti l’acetabolo determina la formazione di un solco attraverso il quale migra la testa femorale, comunemente definito doccia di migrazione. La persistenza dell’estremo prossimale del femore al di fuori della sua sede naturale causa una ipoplasia della testa e una variazione della forma e dell’orientamento del collo femorale generando la caratteristica coxa valga-antiversa. Oltre alle componenti osteo-cartilaginee, vengono coinvolte le strutture capsulo-legamentose e muscolo tendinee. La capsula articolare si allunga progressivamente e si deforma a clessidra per la pressione esercitata dal tendine del muscolo psoas iliaco che si retrae assieme agli adduttori, mentre il legamento rotondo, il legamento trasverso dell’acetabolo e il pulvinar vanno incontro a una evidente ipertrofia. Le alterazioni anatomo-patologiche descritte rappresentano un insieme di ostacoli alla riduzione con una perdita definitiva del diritto di domicilio della testa del femore nell’acetabolo (lussazione franca).
QUADRO CLINICO
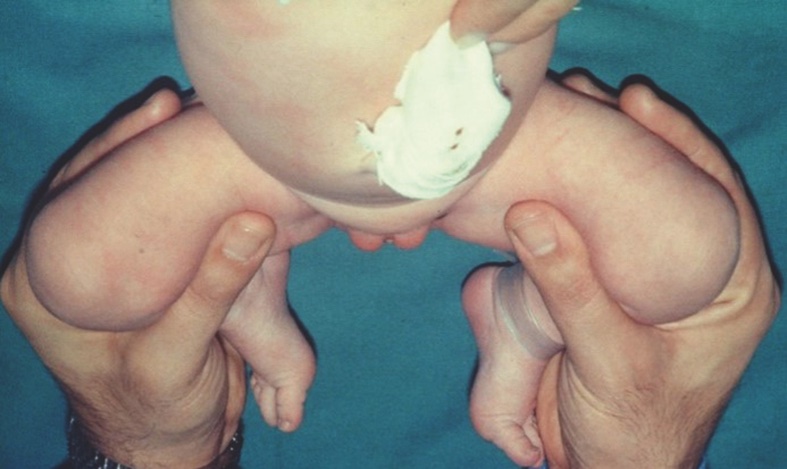
Alla nascita l’eventuale presenza della displasia viene valutata mediante i test clinici di Ortolani e Barlow che evidenziano una instabilità articolare caratterizzata dalla possibilità di lussare e ridurre l’anca. Per eseguire le manovre, il neonato viene disteso in posizione supina mantenendo le anche e le ginocchia flesse a 90°; nei casi di positività del test, l’anca viene lussata con una manovra congiunta di adduzione e di spinta sul piccolo trocantere effettuata con il pollice generando uno scatto cosiddetto di uscita (manovra di Barlow), mentre viene ridotta con una manovra di abduzione e di spinta sul grande trocantere con le altre quattro dita della mano dell’operatore provocando lo scatto cosiddetto di entrata (manovra di Ortolani) (Fig. 1).
Entrambi i test vengono considerati affidabili e quindi possono risultare positivi fino al compimento del primo mese di vita, mentre dopo tale periodo si preferiscono altri test clinici, fra i quali il più utilizzato risulta una limitata abduzione dell’anca in posizione di flessione. Nel neonato l’abduzione dell’anca è circa 80°-90° e una limitazione asimmetrica dell’abduzione deve far sospettare una displasia. Nei casi più avanzati la limitata abduzione può essere accompagnata da un accorciamento dell’arto omolaterale che si evidenzia mediante il test di Galeazzi che valuta un eventuale dislivello delle ginocchia in posizione supina mantenendo le anche e le ginocchia flesse. L’asimmetria delle pieghe inguinali non rappresenta un segno certo di displasia dell’anca in quanto è presente in molti neonati con anche normali e, al contrario, può essere assente in pazienti affetti da displasia. Nei casi di lussazione franca che generalmente viene diagnosticata successivamente, la deambulazione inizia spesso con ritardo ed è caratterizzata da una zoppìa di caduta per insufficienza della muscolatura glutea che viene valutata clinicamente attraverso il segno di Trendelenburg. In caso di lussazione bilaterale, la deambulazione assume un caratteristico aspetto dondolante e viene definita anserina. Il segno di Trendelenburg consiste nel valutare l’allineamento del bacino in ortostatismo in appoggio monopodalico e risulta positivo se si osserva, in appoggio monopodalico sul lato affetto, un disallineamento dell’emibacino verso il lato sano.
DIAGNOSI
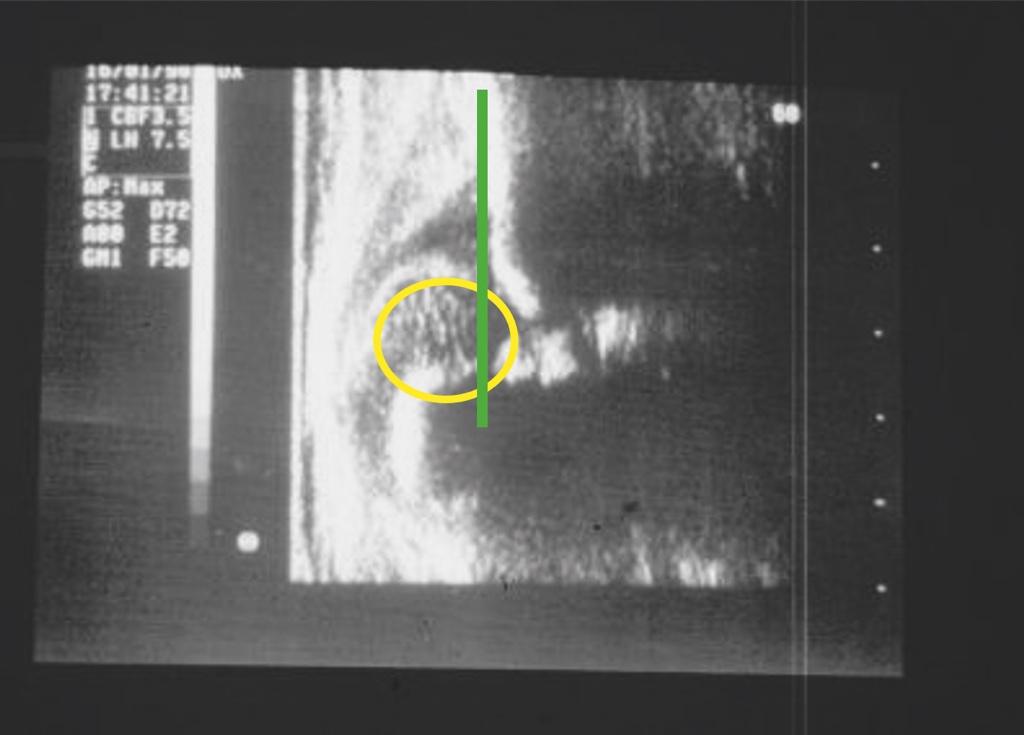
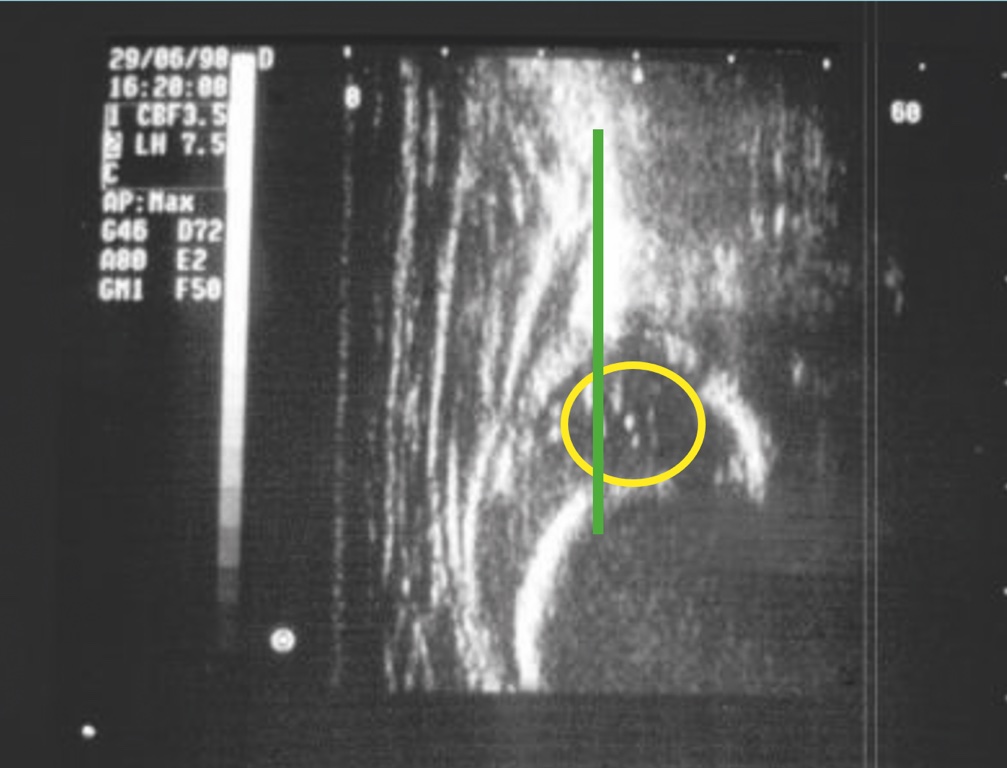
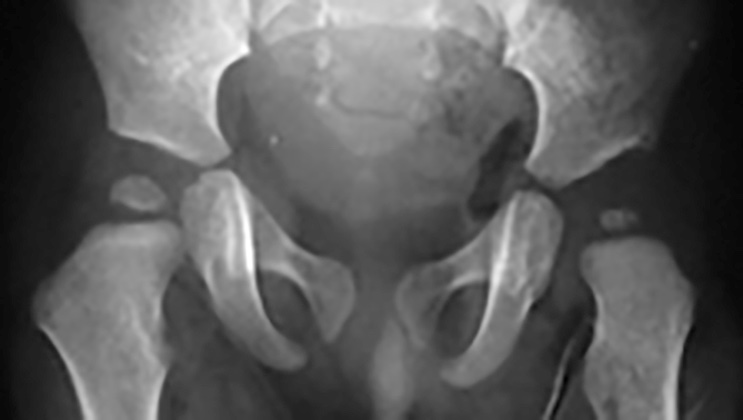
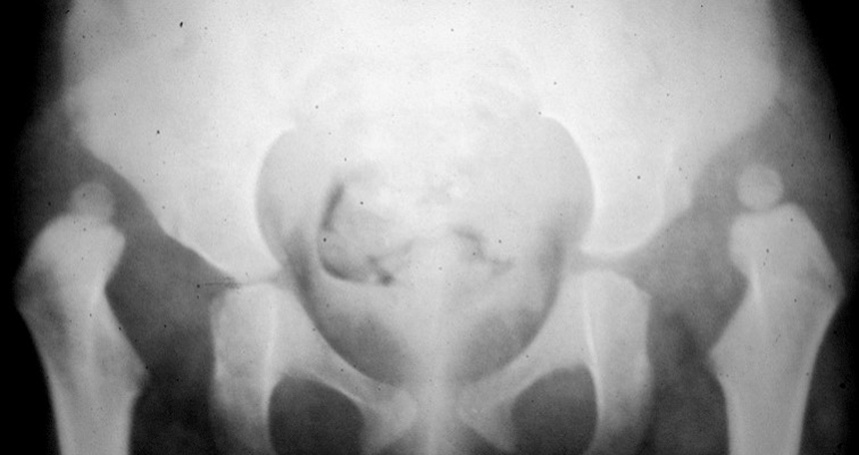
Oltre ai test clinici descritti che permettono un precoce sospetto diagnostico della displasia, viene comunemente utilizzato l’esame ecografico che ormai rappresenta un test estremamente affidabile; tale test, sebbene non ancora obbligatorio, viene praticato come screening diagnostico dalla quasi totalità dei neonati intorno alla ottava settimana di vita. Lo screening ha lo scopo di evidenziare casi di displasia non sospettati con l’esame clinico alla nascita che può risultare negativo anche se correttamente praticato. Nei casi in cui è presente una familiarità della patologia o i test di Ortolani/Barlow risultino positivi alla nascita, l’esame ecografico deve essere praticato per confermare il sospetto diagnostico nei primi giorni di vita. La diagnostica precoce della displasia evolutiva dell’anca permette di trattare conservativamente la patologia nel corso dei primi mesi di vita o comunque prima dell’inizio della deambulazione scongiurando l’evoluzione della patologia (Figg. 2-4).
L’esame ecografico è stato introdotto negli anni 80 da Graf che ha proposto una classificazione in quattro tipi per valutare condizioni di immaturità dell’anca (Tipo II) e condizioni più gravi come la sublussazione (Tipo III) e la lussazione franca (Tipo IV) 5. Il metodo è basato sulla valutazione dell’entità di due angoli: l’angolo α formato dalla linea di base che è rappresentata dalla continuazione verso il basso del profilo laterale dell’ala iliaca e la linea del tetto osseo mentre l’angolo β è formato sempre dalla linea di base e la linea del tetto cartilagineo. La radiografia dell’anca può essere attualmente utilizzata con lo scopo di confermare la diagnosi dopo i 4-6 mesi di vita. Nei casi di displasia è presente la caratteristica triade di Putti caratterizzata dalla sfuggenza del tetto acetabolare, dal ritardo di comparsa o dall’ipoplasia del nucleo di ossificazione della testa femorale che rappresentano segni di ritardo dell’ossificazione acetabolare e dall’allontanamento/risalita dell’epifisi prossimale del femore che viene valutata attraverso interruzione dell’ogiva o arco di Shenton. Tale ogiva è formata dal margine mediale della metafisi femorale che, in condizioni di normalità, si continua con il margine inferiore della branca ileo-pubica (Fig. 5).
TRATTAMENTO
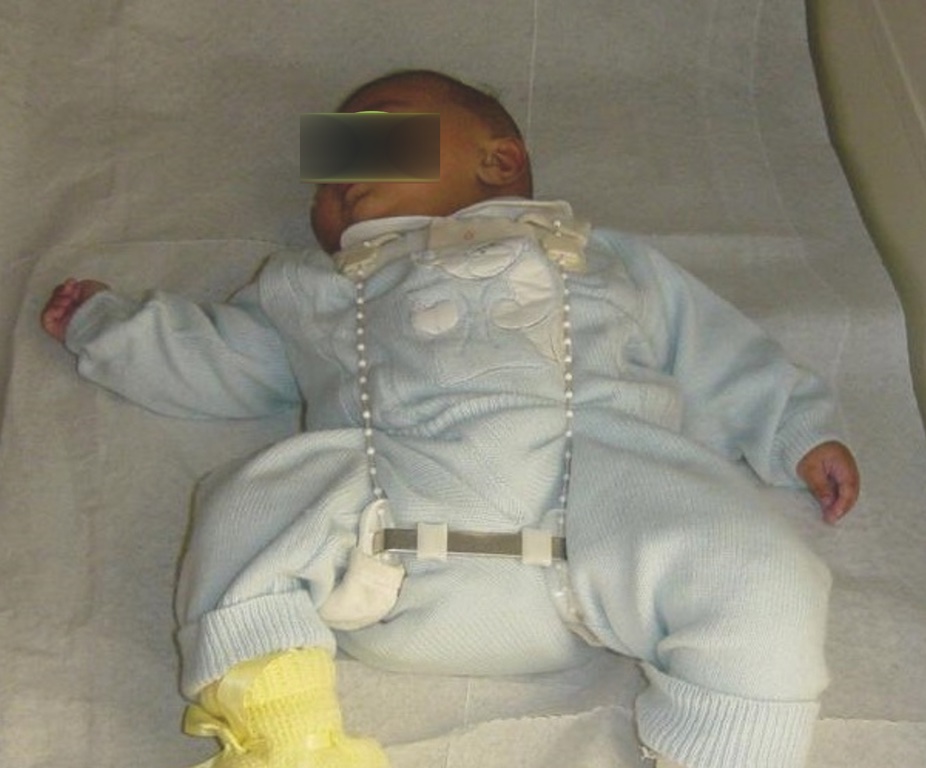
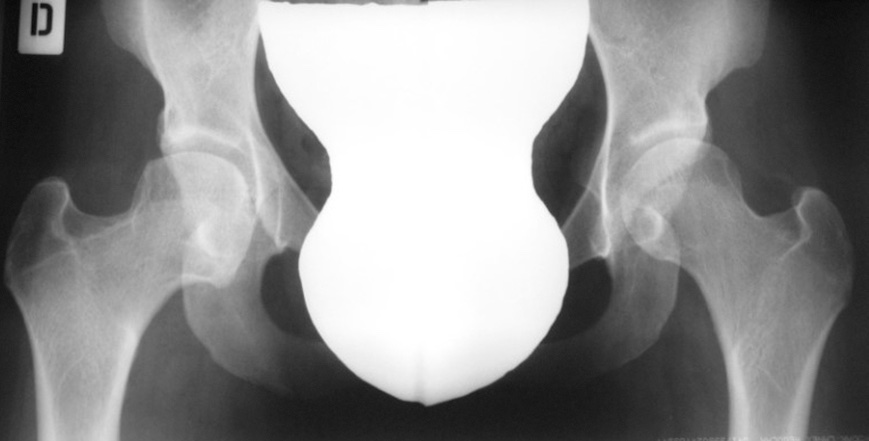
Il trattamento ha lo scopo di ottenere una riduzione concentrica e stabile della testa femorale all’interno dell’acetabolo anche per stimolare la normale crescita di tale struttura 6. Pertanto, un intervento precoce di tipo conservativo è di fondamentale importanza per ottenere la guarigione della displasia evitandone la progressione 7. Il trattamento conservativo prevede l’utilizzo di un tutore, statico o dinamico, che mantiene le anche flesse oltre 90° e abdotte di circa 50°-60°. Mentre l’iperflessione delle anche non rappresenta un problema, l’eccessiva abduzione, al contrario, è assolutamente da evitare per il rischio di necrosi avascolare che rappresenta la complicazione più temibile di questa patologia. Il tutore statico più comunemente adottato è quello di Milgram (Fig. 6) mentre fra i tutori dinamici vengono spesso utilizzati quello di Pavlik e quello di Tubingen che pur mantenendo la testa del femore centrata nella cavità acetabolare, permettono una relativa motilità dell’articolazione e pertanto vengono spesso preferiti anche dai familiari (Fig. 3).
Il tutore deve essere mantenuto sia nelle ore diurne che notturne per alcuni mesi fino alla guarigione della malattia che è rappresentata dal completo ripristino dell’ossificazione dell’acetabolo e dei rapporti articolari. L’avvenuta guarigione viene generalmente valutata con un esame ecografico, riservando l’indagine radiografica ai casi dubbi. La rimozione del tutore deve essere sempre graduale e pertanto, in una prima fase viene rimosso soltanto nelle ore diurne, continuando a mantenerlo di notte per un periodo di tempo ulteriore di uno/due mesi.
Nei casi in cui il trattamento col tutore fallisce, oppure quando la diagnosi viene posta in fase di sublussazione o di lussazione franca e comunque in tutti i casi in cui mediante il tutore non è possibile ottenere una riduzione concentrica e stabile della testa del femore nell’acetabolo, è necessario eseguire la riduzione in anestesia generale. Pertanto, si preferisce eseguirla nel blocco operatorio e, dopo aver centrato la testa del femore nell’acetabolo, occorre applicare un apparecchio gessato pelvi-bimalleolare, nella la stessa posizione descritta per il tutore, quindi con le anche flesse oltre i 90° e abdotte circa 50°-60° (cosiddetta prima posizione di Paci-Lorenz). Il controllo della riduzione può essere effettuato mediante l’amplificatore di brillanza e in casi particolari può essere indicato un esame artrografico che ovviamente verrebbe effettuato sempre durante il periodo di sedazione nel blocco operatorio. Successivamente all’applicazione dell’apparecchio gessato di contenzione, un eventuale controllo della riduzione ottenuta, necessario soltanto nei casi dubbi, può essere effettuato in gesso mediante un esame TC o, per evitare le radiazioni ionizzanti, mediante una risonanza magnetica.
Nei casi in cui non è possibile ottenere una riduzione incruenta in anestesia generale o nei casi di lussazioni alte nei pazienti più grandi di età, è necessario procedere mediante un approccio chirurgico che permette la rimozione degli ostacoli alla riduzione e il ripristino della congruenza articolare dell’anca.
L’utilizzo della trazione preliminare da eseguire prima della riduzione rimane attualmente un argomento di discussione, sebbene recenti studi effettuati sulla reale efficacia della trazione abbiano dimostrato un minor rischio di necrosi avascolare che rappresenta la complicazione più temibile del trattamento di questa patologia 8.
Gli ostacoli alla riduzione sono generalmente rappresentati dalle retrazioni muscolo-tendinee degli adduttori e dello psoas iliaco, i cui tendini vengono sezionati, dal restringimento della capsula articolare che viene incisa, dall’ipertrofia del legamento rotondo e del pulvinar e, in alcuni casi, del legamento trasverso che vengono rimossi. La riduzione cruenta può essere eseguita utilizzando una via di accesso mediale o antero-laterale con i medesimi risultati nei pazienti fino a tre anni di età (Figg. 7-8) 9.
Dopo l’intervento, per mantenere la riduzione ottenuta, si procede all’applicazione di un apparecchio gessato pelvi-bimalleolare in prima posizione, come descritto precedentemente. Tale apparecchio viene mantenuto per tre mesi e successivamente viene sostituito con un tutore statico per ulteriori tre mesi. La dismissione del tutore deve essere sempre progressiva.
Nei casi di lussazioni inveterate, si preferisce l’accesso antero-laterale e potrebbero essere necessarie eventuali osteotomie del bacino e/o dell’estremo prossimale del femore. Tali osteotomie tuttavia, vengono anche utilizzate quando con la riduzione cruenta non si ottiene una soddisfacente copertura della testa del femore.
Le osteotomie acetabolari hanno lo scopo di aumentare la copertura della testa del femore agendo sull’acetabolo. Queste osteotomie vengono generalmente suddivise in 2 gruppi: osteotomie di riorientamento (osteotomie di Salter, Dega, Pemberton, triplice osteotomia, osteotomia periacetabolare bernese) 10, e osteotomie di salvataggio che hanno lo scopo di stabilizzare l’anca, aumentando la copertura della testa femorale con una maggiore superficie di contatto (acetabuloplastica di Shelf, osteotomia di Chiari). Queste ultime osteotomie non preservano la cartilagine articolare nella speranza che si sviluppi una metaplasia cartilaginea che sostituisca la cartilagine articolare originaria. Le osteotomie femorali hanno lo scopo principale di correggere la coxa valga antiversa, riorientando la testa del femore attraverso una derotazione e una varizzazione dell’estremo prossimale dell’osso; tuttavia, nei casi più gravi, per ottenere la riduzione può essere necessario associare un accorciamento del segmento scheletrico.
CAPITOLO 11Bibliografia.
Schwend RM, Shaw BA, Segal LS. Evaluation and treatment of developmental hip dysplasia in the newborn and infant. Pediatr Clin North Am. 2014 Dec;61(6):1095-1107. doi: 10.1016/j.pcl.2014.08.008.
Loder RT, Skopelja EN. The epidemiology and demographics of hip dysplasia. ISRN Orthop. 2011 Oct 10; 2011:238607. doi: 10.5402/2011/238607.
Manoukian D, Rehm A. Oligohydramnios: should it be considered a risk factor for developmental dysplasia of the hip? J Pediatr Orthop B. 2019 Sep;28(5):442-445. doi: 10.1097/BPB.0000000000000624.
Ponseti IV. Morphology of the acetabulum in congenital dislocation of the hip. Gross, histological and roentgenographic studies. J Bone Joint Surg Am. 1978 Jul;60(5):586-599.
Graf R. Fundamentals of sonographic diagnosis of infant hip dysplasia. J Pediatr Orthop. 1984 Nov;4(6):735-40. doi: 10.1097/01241398-198411000-00015 .
Vaquero-Picado A, González-Morán G, Garay EG,et al. Developmental dysplasia of the hip: update of management. EFORT Open Rev. 2019 Sep 17;4(9):548-556. doi: 10.1302/2058-5241.4.180019.
Mulpuri K, Song KM, Goldberg MJ, et al. Detection and Nonoperative Management of Pediatric Developmental Dysplasia of the Hip in Infants up to Six Months of Age. J Am Acad Orthop Surg. 2015 Mar;23(3):202-205. doi: 10.5435/JAAOS-D-15-00006.
Farsetti P, Efremov K, Caterini A, et al. The effectiveness of preliminary traction in the treatment of congenital dislocation of the hip. J Orthop Traumatol. 2021 Jun 27;22(1):26. doi: 10.1186/s10195-021-00586-8.
Farsetti P, Caterini R, Potenza V, et al. Developmental Dislocation of the Hip Successfully Treated by Preoperative Traction and Medial Open Reduction: A 22-year Mean Followup. Clin Orthop Relat Res. 2015 Aug;473(8):2658-2669. doi: 10.1007/s11999-015-4264-3.
Ganz R, Leunig M. Bernese periacetabular osteotomy (PAO): from its local inception to its worldwide adoption. J Orthop Traumatol. 2023 Nov 2;24(1):55. doi: 10.1186/s10195-023-00734-2.