Le fratture periprotesiche dell’anca
Clinica Ortopedica e Traumatologica, Università degli studi di Cagliari, Cagliari
INTRODUZIONE
Le fratture periprotesiche si realizzano in segmenti scheletrici (bacino, femore, omero, tibia) in cui è già presente un’artroprotesi. La loro incidenza è in costante aumento a causa dei seguenti fattori:
-
aumento del numero di protesi totali di anca e di ginocchio (PTA, PTG) impiantate/anno;
-
aumento dell’aspettativa di vita;
-
allargamento delle indicazioni alla sostituzione protesica grazie alla disponibilità di nuovi materiali protesici e al miglioramento delle tecniche chirurgiche che permettono l’impianto protesico sia in pazienti molto anziani che, al contrario, in pazienti giovani e attivi, maggiormente predisposti a traumi ad alta energia, con preservazione del bone-stock;
-
numero crescente di interventi di revisione che avvengono spesso su pazienti anziani con scarso bone-stock 1,2,3,4.
Secondo il Registro Svedese l’incidenza complessiva delle fratture periprotesiche di anca è in media del 4,1%, con maggiore frequenza nelle protesi non cementate e nelle revisioni5. Rappresentano, in ordine di frequenza, la quarta causa (5,9%) di revisione chirurgica (Tab. I) dopo l’allentamento asettico (74,9%), la lussazione (7,6%) e l’infezione primaria profonda (7,3%).
Possono essere classificate in base alla:
-
Sede: acetabolo o femore
-
Eziologia: traumi ad alta energia, traumi a bassa energia o fratture patologiche
-
Cronologia: intraoperatorie, post-operatorie recenti, post-operatorie tardive
DIAGNOSI
La diagnosi è guidata dalla storia clinica e l’esame obiettivo del paziente. Spesso viene riferito all’anamnesi un evento traumatico, spesso di lieve entità, accompagnato da sintomatologia dolorosa.
Il dolore è un segnale d’allarme molto importante che va sempre indagato in un paziente operato di protesi. Pertanto, è opportuno chiedere al paziente:
-
localizzazione del dolore (inguinale, di coscia, trocanterico, ileo-sacrale);
-
tempo d’insorgenza (precocemente dopo la protesizzazione primaria, dopo un intervallo senza dolore o dopo un evento traumatico);
-
presenza del dolore a riposo o durante la deambulazione o lo svolgimento di attività.
Le radiografie convenzionali (proiezioni antero-posteriore e laterale d’anca e del ginocchio, può essere utile eseguire anche una proiezione obliqua) sono le prime indagini da effettuare nel sospetto clinico di frattura periprotesica di femore. Esse consentono di evidenziare la migrazione delle componenti protesiche, rime di frattura e linee di radiolucenza all’interfaccia osso-cemento o osso-protesi. Il confronto dei vari esami radiografici eseguiti successivamente all’intervento consente di evidenziare l’eventuale mobilizzazione delle componenti protesiche.
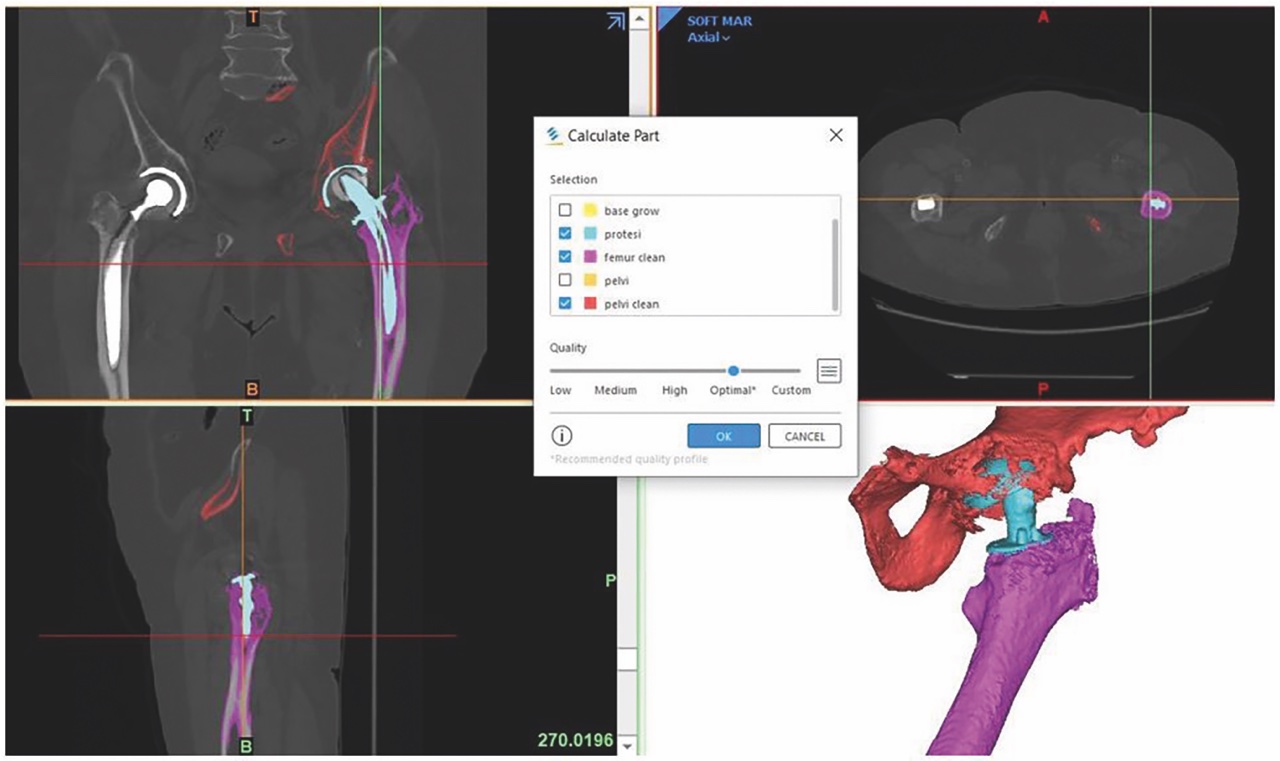
Talvolta nei casi dubbi risulta utile eseguire una tomografia computerizzata che permette una migliore visualizzazione delle linee di frattura e la loro estensione realizzando così una migliore pianificazione preoperatoria. A tal proposito, possono essere elaborate le immagini TAC utilizzando dei software specifici per la riproduzione di un modello 3D rappresentante la componente protesica e quella ossea interessata dalla frattura periprotesica. Quest’ultimo, ci permette valutare, più dettagliatamente, il rapporto che la frattura periprotesica intraprende con l’impianto protesico e quantificare il bone stock residuo, permettendoci un processo diagnostico-terapeutico maggiormente affidabile. Questa metodica viene utilizzata non solo per le fratture periprotesiche di femore ma anche per quelle di acetabolo, spesso associate a difetti ossei importanti che devono essere quantificati. Uno studio di Marongiu et al. 6, infatti, utilizza il 3d Modelling (Fig. 1) per migliorare la valutazione delle fratture periprotesiche di acetabolo e la morfologia di un eventuale difetto osseo.
Per completare il processo di pianificazione preoperatoria, è possibile stampare un modello 3D che ci permetta di anticipare le manovre di riduzione e valutare le dimensioni ed il posizionamento del mezzo di sintesi e/o di un eventuale impianto protesico di revisione. Queste metodiche, quindi, ci vengono in aiuto per confermare la stabilità o l’instabilità di uno stelo protesico e quantificare il bone stock residuo, guidandoci nel processo decisionale e nell’utilizzo del mezzo di sintesi e/o della componente protesica acetabolare o femorale più adatta per una determinata frattura periprotesica.
Nel sospetto di un’infezione è opportuno effettuare esami ematochimici di laboratorio (conta dei globuli bianchi, PCR, VES) per escludere una mobilizzazione settica. Tuttavia, i markers di flogosi possono risultare elevati anche solo in presenza di una frattura 7.
È consigliabile comunque eseguire durante l’intervento di revisione un prelievo di materiale tissutale o articolare in sede intra-operatoria per eseguire un esame microbiologico 8.
FRATTURE PERIPROTESICHE DI ACETABOLO
Le fratture periprotesiche di acetabolo presentano una bassa incidenza: nella casistica della Mayo Clinic sono state riscontrate fratture periprotesiche acetabolari nel 0,07% dei casi su più di 23.000 impianti 9.
Possono avvenire intraoperatoriamente a causa di un’eccessiva forza durante l’inserimento della coppa protesica a press-fit (fratture intraoperatorie), soprattutto se l’acetabolo non è stato adeguatamente fresato 10, sia da traumi diretti o indiretti all’anca (fratture postoperatorie).
In questo ultimo decennio stiamo assistendo a un incremento delle fratture periprotesiche di cotile a causa dell’aumento degli interventi di protesizzazione primaria di anca, della chirurgia di revisione e del sempre più frequente utilizzo di coppe non cementate. Forze eccessive esercitate sull’acetabolo al momento dell’inserimento della componente, l’utilizzo di coppe sovradimensionate, i rivestimenti ad alta interferenza, la fresatura aggressiva della cavità acetabolare, sono tutti fattori che espongono a questa complicanza durante l’intervento chirurgico e nell’immediato post-operatorio.
Inoltre spesso si associano fattori di rischio legati al paziente quali osteopenia/osteoporosi, scarso bone stock, malattie reumatiche. Questo trova in parte giustificazione nel fatto che l’allungamento della vita media ha portato a estendere l’indicazione all’intervento di PTA/revisione a una popolazione più anziana e con maggiori comorbidità, rispetto al passato. Si tratta di fratture dalla gestione complessa in quanto a oggi non esistono linee guida precise per il loro trattamento.
Le fratture periprotesiche intraoperatorie sono più frequenti nella chirurgia di revisione e sono da attribuire alla scarsa qualità dell’osso residuo e alle difficoltà legate alla rimozione di una precedente componente non completamente mobilizzata. Nel primo impianto la moderna tendenza è di utilizzare coppe sovradimensionate a press-fit, che consentono ottima stabilità immediata, ma sottopongono l’acetabolo a forze potenzialmente “fratturative”. Si tratta per lo più di piccole fratture difficili da identificare intraoperatoriamente e che, pur non compromettendo la stabilità iniziale dell’impianto, possono essere causa, se misconosciute, di fallimento della componente in futuro 11, 12. Sharkey et al. hanno pubblicato una serie di 13 casi di fratture acetabolari su primo impianto, di cui solo 9 riconosciute intraoperatoriamente 13. Hasegawa et al. in uno studio con TC post-operatoria su 486 protesi di primo impianto hanno riscontrato 41 fratture occulte dell’acetabolo (8,4%) riconducibili all’atto chirurgico 12.
Le fratture periprotesiche post-operatorie si dividono in acute traumatiche e croniche da compromissione dell’integrità strutturale dell’acetabolo per effetto dell’osteolisi e del fenomeno della dissociazione pelvica, problematica sempre più frequente nella chirurgia di revisione. Non è necessariamente immediata la distinzione tra frattura acuta e cronica, in quanto l’insorgenza di dolore in seguito a un evento acuto non esclude la possibilità che essa sia stata causata dalla mobilizzazione della coppa come conseguenza di un processo di osteolisi progressiva (malattia da detriti, etc). In queste fratture lo studio TC si rende indispensabile per definire il pattern di frattura e la stabilità residua dell’impianto.
Classificazione
Le fratture acetabolari possono essere classificate secondo vari criteri.
Un lavoro di Callaghan e collaboratori 14, ha formulato una classificazione in base alla localizzazione della frattura acetabolare: muro anteriore, trasversale, labbro inferiore e muro posteriore.
La classificazione sviluppata da Peterson e collaboratori alla Mayo Clinic 9 invece distingue:
Tipo 1: Componente acetabolare stabile.
Tipo 2: Componente acetabolare mobilizzata.
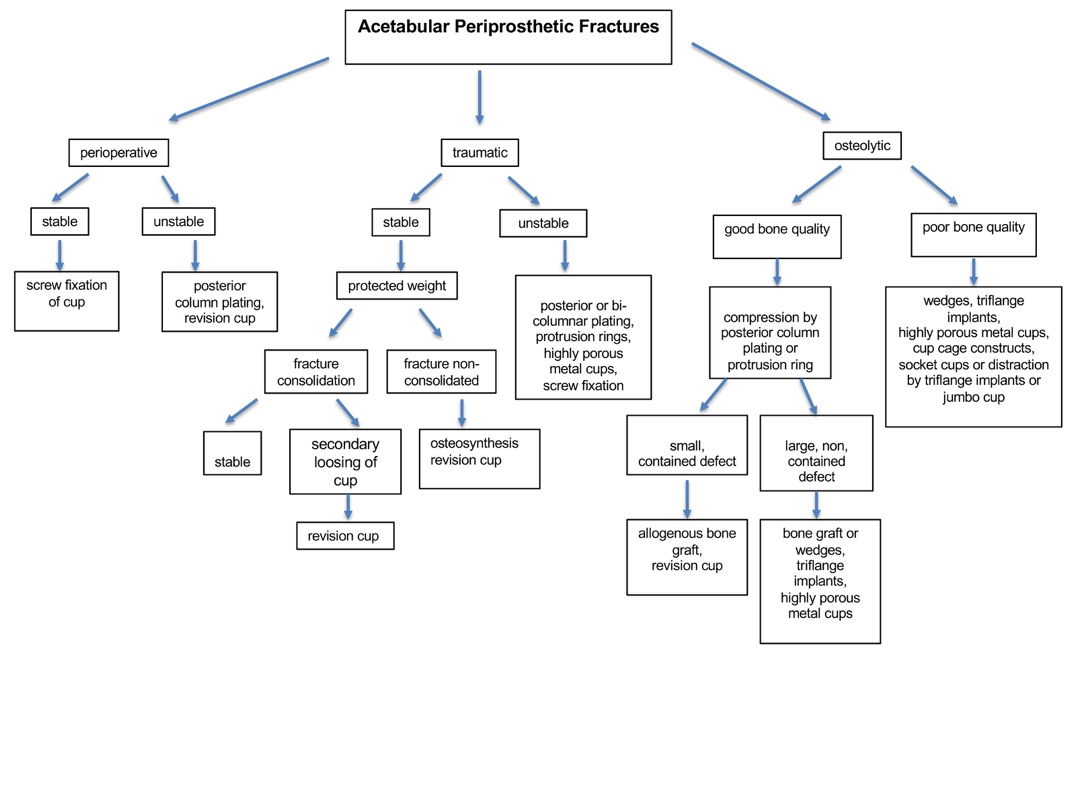
Dopo Peterson e Lewallen 9 che nel 1996 hanno proposto un sistema classificativo semplice basato sulla stabilità radiologica e clinica della coppa, e dopo Paprosky 15 che nel 2003 ha presentato un sistema classificativo completo di tutte le possibili varianti, tenendo conto del fattore eziologico e della presentazione clinica, Simon et al. 16 nel 2015 hanno elaborato un interessante algoritmo che si pone l’obiettivo di guidare il processo decisionale partendo dall’eziologia della frattura (perioperatoria, conseguente a trauma, conseguente a osteolisi) e valutandone stabilità ed opzioni terapeutiche (Fig. 2).
Nel 2018, Pascarella et al. 17 hanno proposto, invece, una classificazione che mette in correlazione la stabilità dell’impianto con il tempo della frattura (intraoperatorio o post-operatorio/traumatico) (Fig. 3).
Trattamento
Il Trattamento delle fratture periprotesiche di acetabolo deve essere scelto in base alle caratteristiche della frattura e del paziente. Elemento fondamentale è il ripristino della continuità delle due colonne per dare supporto alla componente acetabolare e prevenire il movimento all’interfaccia osso-protesi 15, 16, 18. La decisione tra approccio conservativo e chirurgico viene definita in base all’evidenza clinica e strumentale di instabilità della coppa e alla scomposizione della frattura.
L’obiettivo principale del trattamento chirurgico è il ripristino della stabilità ossea e in particolare della colonna posteriore, condizione essenziale per una corretta consolidazione ossea. Laflamme et al. in uno studio su 32 pazienti con frattura periprotesica iatrogena hanno osservato la guarigione in tutte quelle che coinvolgevano la colonna anteriore e un 67% di fallimento dell’impianto in quelle della colonna posteriore 18. Conclude che per queste ultime non è sufficiente la fissazione della coppa con viti, ma che esse necessitano di stabilizzazione dell’acetabolo con placca posteriore. Altri obiettivi sono il ripristino del centro di rotazione e il riempimento con innesti del gap osseo onde favorire l’osteointegrazione della componente.
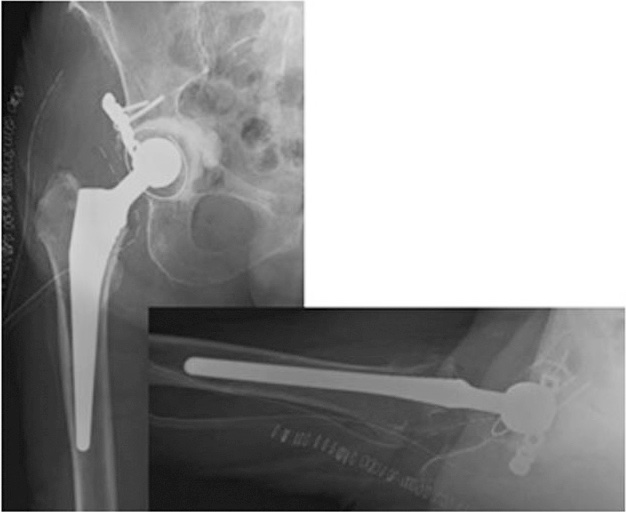
Le fratture intraoperatorie spesso sono stabili. Se la frattura è identificata al momento dell’atto chirurgico è opportuno ancorare il cotile con viti; se identificata nel post-operatorio può essere trattata conservativamente con un carico protetto. In caso di instabilità si rende necessaria la fissazione della colonna posteriore con placca o l’utilizzo di coppe da revisione (Fig. 4).
Se sono presenti difetti ossei, come spesso si verifica negli interventi di revisione, è da considerare l’utilizzo di innesti e di cages da ricostruzione. I medesimi concetti possono essere applicati anche alle fratture acute traumatiche. Differenti invece sono le problematiche legate agli interventi di revisione per fallimento del precedente impianto in cui la frattura/mobilizzazione sia avvenuta a causa di osteolisi pericotiloidea o per dissociazione pelvica. In questi casi il trattamento va definito sull’entità del difetto osseo e deve prevedere l’utilizzo di innesti e coppe da revisione con rivestimento a elevata porosità, cages da ricostruzione, fino all’utilizzo di componenti Custom Made nei casi di perdita di sostanza ossea massiva oltre il 50% 15, 16, 19, 20.
Uno studio di Hickerson et al del 2019 21 conferma come nelle fratture periprotesiche con coinvolgimento colonnale, a maggior ragione se coinvolta la colonna posteriore, sia di fondamentale importanza, per un buon outcome, il ripristino della stabilità acetabolare con placca e viti.
In uno studio del 2020 di Mehool Acharaya et al. 22, vengono trattati 12 pazienti affetti da fratture periprotesiche di acetabolo, riportando risultati da eccellenti a ottimi nell’80% dei casi. Esso conclude affermando che il trattamento di tali fratture, deve basarsi su una adeguata valutazione e planning pre-operatorio. Nel caso sia presente un bone stock valido, la rimozione della componente acetabolare, fissazione della frattura con placca e viti e successivo impianto di un cotile da revisione, è un’opzione valida. Nei casi con un bone stock insufficiente, invece, una tecnica di ricostruzione acetabolare più complessa con l’utilizzo di cages da ricostruzione e augments è altresì indispensabile.
FRATTURE PRIPROTESICHE DI FEMORE
Le fratture periprotesiche di femore risultano in progressivo aumento per l’aumento del numero di artroprotesi impiantate, per l’aumento della vita media della popolazione e per la maggiore sopravvivenza delle artroprotesi.
Diversi e più specifici fattori di rischio possono essere identificati a seconda che ci si considerino le fratture intraoperatorie o le fratture post-operatorie precoci e tardive.
Nelle fratture intraoperatorie, la cui incidenza varia fra lo 0,3% e il 18% nella protesizzazione primaria arrivando fino a percentuali tra il 3,6% e il 20,9% in caso di revisione 23, vi sono dei fattori di rischio determinanti tra cui: sesso femminile, cattiva qualità dell’osso (osteoporosi, osteolisi), precedenti interventi, deformità ossee, sottodimensionamento della raspa (> 2 mm) rispetto alla protesi definitiva, morfologia della protesi non idonea all’anatomia del femore.
Nelle fratture post-operatorie precoci (entro i primi 6 mesi dall’intervento) i fattori di rischio sono rappresentati da: rimozione di mezzi di sintesi, protesi non cementate con crack femorali misconosciuti, stelo non sufficientemente lungo nelle revisioni.
Nelle fratture post-operatorie tardive le percentuali d’incidenza vanno dallo 0,26% al 1,19% 24. Esiste in genere un rischio postoperatorio per diversi mesi, soprattutto per gli impianti non cementati rispetto agli impianti cementati, per i quali il mancato alesaggio del canale riduce tale complicanza. In genere l’eziologia è data da traumatismi minori nel 84% dei casi, da traumatismi maggiori nel 8%, nei restanti casi è ricollegabile a cause differenti.
Le fratture patologiche si realizzano in seguito all’osteolisi conseguente alla localizzazione di una metastasi a livello del femore. Sono molto rare ma, considerata la fascia di età (50-70 aa) dei pazienti sottoposti a sostituzione protesica, risulta possibile una localizzazione metastatica a livello del femore. In questi casi risulta pertanto utile eseguire una scintigrafia total body per evidenziare eventuali altre localizzazione metastatiche e un esame istologico al momento dell’intervento di revisione per identificare o confermare l’istotipo del tumore primitivo.
Classificazione
Fratture periprotesiche di femore dopo protesi d’anca
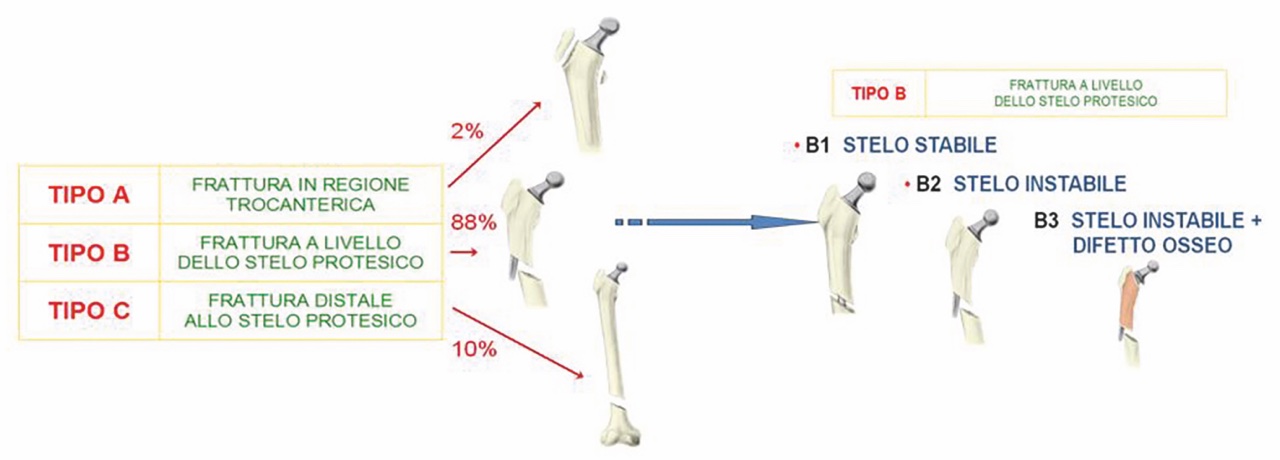
Tra le diverse classificazioni topografiche delle fratture periprotesiche, quella attualmente più utilizzata è quella di Duncan e Masri (1995) o di Vancouver 25 che analizza oltre la sede di frattura anche la stabilità dello stelo (Fig. 5).
Secondo tale classificazione si distinguono, in base alla sede della frattura, fratture di:
-
Tipo A: regione trocanterica
-
Tipo B: attorno o subito al di sotto dello stelo
-
Tipo C: molto al di sotto dello stelo
Le fratture di tipo A, includono le fratture della regione trocanterica ed è suddiviso in A-G e A-L a seconda che siano coinvolti il grande trocantere o il piccolo trocantere.
Le fratture di tipo B, comprende le fratture avvenute intorno allo stelo o subito al di sotto di esso e si suddivide ancora in tipo B1, quando lo stelo è stabile, tipo B2 quando è allentato, tipo B3 quando è allentato e vi è perdita di sostanza ossea.
Infine abbiamo le fratture di tipo C, che comprendono le fratture al di sotto dello stelo. In questo terzo caso in genere si ha un impianto ancora stabile e quindi possono essere trattate con una osteosintesi.
La maggior parte dei sistemi classificativi esistenti è basato sul lavoro di Ducan e Masri inerente le fratture periprotesiche di femore.
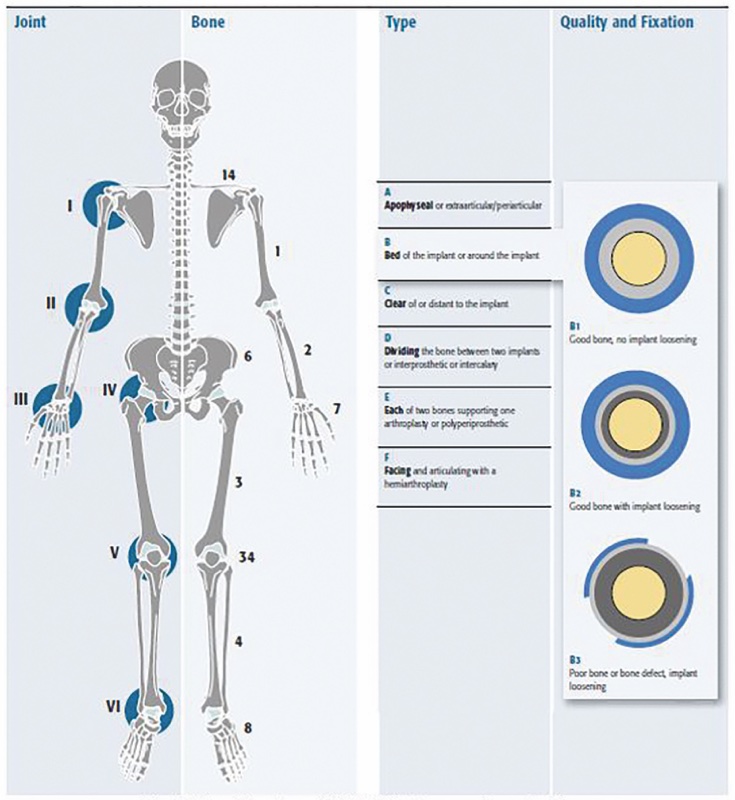
Il sistema AO ha inglobato questi principi nel sistema UCS (unified Classificatrion system) 26 che può essere esteso e applicato alle fratture periprotesiche di ogni distretto (Fig. 6).
La classificazione UCS presenta un sistema alfanumerico che descrive, settore per settore, in ordine di gravità crescente le lesioni analizzate. Viene distinta sia l’articolazione (espressa in numeri romani) che l’osso coinvolto (numeri progressivi come nel sistema AO), mentre i diversi pattern di frattura vengono espressi con le lettere seguita da designazioni numeriche per meglio definire le caratteristiche della frattura e facilitare la descrizione e la raccolta di informazioni.
Trattamento chirurgico
Il trattamento delle fratture periprotesiche di femore è complesso ed è, nella maggioranza dei casi, chirurgico. Il trattamento conservativo è riservato a pazienti giudicati inoperabili e consiste nel riposo a letto, immobilizzazione con tutore e divieto di carico.
La scelta del trattamento si basa sul tipo di frattura, sulla stabilità dell’impianto protesico, sulla qualità del bone-stock e sull’esperienza del chirurgo ortopedico.
La frattura periprotesica di femore è un evento comunque a elevato rischio di mortalità; il tasso di mortalità a un anno è nettamente maggiore rispetto a una protesizzazione in elezione senza complicanze (12% contro 2,9%) 27, 28, 29.
Il trattamento chirurgico rappresenta la metodica di trattamento d’elezione nelle fratture che comportano una mobilizzazione delle componenti e risulta differente in base al tipo di frattura.
Le metodiche di trattamento principalmente utilizzate prevedono l’osteosintesi con cerchiaggi e placche e la revisione con steli lunghi 1.
Linee guida di trattamento
La scelta del trattamento si basa principalmente sul tipo di frattura e sulla stabilità dell’impianto protesico.
Nelle fratture periprotesiche d’anca del tipo A che interessano la regione trocanterica sono tipicamente dovute a una locale presenza di marcata osteoporosi e/o di aree osteolitiche che favorisce la comparsa di fratture da avulsione 30.
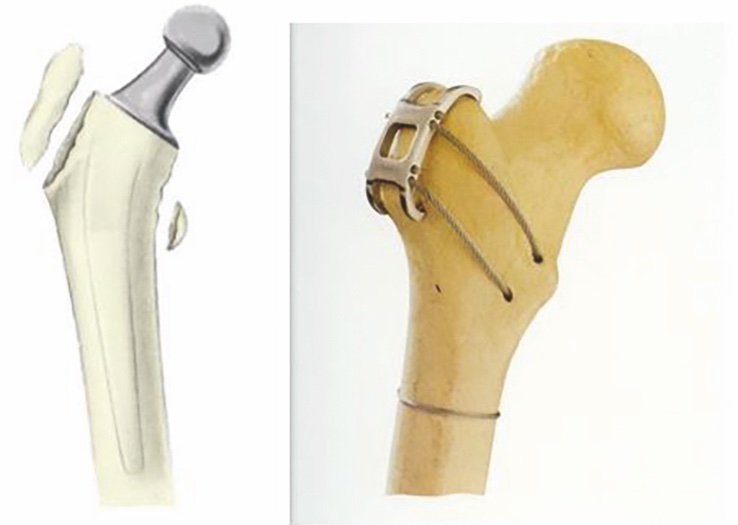
Nelle fratture AG riguardanti il grande trocantere è necessario valutare le dimensioni del frammento osseo distaccato e l’impotenza funzionale che ne consegue. Nei pazienti con notevole insufficienza dei muscoli pelvi-trocanterici, instabilità e in presenza di un grosso frammento diastasato è possibile eseguire un’osteosintesi del trocantere con placche o gabbie metalliche dedicate (Fig. 7).
La ridotta consistenza ossea può comportare una maggior difficoltà nel realizzare una stabile osteosintesi. Alla sintesi ossea deve far seguito una posizione di riposo in abduzione dell’anca e un carico parziale per 40 giorni.
Similarmente alla frattura del grande trocantere anche le fratture di tipo AL che interessano il piccolo trocantere possono avvenire per avulsione a seguito della presenza di regioni osteoporotiche e/o osteolitiche di minor resistenza. Molto spesso tali fratture possono avvenire intraoperatoriamente al momento dell’impianto di steli non cementati nel tentativo di ricercare il miglior press-fit. Se l’estensione della frattura è limitata è possibile eseguire dei cerchiaggi al fine di ripristinare la continuità del calcar e quindi ritrovare la stabilità prossimale dell’impianto, nel caso in cui la rima di frattura si estenda alla diafisi è necessario effettuare una revisione chirurgica mediante l’utilizzo di steli lunghi a presa diafisaria.
Le fratture femorali di tipo B si distinguono in tre tipi a seconda che si tratti di fratture con stelo stabile, instabile e instabile con perdita di bone-stock.
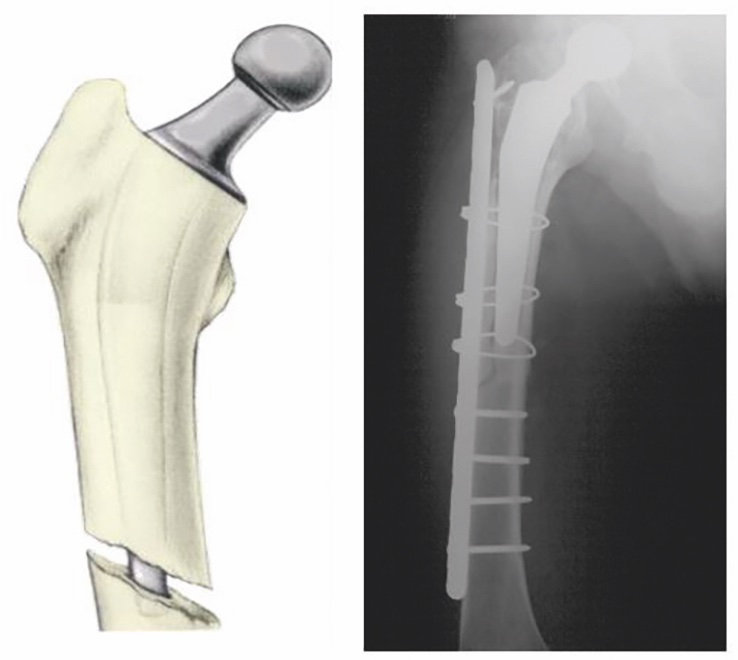
Nelle fratture tipo B1 con stelo stabile il trattamento consiste esclusivamente nell’osteosintesi (Fig. 8).
Risulta importante nel trattamento di queste fratture il riconoscimento di una mobilizzazione dello stelo. Infatti da un’instabilità misconosciuta dello stelo può derivare un secondario fallimento dell’osteosintesi realizzata 31. Una sintesi stabile e valida può essere ottenuta con l’applicazione di placche speciali che consentono una stabilizzazione con cerchiaggi solidali alla placca o viti monocorticali a livello dello stelo protesico e con viti bicorticali al di sotto 32.
Un particolare tipo di placca è rappresentato dal LCP system (looking compression plate) in cui delle viti speciali (autoperforanti e autofilettanti) con testa filettata trovano alloggio e bloccaggio nei fori ovali di queste speciali placche. Con tale sistema la stabilità della frattura non avviene più per un contatto diretto placca-osso, ma avviene per mezzo di un sistema a stabilità angolare, vite bloccata a placca e osso, che costituisce un “fissatore interno” rigido.
Il trattamento post-operatorio dei pazienti trattati con placche prevede un inizio precoce della mobilizzazione attiva e passiva dell’anca, la concessione del carico parziale dopo 1 mese e il carico completo dopo l’avvenuta consolidazione della frattura che si realizza dopo 3 mesi 33.
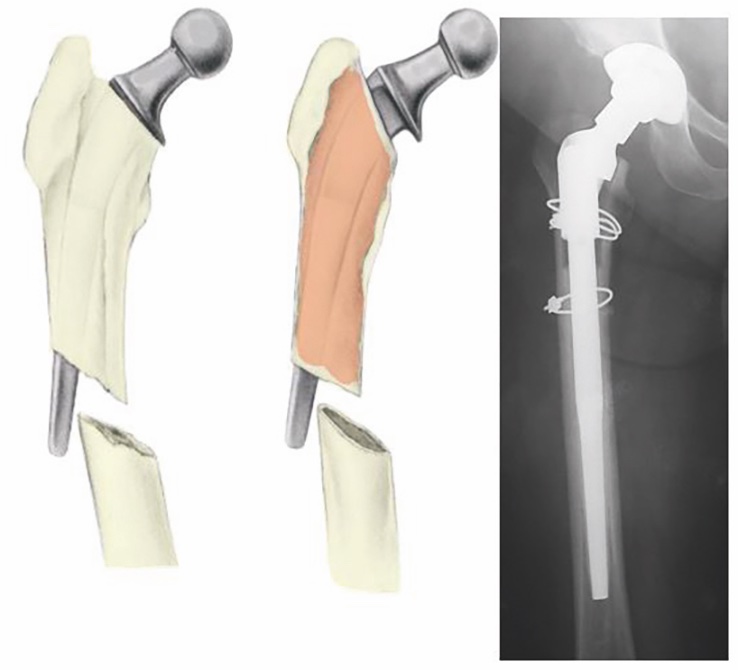
Nelle fratture tipo B2 con stelo instabile e B3 con stelo instabile e perdita di sostanza ossea il trattamento consiste nella rimozione della componente femorale e nell’impianto di uno stelo da revisione (Fig. 9).
Attualmente è preferibile utilizzare steli lunghi non cementati modulari in quanto consentono di realizzare una sintesi endomidollare che favorisce la consolidazione della frattura e di ripristinare la biomeccanica articolare tramite la modularità della porzione prossimale. Nei casi in cui la frattura si realizza sotto l’istmo femorale è possibile utilizzare steli lunghi non cementati che prevedono una stabilizzazione con viti trasversali distali.
Neumann et al. 34 in una casistica di 55 pz, 35 con frattura B2 e 20 con frattura B3, tutti trattati con stelo modulare senza bloccaggio distale e innesti ossei, hanno riportato una consolidazione completa in tutti i casi tra i 3 e 6 mesi postoperatori e solo due casi di lussazione entrambi ridotti e senza instabilità residua.
In un recente lavoro, Mertl et al. 35 hanno analizzato retrospettivamente una casistica multicentrica comprendente 725 revisioni con steli bloccati distalmente di cui 150 a seguito di frattura periprotesica. In tale gruppo è stata ottenuta la completa consolidazione delle fratture nel 95% dei casi. Gli autori considerano il bloccaggio distale dello stelo femorale un fattore determinante per il tempo di consolidazione nonché per il precoce ritorno al carico e l’assenza di affondamenti apprezzabili dello stelo.
Nel gruppo tipo B3 la perdita del tessuto osseo prossimale pone talvolta dei problemi per la fissazione dello stelo. Nei pazienti più giovani per riempire i difetti ossei è possibile utilizzare innesti ossei sotto forma di osso truciolato o di stecche ossee e, nei casi più gravi, interi segmenti omologhi di femore prossimale 36.
L’impiego di stecche di osso di banca permette di ottenere una migliore stabilità meccanica, di ottenere un ripristino del bone stock e di favorire il processo di consolidazione della frattura 3, 4, 37. Il trattamento mediante stecche corticali richiede la disponibilità di una banca dell’osso e un’ampia dissezione dei tessuti molli per poter posizionare e stabilizzare la stecca corticale. Chandler et al. 38 hanno analizzato una casistica di 19 pazienti trattati con stecca corticale fissata mediante cerchiaggi riportando in 16 casi un eccellente risultato con consolidazione a 4,5 mesi. Emerson et al. 39 riportano una percentuale di consolidazione pari al 96,6% a un tempo medio di 8,4 mesi.
Nei pazienti anziani è possibile utilizzare steli con sostituzione del calcar o, in casi con estesa osteolisi prossimale, megaprotesi con sostituzione del femore prossimale 40. Klein et al. 41 riportano una casistica di 21 pazienti con frattura tipo B3 secondo Vancouver trattati con protesi da resezione. I risultati sono stati eccellenti o buoni in 11 casi, sufficienti in 9 e solo in un caso il risultato è stato scarso con impossibilità alla deambulazione. Springer et al. 42 hanno effettuato una valutazione dei risultati a distanza di 15 fratture tipo B3 trattate con protesi da resezione composite. Al follow-up di un anno 6 paziente hanno necessitato di un reintervento per mobilizzazione a distanza della protesi e 1 paziente per un’infezione. Nelle fratture tipo C il trattamento chirurgico prevede l’impiego di placche rette o nei casi di estensione della rima di frattura in regione sovracondiloidea l’uso di placche condiliche che consentono una sintesi più stabile a livello dei condili femorali 33.
CONSIDERAZIONI CONCLUSIVE
Le fratture periprotesiche dell’anca (acetabolo e femore) possono essere considerate come fratture da “fragilità” perché si realizzano più frequentemente in pazienti con un’età media di 70 anni e con precedenti fratture metafisarie o vertebrali 43. Il meccanismo traumatico e quasi sempre a bassa energia e spesso le condizioni generali del paziente sono scadenti 23, 27. Risulta quindi importante identificare i fattori di rischio per ridurre l’incidenza di queste fratture che presentano un elevato tasso di complicanze. Il primo passo nella prevenzione è di eseguire dei controlli radiografici post-operatori periodici per evidenziare precocemente aree di osteolisi femorali in modo da intervenire tempestivamente prima che si realizzi la frattura.
Nella scelta del trattamento delle fratture periprotesiche acetabolari la stabilità della componente cotiloidea e la qualità dell’osso sono elementi che
Nella scelta del tipo di trattamento delle fratture periprotesiche acetabolare sono discriminanti la stabilità dell’impianto protesico e la qualità dell’osso. Se l’impianto risulta instabile risulta necessario eseguire un intervento di revisione che ha il fine di ripristinare la stabilità ossea con sintesi e/o con cotili da ricostruzione.
Nella scelta del tipo di trattamento chirurgico delle fratture periprotesiche femorali è discriminante la stabilità dell’impianto protesico.
Nelle fratture tipo B1 con stelo femorale stabile il trattamento consiste nell’osteosintesi con placche speciali che consentono la loro stabilizzazione a livello dello stelo protesico con viti a stabilità angolare o cerchiaggi e al di sotto dello stelo con viti bicorticali.
Nelle fratture tipo B2 con stelo instabile e B3 con perdita di sostanza ossea il trattamento consiste nella rimozione dell’impianto e nell’applicazione di uno stelo da revisione non cementato modulare che consente di realizzare una sintesi endomidollare e il ripristino della biomeccanica articolare. Nei pazienti anziani è possibile utilizzare megaprotesi con sostituzione del femore prossimale.
Oltre al trattamento chirurgico in questi pazienti risulta importante un supporto biologico al processo di consolidazione della frattura. I dati riportati dagli studi sperimentali su animali e da case report sugli uomini evidenziano come farmaci osteoanabolici (teriparatide) migliorano la microarchitetura ossea e accelerano la formazione del callo osseo. Questo effetto può contribuire a realizzare anche nei pazienti con fratture periprotesiche una precoce mobilizzazione articolare e una più veloce concessione del carico in modo da ridurre i tempi di allettamento e le complicanze a esso correlate.
CAPITOLO 64Bibliografia.
-
Marsland D, Mears SC. A review of periprosthetic femoral fractures associated with total hip arthroplasty. Geriatr Orthop Surg Rehabil. 2012 Sep;3(3):107-20. doi: 10.1177/2151458512462870.
-
Berry DJ. Periprosthetic fractures associated with osteolysis: a problem on the rise. J Arthroplasty. 2003 Apr;18(3 Suppl 1):107-11. doi: 10.1054/arth.2003.50109.
-
Lewallen DG, Berry DJ. Periprosthetic fracture of the femur after total hip arthroplasty. Treatment and results to date. J Bone Joint Surg Am 1997;79(12):1881-1890.
-
Lewallen DG, Berry DJ. Periprosthetic fracture of the femur after total hip arthroplasty: treatment and results to date. Instr Course Lect. 1998:47:243-9.
-
Berry DJ. Epidemiology: hip and knee. Orthop Clin North Am. 1999 Apr;30(2):183-90. doi: 10.1016/s0030-5898(05)70073-0.
-
Marongiu G, Prost R, Capone A. Use of 3D modelling and 3D printing for the diagnostic process, decision making and preoperative planning of periprosthetic acetabular fractures. BMJ Case Rep. 2020 Jan 9;13(1):e233117. doi: 10.1136/bcr-2019-233117.
-
Chevillotte CJ, Ali MH, Trousdale RT et al. Inflammatory laboratory markers in periprosthetic hip fractures. J Arthroplasty. 2009 Aug;24(5):722-7. doi: 10.1016/j.arth.2008.05.026. Epub 2008 Sep 11.
-
Pelosi E, Baiocco C, Pennone M, et al. 99mTc-HMPAO-Leukocyte Scintigraphy in Patients with Symptomatic Total Hip or Knee Arthroplasty: Improved Diagnostic Accuracy by Means of Semiquantitative Evaluation. J Nucl Med. 2004 Mar;45(3):438-44.
-
Peterson C, Lewallen D. Periprosthetic fracture of the acetabulum after total hip arthroplasty. J Bone Joint Surg Am. 1996 Aug;78(8):1206-13. doi: 10.2106/00004623-199608000-00011.
-
Kim YS, Callaghan JJ, Ahn PB, et al. Fracture of the acetabulum during insertion of an oversized hemispherical component. J Bone Joint Surg Am. 1995 Jan;77(1):111-7. doi: 10.2106/00004623-199501000-00013.
-
Potty AG, Corona J, Manning BT. Acute periprosthetic fractures of the acetabulum after total hip arthroplasty. Instr Course Lect. 2014; 63:199-07.
-
Hasegawa K, Kabata T, Kajino Y, et al. Periprosthetic occult fractures of the acetabulum occur frequently during primary THA. Clin Orthop Relat Res. 2017 Feb;475(2):484-494. doi: 10.1007/s11999-016-5138-z. Epub 2016 Oct 31.
-
Sharkey PF, Hozack WJ, Callaghan JJ, et al. Acetabular fracture associated with cementless acetabular component insertion: a report of 13 cases. J Arthroplasty. 1999 Jun;14(4):426-31. doi: 10.1016/s0883-5403(99)90097-9.
-
Callaghan JJ. Periprosthetic fractures of the acetabulum during and following total hip arthroplasty. Instr Course Lect. 1998:47:231-5.
-
Della Valle CJ, Momberger NG, Paprosky WG. Periprosthetic fractures of the acetabulum associated with a total hip arthroplasty. Instr Course Lect. 2003;52:281–90.
-
Simon P, Von Roth P, Perka C. Treatment algorithm of acetabular periprosthetic fractures. Int Orthop. 2015 Oct;39(10):1995-2003. doi: 10.1007/s00264-015-2968-3. Epub 2015 Aug 30.
-
Pascarella R, Sangiovanni P, Cerbasi S, Fantasia R, et al. Periprosthetic acetabular fractures: A New classification proposal. Injury. 2018 Nov:49 Suppl 3:S65-S73. doi: 10.1016/j.injury.2018.09.061.
-
Laflamme GY, Belzile EL, Fernandes JC, et al. Periprosthetic fractures of the acetabulum during cup insertion: posterior column stability in crucial. J Arthroplasty. 2015 Feb;30(2):265-9. doi: 10.1016/j.arth.2014.09.013. Epub 2014 Sep 28.
-
Abdel MP, Trousdale RT, Berry DJ. Pelvic discontinuity associated with total hip arthroplasty: evaluation and management. J Am Acad Orthop Surg. 2017 May;25(5):330-338. doi: 10.5435/JAAOS-D-15-00260.
-
Whaley AL, Berry DJ, Harmsen WS. Extra-large uncemented hemispherical acetabular components for revision total hip arthroplasty. J Bone Joint Surg Am. 2001 Sep;83(9):1352-7. doi: 10.2106/00004623-200109000-00010.
-
Hickerson LE, Zbeda RM, Gadinsky NE, et al. Outcomes of Surgical Treatment of Periprosthetic Acetabular Fractures. J Orthop Trauma. 2019 Feb:33 Suppl 2:S49-S54. doi: 10.1097/BOT.0000000000001400.
-
Acharya M, Elnahal WA. Strategies of management of traumatic periprosthetic acetabular fractures around a pre-existing total hip arthroplasty. J Clin Orthop Trauma. 2020 Nov-Dec;11(6):1053-1060. doi: 10.1016/j.jcot.2020.10.033. Epub 2020 Oct 17.
-
Lindahl H. Epidemiology of periprosthetic femur fracture around a total hip arthroplasty. Injury. 2007 Jun;38(6):651-4. doi: 10.1016/j.injury.2007.02.048. Epub 2007 May 2.
-
Savin L, Barhăroşie C, Botez P. Periprosthetic femoral fractures–evaluation of risk factors. Rev Med Chir Soc Med Nat Iasi. 2012 Jul-Sep;116(3):846-52.
-
Duncan CP, Masri BA. Fractures of the femur after hip replacement. Instr Course Lect. 1995:44:293-304.
-
Duncan CP, Haddad FS, The Unified Classification System (UCS): improving our understanding of periprosthetic fractures, Bone Joint J. 2014 Jun;96-B(6):713-6. doi: 10.1302/0301-620X.96B6.34040.
-
Lindahl H, Oden A, Garellick G, et al. The excess mortality due to periprosthetic femur fracture: a study from the Swedish national hip arthroplasty register. Bone. 2007 May;40(5):1294-8. doi: 10.1016/j.bone.2007.01.003. Epub 2007 Jan 18.
-
Bhattacharyya T, Chang D, Meigs JB, et al. Mortality after periprosthetic fracture of the femur. J Bone Joint Surg Am. 2007 Dec;89(12):2658-62. doi: 10.2106/JBJS.F.01538.
-
Streubel PN. Mortality after periprosthetic femur fractures. J Knee Surg. 2013 Feb;26(1):27-30. doi: 10.1055/s-0033-1333905.
-
Wang JW, Chen LK, Chen CE. Surgical treatment of fractures of the greater trochanter associated with osteolytic lesions. J Bone Joint Surg Am. 2005 Dec;87(12):2724-2728. doi: 10.2106/JBJS.D.02857.
-
Lindahl H, Malchau H, Herberts P, et al. Periprosthetic femoral fractures: classification and demographics of 1049 periprosthetic femoral fractures from the Swedish National Hip Arthroplasty Register. J Arthroplasty. 2005 Oct;20(7):857-65. doi: 10.1016/j.arth.2005.02.001.
-
Venu KM, Koka R, Garikipati R ,et al. Dall-Miles cable and plate fixation for the treatment of peri-prosthetic femoral fractures-analysis of results in 13 cases. Injury. 2001 Jun;32(5):395-400. doi: 10.1016/s0020-1383(01)00009-2.
-
Capone A, Gusso MI, Ennas F(ed). La chirurgia di revisione nelle artroprotesi d’anca. Torino: Minerva Medica, 2000.
-
Neumann D, Thaler C, Dorn U. Management of Vancouver B2 and B3 femoral periprosthetic fractures using a modular cementless stem without allografting. Int Orthop. 2012 May;36(5):1045-50. doi: 10.1007/s00264-011-1371-y. Epub 2011 Oct 9.
-
Mertl P, Philippot R, Rosset P, et al. Distal locking stem for revision femoral loosening and periprosthetic fractures. Int Orthop. 2011 Feb;35(2):275-82. doi: 10.1007/s00264-010-1182-6. Epub 2010 Dec 24.
-
Haddad FS, Duncan CP. Impaction allografting of the proximal femur: fact or fad? Orthopedics. 1999 Sep;22(9):855-8. doi: 10.3928/0147-7447-19990901-19.
-
Tsiridis E, Spence G, Gamie Z, et al: Grafting for periprosthetic femoral fractures: strut, impaction or femoral replacement. Injury. 2007 Jun;38(6):688-97. doi: 10.1016/j.injury.2007.02.046. Epub 2007 Apr 27.
-
Chandler HP, King D, Limbird R, et al. The use of cortical allograft strut for fixation of fracture associated with well-fixed total joint prestheses. Semin Arthroplasty. 1993 Apr;4(2):99-107.
-
Emerson RH Jr, Malinin TI, Cuellar AD, et al. Cortical strut allografts in the reconstruction of the femur in revision total hip arthroplasty. A basic science and clinical study. Clin Orthop Relat Res. 1992 Dec:(285):35-44.
-
Clarke HD, Berry DJ, Sim FH. Salvage of failed femoral megaprostheses with allograft prosthesis composites. Clin Orthop Relat Res. 1998 Nov:(356):222-9. doi: 10.1097/00003086-199811000-00030.
-
Klein GR, Parvizi J, Rapuri V, et al. Proximal femoral replacement for the treatment of periprosthetic fractures. J Bone Joint Surg Am. 2005 Aug;87(8):1777-81. doi: 10.2106/JBJS.D.02420.
-
Springer BD, Berry DJ, Lewallen DG. Treatment of periprosthetic femoral fractures following total hip arthroplasty with femoral component revision. J Bone Joint Surg Am. 2003 Nov;85(11):2156-62. doi: 10.2106/00004623-200311000-00015.
-
Capone A, Ennas F, Podda D. Periprosthetic femoral fractures: risk factors and current options to treatment. Aging Clin Exp Res. 2011 Apr;23(2 Suppl):33-5.