Revisione acetabolare
1 Clinica Ortopedica e Traumatologica I, IRCCS Istituto Ortopedico Rizzoli, Bologna; 2 Dipartimento di Scienze Biomediche e Neuromotorie, Università di Bologna; 3 Ortopedia-Traumatologia e Chirurgia protesica e dei reimpianti d’anca e di ginocchio, IRCCS Istituto Ortopedico Rizzoli, Bologna
INTRODUZIONE
La revisione acetabolare consiste nella sostituzione in toto o in parte della componente protesica acetabolare. Può associarsi o meno alla revisione della componente femorale. Si definisce revisione minore quando viene sostituita una componente modulare (l’inserto) mentre si parla di revisione maggiore quando la procedura interessa una componente che si interfaccia con il tessuto osseo.
Il coinvolgimento dell’acetabolo interessa quasi il 60% del totale delle revisioni protesiche dell’anca e, in relazione al sempre maggior numero di impianti protesici che ogni anno vengono posizionati, rappresenta un problema sempre più rilevante per volume e complessità crescenti.
Le cause più comuni di revisione acetabolare comprendono: mobilizzazione asettica, instabilità, osteolisi, infezione, frattura e usura. Queste cause possono essere clinicamente evidenti (dolore, impotenza funzionale, episodi di instabilità), talvolta mostrare una clinica subdola o addirittura silente.
La revisione acetabolare rappresenta una procedura molto complessa in relazione al difficoltoso percorso diagnostico, all’estrema variabilità del quadro anatomopatologico ed in relazione alla complessità tecnica dell’atto chirurgico, potendo rappresentando una sfida in relazione alla gestione del difetto osseo.
Gli obiettivi della revisione acetabolare sono quelli di risolvere la causa di fallimento, andando a ripristinare il costrutto protesico e biomeccanica articolare, bonificare l’eventuale perdita di sostanza ossea, garantendo stabilità primaria e adeguato orientamento delle componenti protesiche, oltre che la sterilità dell’ambiente articolare. Questi obiettivi possono essere perseguiti in uno o più tempi chirurgici.
I risultati sono poco prevedibili: i frequenti fallimenti spesso rendono necessarie ulteriori procedure chirurgiche di revisione, innescando un pericoloso circolo vizioso la cui unica soluzione nei casi più severi può richiedere un’artroplastica di resezione secondo Girdlestone.
DIAGNOSI
La corretta diagnosi del fallimento dell’impianto permette di porre la corretta indicazione terapeutica e definire la strategia chirurgica. L’identificazione della causa di fallimento spesso non è immediata, deve essere rivalutata in modo critico e trovare conferma in sala operatoria durante lo svolgimento dell’atto chirurgico. È opportuno distinguere i casi di fallimento acetabolare isolato da quelli che richiedono anche una revisione dello stelo; inoltre, deve sempre essere esclusa, per quanto possibile, l’eziologia infettiva in quanto modifica in modo radicale la strategia di trattamento.
Clinica ed esame obiettivo
In relazione alla causa di fallimento la clinica del paziente candidato a revisione acetabolare può essere caratterizzata da dolore, limitazione dell’articolarità, sensazione di instabilità in occasione di particolari movimenti, episodi di lussazione. Possono essere presenti sintomi generali come febbre, malessere e, in particolari situazioni devono essere considerati anche sintomi cardiaci o neurologici secondari a tossicità da ioni metallici. Ogni sintomo deve essere adeguatamente valutato anche da un punto di vista temporale stabilendo la durata ed evolutività degli stessi e il tempo trascorso dall’ultimo intervento.
Il dolore è il disturbo più comune in caso di fallimento acetabolare ed è tipicamente esacerbato dal carico e localizzato in sede inguinale; di frequente, un dolore di coscia o irradiato al ginocchio deve sempre porre attenzione sulla componente femorale. L’anamnesi dovrà documentare la localizzazione, il tipo, il carattere, la durata, le caratteristiche di insorgenza (ad esempio dolore prevalentemente notturno) ed i fattori scatenanti la sintomatologia come un peggioramento del dolore con il carico ed un miglioramento con il riposo, nonché i precedenti tentativi di trattamento.
La limitazione dell’articolarità può talvolta interessare solamente alcune attività, o viceversa rappresentare la principale sintomatologia riferita dal paziente.
L’instabilità può essere clinicamente evidente nel caso di episodi di lussazione, o manifestarsi con la comparsa di sintomi meno eclatanti come una riferita sensazione di scatto all’anca, una sensazione di apprensione ai gradi estremi di articolarità, o può essere associata a dolore articolare.
L’esame obiettivo inizia con la valutazione generale del paziente al fine di riportare eventuali sintomi sistemici. A livello locale si procede con l’ispezione delle incisioni chirurgiche precedenti e la contestuale valutazione delle condizioni dei tessuti molli attorno all’anca. La presenza di febbre o malessere generalizzato, assieme ad una condizione di tumefazione calda in sede d’intervento deve indirizzare il processo diagnostico verso cause infettive. L’atrofia della coscia e della regione glutea possono correlarsi con la gravità e la durata della disfunzione articolare. Durante l’esame obiettivo si deve valutare l’ampiezza di movimento dell’anca e la presenza di contratture muscolari. La forza muscolare, in particolare degli abduttori, risulta di fondamentale importanza nel paziente che manifesta instabilità articolare. Un accurato esame neurovascolare deve essere documentato prima dell’intervento in relazione al possibile verificarsi di lesioni vascolari e nervose. Infine, deve essere attentamente valutata una eventuale eterometria degli arti inferiori, sia in posizione eretta che supina, che viene confrontata con le misure radiologiche al fine di evidenziarne l’eziologia intra o extra-articolare. Un’attenta valutazione dell’andatura, o la presenza di zoppia o di andature di compenso, forniscono al clinico ulteriori informazioni.
Radiografia
Rappresenta l’esame strumentale di primo livello. La radiografia del bacino anteroposteriore (AP) permette di valutare in modo approssimativo la posizione dell’impianto, le caratteristiche, l’eventuale perdita di tessuto osseo o mobilizzazione/migrazione delle componenti confrontando con i precedenti. Le proiezioni oblique offrono una migliore valutazione delle colonne anteriori e posteriori. Quando presente eterometria degli arti inferiori, di entità differente rispetto quanto misurabile alla radiografia AP, è opportuno eseguire una panoramica degli arti inferiori in ortostasi.
L’esame Radiografico in AP, con l’utilizzo di un repere di dimensioni note, è alla base dell’utilizzo di software per la pianificazione preoperatoria dell’intervento di revisione.
Tomografia computerizzata (TC)
Permette una valutazione completa dell’entità della perdita ossea, della localizzazione e della qualità dell’osso rimanente. La TC è in grado di valutare in modo appropriato posizione e orientamento delle componenti protesiche. Se effettuata con il mezzo di contrasto, permette di caratterizzare eventuali raccolte, masse o sanguinamenti attivi. Le ricostruzioni 3D permettono una valutazione volumetrica dell’acetabolo e forniscono una visualizzazione efficace della perdita ossea, finalizzata alla pianificazione dell’intervento chirurgico di revisione.
Angio-TC
Permette la valutazione delle strutture vascolo-nervose potenzialmente a rischi durante la revisione. Tale indagine è indicata quando presente una migrazione della componente acetabolare superiore a 1 cm medialmente alla linea ileo-ischiatica. È utile anche quando le viti o il cemento migrano in pelvi o in presenza di masse eterotopiche che inglobano strutture neurovascolari.
Risonanza magnetica (RM)
La RM (possibilmente con soppressione degli artefatti metallici) presenta indicazioni più limitate, ma è utile per la valutazione dei tessuti molli. Permette di caratterizzare raccolte sinoviali e osteolitiche intorno all’anca e l’eventuale lesione muscolare, in particolare degli abduttori. È utile anche per valutare l’estensione di un processo infettivo o infiammatorio.
Valutazione laboratoristica
È sempre necessario valutare la proteina C-reattiva in tutti i pazienti sottoposti a revisione. Un’alterazione dei marcatori sierici pone il sospetto di quadro infettivo con indicazione ad approfondimenti laboratoristici (agoaspirato) o strumentali (scintigrafia con leucociti marcati). L’analisi del liquido sinoviale comprende colture anaerobiche e aerobiche e la conta cellulare. Una conta dei globuli bianchi di 2.500-3.000 globuli bianchi e un differenziale di > 60% di neutrofili segmentati è considerato sospetto di infezione.
In caso di sospetta metallosi può essere opportuno valutare la concentrazione degli ioni Cromo e Cobalto nelle urine e nel sangue.
TRATTAMENTO CHIRURGICO
Il trattamento chirurgico viene definito dalla causa (o cause concomitanti) di fallimento dell’impianto acetabolare, e deve essere adattato al quadro anatomopatologico locale, alle condizioni generali ed alle necessità funzionali del paziente.
Solitamente, la strategia chirurgica prevede una fase demolitiva e una fase ricostruttiva. La fase demolitiva consiste nella rimozione dell’impianto fallito e nella bonifica dell’ambiente articolare con esposizione del tessuto osseo sano. La fase ricostruttiva prevede la gestione della eventuale perdita di tessuto osseo, il posizionamento di una nuova componente acetabolare stabile che abbia un adeguato orientamento; possono essere opportuni eventuali tempi accessori come ricostruzioni muscolari, plastiche fasciali o cutanee. Quando necessaria, la concomitante revisione dello stelo viene solitamente effettuata dopo la revisione acetabolare in relazione alla eventuale migrazione del centro di rotazione (COR), così da adeguare lunghezza, offset dell’impianto e tensione dei tessuti molli.
La gestione del tessuto osseo acetabolare (in particolare in presenza di difetti severi,) rappresenta l’elemento fondamentale dell’atto chirurgico, in grado di influenzare in modo significativo i risultati a breve e lungo termine.
Classificazione dei difetti ossei acetabolari
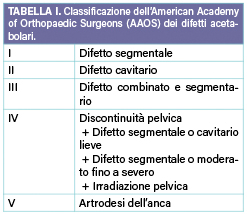
La severità del difetto osseo può essere ipotizzata mediante gli esami strumentali ma viene definita in sala operatoria, a seguito alla rimozione della componente acetabolare. Il razionale della classificazione è l’identificazione della regione e del grado di perdita di sostanza finalizzata a guidare il chirurgo nella scelta del tipo di ricostruzione. La classificazione dell’American Academy of Orthopaedic Surgeon (AAOS)1 distingue il tipo di difetto in segmentario, cavitario o combinato. È una classificazione semplice ed intuitiva ma non permette un approccio quantitativo al difetto (Tab. I).
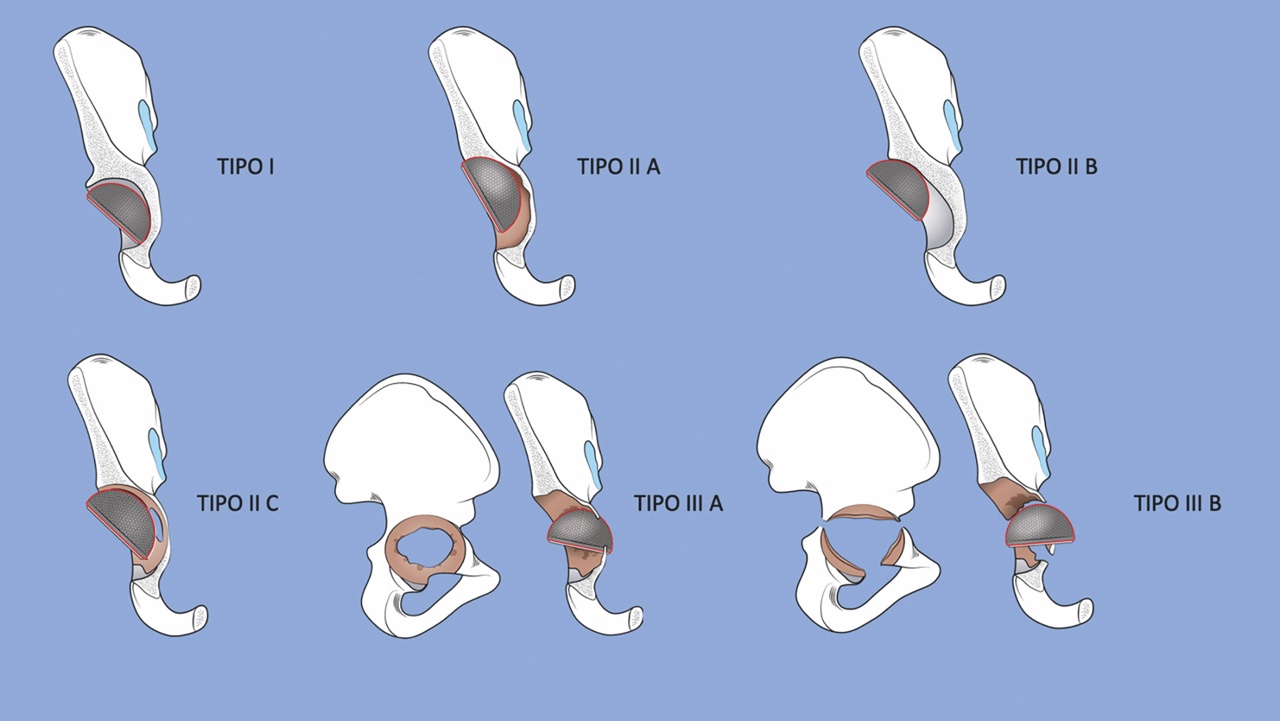
Attualmente la classificazione di Paprosky2 è quella più utilizzata, in quanto fornisce indicazioni sul trattamento sulla base della localizzazione e grado di perdita di difetto osseo. Distingue i diversi quadri in base alla migrazione del centro di rotazione, all’integrità delle colonne e del muro mediale (linea di Kohler o linea ileoischiatica) (Fig. 1).
Strategie ricostruttive
Vengono distinte in base al difetto secondo Paprosky3. Nei difetti di tipo I la forma emisferica dell’acetabolo è conservata e pertanto può essere sufficiente un impianto emisferico, non-cementato aumentando la taglia rispetto la componente espiantata. È possibile migliorare la stabilità primaria dell’impianto mediante l’ausilio di una fissazione con viti. Nei difetti di tipo IIA la perdita di sostanza comporta una migrazione del centro di rotazione superomediale. Non è presente osteolisi a livello ischiatico o della goccia acetabolare e le colonne sono intatte. La strategia chirurgica consiste nell’utilizzo di impianti emisferici, non-cementati, associati ad innesti ossei, con l’aggiunta di fissazione con viti per migliorare la stabilità meccanica iniziale. In questi casi è necessario evitare l’over-reaming per il rischio di protrusio. In alcuni casi, l’utilizzo di cotili multiforo può migliorare le possibilità di inserire le viti nella posizione più appropriata indipendentemente dalla posizione dell’impianto (inclinazione ed antiversione). Nei difetti di tipo IIB la perdita di sostanza ossea genera una migrazione del centro di rotazione superiormente e lateralmente, con difetto del tetto acetabolare. Le colonne sono intatte e le stabilità dell’impianto da revisione può essere garantita se almeno il 50% della protesi è in contatto con l’osso. Similmente ai difetti di tipo IIA vengono trattati con impianti emisferici, non cementati con innesti ossei nelle regioni di difetto e l’aggiunta di viti per migliorare la stabilità primaria. In questi casi è necessario l’utilizzo di cotili di grande diametro4, per aumentare l’area di contatto. In caso di utilizzo di impianti multiforo, l’inserimento di viti nella regione equatoriale consente di raggiungere la zona più periferica dell’acetabolo, utilizzando il miglior stock osseo disponibile. I difetti tipo IIC presentano migrazione mediale del centro di rotazione. Questo tipo di difetti può essere trattato con impianti emisferici, non cementati con innesti ossei strutturali mediali e fissazione con viti sull’ileo, ischio e pube. Nei difetti Tipo IIIA è possibile utilizzare cotili emisferici non cementati, con il supplemento di augment metallici, o innesti ossei strutturali nelle regioni di difetto. L’utilizzo di viti di fissazione aggiuntive è necessario, anche attraverso gli augment o gli innesti ossei. In caso di grave deficit della colonna posteriore è talvolta necessaria l’osteosintesi dell’anello pelvico mediante una coppa acetabolare di grandi dimensione e viti equatoriali. I difetti Tipo IIIB sono i più severi e sono associati a discontinuità pelvica. In questi casi è necessario l’utilizzo di impianto acetabolari da ricostruzione5 (anelli antiprotrusione, augment metallici modulari, componenti acetabolari custom-made o un associazione di queste opzioni) assieme all’utilizzo di innesti ossei strutturali per il ripristino del bone stock. L’anello antiprotrusione (tipo Burch Schneider) crea un ponte tra ileo e ischio, in grado di proteggere l’innesto osseo posizionato a colmare il difetto; il contestuale utilizzo di cotili cementati permette di ripristinare il COR dell’anca nativa.
Approccio chirurgico
L’approccio in un a revisione chirurgica di cotile è determinato dall’esperienza del chirurgo e dall’utilità del singolo approccio ai fini della ricostruzione pianificata. La scelta è anche determinata da fattori legati al paziente, dalla necessità di un’esposizione aggiuntiva prossimale o distale, dettata dal grado e localizzazione del difetto acetabolare e dalla eventuale necessità di un’associata revisione dello stelo.
L’accesso postero-laterale permette nella maggior parte dei casi un’esposizione circonferenziale dell’acetabolo e dell’ala iliaca. L’accesso anteriore6 risulta particolarmente adatto alla revisione acetabolare isolata, ma presenta una più complessa esposizione del femore. Questa via d’accesso permette infatti una adeguata e sicura esposizione dell’acetabolo e una facile estensione prossimale e mediale (anche intrapelvica), e risulta molto utile nei casi di protrusione acetabolare in cui sia necessario isolare il pacchetto vascolo-nervoso iliaco. Inoltre, può limitare il rischio di lussazione post-operatoria in relazione alla minima aggressione muscolare.
CAPITOLO 62Bibliografia.
-
D’Antonio JA, Capello WN, Borden LS, et al. Classification and management of acetabular abnormalities in total hip arthroplasty. Clin Orthop Relat Res. 1989;(243):126-137.
-
Paprosky WG, Perona PG, Lawrence JM. Acetabular defect classification and surgical reconstruction in revision arthroplasty. A 6-year follow-up evaluation. J Arthroplasty. 1994;9(1):33-44. doi:10.1016/0883-5403(94)90135-x.
-
Baauw M, van Hooff ML, Spruit M. Current Construct Options for Revision of Large Acetabular Defects: A Systematic Review. JBJS Rev. 2016;4(11):e2. doi:10.2106/JBJS.RVW.15.00119.
-
D’Agostino C, Di Martino A, Cataldi P, et al. A Registry Study on Acetabular Revisions Using Jumbo Cups: Do We Really Need a More Complex Revision Strategy?. J Arthroplasty. 2025;40(3):738-743. doi:10.1016/j.arth.2024.08.041.
-
De Martino I, Strigelli V, Cacciola G, et al. Survivorship and Clinical Outcomes of Custom Triflange Acetabular Components in Revision Total Hip Arthroplasty: A Systematic Review. J Arthroplasty. 2019;34(10):2511-2518. doi:10.1016/j.arth.2019.05.032.
-
Faldini C, Pilla F, Fenga D, et al. Isolate acetabular cup revision through the direct anterior hip approach: surgical technique, early experience and review of the literature. J Biol Regul Homeost Agents. 2016;30(4 Suppl 1):201-206.