Artrosi anca primitiva e secondaria
Clinica Ortopedica e traumatologica, Università degli studi di Cagliari, Cagliari
EPIDEMIOLOGIA
L’artrosi dell’anca rappresenta una delle patologie più debilitanti che riguardano la popolazione anziana. In un recente studio 1 basato su pazienti statunitensi si evince come essa possa colpire in maniera sintomatica ben il 9,2% degli adulti di età superiore ai 45 anni. Un altro studio 2 evidenzia che nel Regno Unito una percentuale tra il 10 e il 25% delle persone con più di 55 anni di età presentino osteoartrosi dell’anca e che la malattia risulta sintomatica con una percentuale variabile tra lo 0.7 e il 4.4% 3. La popolazione caucasica mostra una prevalenza con un range tra il 3% e il 6% 4 maggiore rispetto alla popolazione asiatica, nera o indiana ove invece è presente solo nell’1%, a dimostrazione dell’influenza di fattori genetici nello sviluppo della patologia.
ETIOLOGIA
L’osteoartrosi dell’anca, cosi come quella delle altre articolazioni, viene divisa eziologicamente in primaria e secondaria.
Atrosi primaria
Il primum movens che porta allo sviluppo della patologia è un alterazione dell’equilibro omeostatico che esiste tra la sintesi e la degradazione della matrice cartilaginea e dell’osso sub-condrale, causando un’alterazione della funzione articolare. Questa alterazione può dipendere da uno o dalla combinazioni di fattori di rischio come l’età, a cause dei cambiamenti biologici che avvengono progressivamente con la senescenza che riguardano i condrociti e la matrice extracellulare, il sesso, il peso, la genetica.
Altri fattori di rischio sono quelli biomeccanici, legati all’overuse per microtraumi ripetuti legati ad attività lavorative usuranti od ad attività sportive.
Questi fattori di rischio determinano lo sviluppo di uno stress biomeccanico che determina l’inizio e l’evoluzione della malattia fino agli stadi più severi. In questo contesto di stress sulla superficie articolare svolge un ruolo chiave nella fisiopatologia dell’artrosi la giunzione osteocondrale 2, regione articolare che comprende l’osso subcondrale e la cartilagine articolare. La giunzione osteocondrale agisce come una singola unità funzionale e in seguito a stress biomeccanici si avrà tanto un rimodellamento dell’osso subcondrale con un suo assotigliamento e un aumento della porosità dell’osso trabecolare, quanto la formazione di microlesioni a livello cartilagineo che determineranno un aumento della vascolarizzazione e quindi un passaggio bidirezionale di citochine mediatrici dell’infiammazione e fattori di crescita attraverso la giunzione, connettendo cosi la cartilagine e l’osso subcondrale a livello sia meccanico che biochimico.
Artrosi secondaria
Il meccanismo che porta allo sviluppo dell’artrosi in questo caso è ben definito e può essere caratterizzato da una lesione traumatica (fratture, lussazioni) precedente che genera una artrosi post traumatica, o da incongruità articolari determinate da alterate conformazioni articolari conseguenti a patologie congenite come la displasia dell’anca, la malattia di Perthes o l’Epifisiolisi 3. La prima patologia era definita in precedenza “lussazione congenita dell’anca” ma attualmente si preferisce utilizzare il termine “evolutiva” in quanto è necessario valutare l’evoluzione della patologia fino al termine dell’accrescimento. Si tratta di una patologia causata da alterazioni genetiche ed è caratterizzata da un anormale sviluppo dell’articolazione che porta ad un’instabilità articolare a causa del fatto che la testa del femore non risulti centrata all’interno della cavità acetabolare.
La malattia di Perthes è una osteocondrosi, caratterizzata da una necrosi avascolare della testa del femore che determina una successione di fasi di necrosi, fratture e rimodelllamento della testa femorale che al termine di questo processo può risultare deformata e con un alterato rapporto con l’acetabolo.
Un’altra causa di artrosi precoce possono essere gli esiti dell’epifisiolisi della testa femorale (SCFE slipped capital femoral epiphysis). A causa di una anomalo sviluppo della cartilagine di accrescimento, si può avere il distacco epifisario dell’epifisi prossimale del femore dal collo e quindi la comparsa a fine accrescimento di una deformità del femore prossimale.
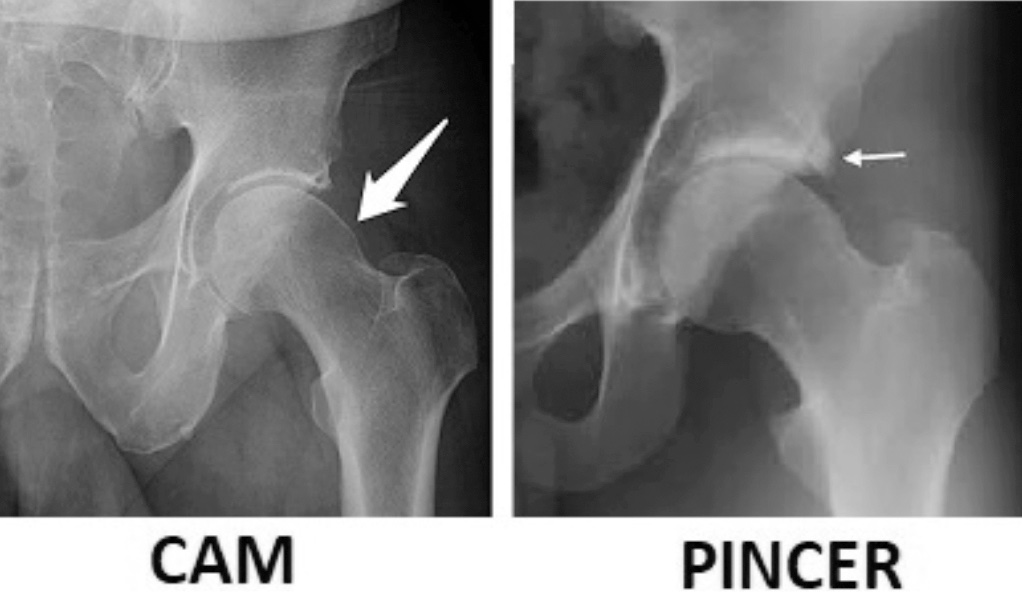
Oltre a queste malformazioni maggiori che possono determinare un’artrosi secondaria dell’anca, negli ultimi anni si è affermato il ruolo dell’impingment femoro-acetabolare (FAI) 4 come fattore patogenetico fondamentale nello sviluppo della patologia anche nelle forme precedentemente considerate “idiopatiche”. Il FAI viene diviso in due forme, quella CAM ove vi è una alterazione della giunzione collo-testa femorale che determina una alterazione della sfericità della testa, e in quella PINCER, dove invece è il bordo acetabolare ad essere prominente causando attriti e lesioni durante il ROM (Fig. 1).
SINTOMATOLOGIA CLINICA
Il sintomo tipico dell’osteoartrosi dell’anca, sia essa primitiva o secondaria, è il dolore. Questo si localizza per lo più a livello inguinale ed è caratterizzato da un esordio insidioso e aggravato dall’attività fisica, recedendo invece con il riposo. Con l’avanzare della patologia i sintomi dolorosi possono apparire anche più frequentemente, includendo anche i momenti di sosta o durante il sonno.
Altri sintomi importanti sono la rigidità e conseguente riduzione dell’escursione articolare, che possono portare il paziente ad una zoppia, come anche la sensazione di scatti articolari a livello articolare durante la deambulazione, dovuti all’alterata lubrificazione articolare.
ESAME OBIETTIVO
Come nella valutazione delle altre articolazioni, anche per la valutazione dell’osteoatrosi dell’anca vige la regola del VEDERE, SENTIRE e MUOVERE.
VEDERE – L’ispezione rappresenta un primo ma fondamentale step nella valutazione della patologia. È importante notare l’andatura del paziente, se eventualmente limitata da algie oppure da eterometrie tra gli arti dovute a fenomeni artritici.
Valutare sempre il trofismo dei muscoli che circondano l’articolazione (quadricipite e glutei) che può essere ridotto in seguito ad un lungo periodo di immobilizzazione degli arti.
È importante anche valutare clinicamente la colonna vertebrale, alla ricerca di scoliosi o altre patologie che potrebbero causare un alterato carico a livello articolare durante la deambulazione cosi come la valutazione del ginocchio consente di notare eventuali mal allineamenti che potrebbero indicare una sottostante patologia in quella articolazione, consentendo cosi già una diagnosi differenziale.
SENTIRE – L’anca è una articolazione profonda quindi la palpazione potrebbe essere apprezzabile solo nei pazienti molto magri. La sua localizzazione è comunque al di sotto del legamento inguinale, lateralmente al polso femorale. È importante valutare il grande trocantere, ove se presente dolore alla palpazione potrebbe essere segno di una borsite trocanterica, così come la valutazione della tuberosità ischiatica e delle sedi inserzionali dei muscoli glutei, degli harmstrings e del gruppo degli addutori.
MUOVERE – Il ROM dell’anca deve essere sempre valutato sia nella sua forma attiva che in quella passiva. La fisiologica articolarità prevedere un range di flessione massima di 120°, estensione di 30°, adduzione di 25°, abduzione di 45°, intrarotazione ed extrarotazione di 45°, valori che in un’anca artrosica possono essere molto inferiori.
INDAGINI STRUMENTALI
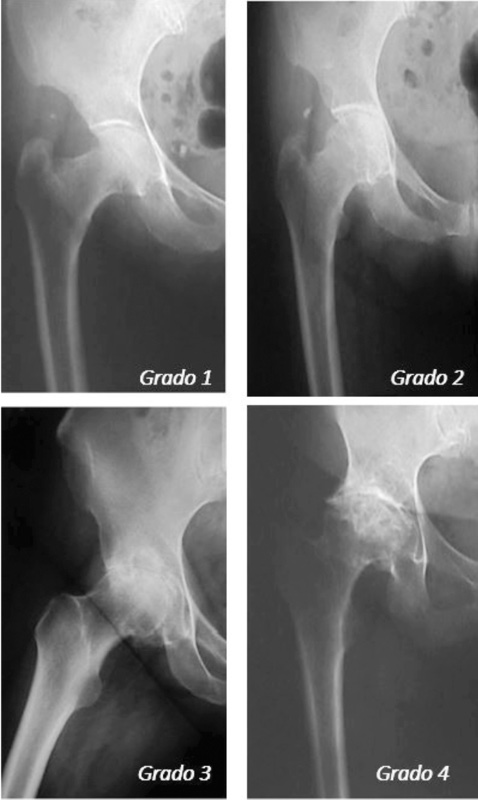
L’esame radiografico rappresenta la prima scelta nella diagnosi e classificazione dell’osteoartrosi dell’anca. Nel 1963 Kellgren (Fig. 2) ha sviluppato una classificazione radiologica dei vari gradi evolutivi della patologia basandosi sui segni radiografici di riduzione della rima articolare, formazione di osteofiti, alterazioni morfostrutturali patologiche a livello delle componenti ossee articolari e sulla presenza di deformità.
Questa classificazione, ancora oggi di estrema utilità, divide l’evoluzione della patologia in 4 gradi:
-
grado 1: osteoartrosi dubbia, con una minima riduzione dello spazio articolare a livello mediale e formazione di piccoli osteofiti a livello della testa femorale;
-
grado 2: minimo grado di osteoartrosi, con un più evidente riduzione dello spazio articolare a livello inferiore e presenza di più evidenti formazione osteofitiche e iniziali segni di sclerosi a livello dell’osso subcondrale;
-
grado 3: osteoartosi moderata, con marcata riduzione della linea articolare, piccoli osteofiti, presenza di sclerosi e qualche geode intraosseo e iniziali segni di deformità a livello acetabolare o nella testa femorale;
-
grado 4: osteoartrosi grave, con spazio articolare obliterato, presenza degli stessi segni radiografici presenti nei gradi 2 e 3 ma in numero e dimensioni maggiori, con gravi deformità dell’acetabolo e/o della testa del femore.
L’utilizzo di altre metodiche strumentali come TC e RMN, vengono utilizzate sia per definire meglio la causa della patologia, identificando le alterazioni morfologiche dei capi articolari, che per il planning pre-operatorio. In particolare l’uso della TC rappresenta un utile strumento per lo studio della struttura ossea, dell’orientamento delle superfici articolari e per la valutazione di difetti osteocondrali della testa del femore e dell’acetabolo. Il suo utilizzo viene anche riservato nei casi in cui sia necessaria una valutazione del bone stock residuo, fondamentale nel planning di protesi totali nei casi complicati da forme erosive di malattia o nello studio di malformazioni anatomiche come nell’anca displasica.
Negli ultimi anni è emerso il ruolo fondamentale della RMN come strumento efficace per la valutazione dell’artrosi dell’anca e delle altre articolazioni 4. La valutazione delle lesioni intra-articolari come quelle cartilaginee e osteocondrali, lesioni al labrum acetabolare o alterazioni sinoviali permettono infatti una più precoce e definita diagnosi rispetto alla valutazione che ci viene concessa dall’esame radiologico tradizionale. Al giorno d’oggi la tendenza alla gestione delle fasi iniziali dell’artrosi si sta focalizzando sulla preservazione dell’articolazione.
Nel corso degli anni sono stati pubblicati diversi studi volti a ottenere una classificazione RMN delle lesioni intra-articolari. Nel 2003 Schmid 5 e coll. aveva proposto il primo sistema di grading basato sulle lesioni cartilaginee, sviluppato successivamente da Neumann e coll. (2007) 6. Questi ultimi, attraverso l’analisi di 5 zone tra testa femorale e acetabolo, hanno sviluppato una classificazione delle degenerazione articolari analizzando le alterazioni a livello cartilagineo, del segnale del midollo osseo, lesioni del labbro acetabolare e delle formazioni di cisti subcondrali o osteofiti.
La RMN, infine, rappresenta inoltre il gold standart per la ricerca e la definizione dell’osteonecrosi della testa femorale e per lo studio delle patologie che coinvolgono le strutture muscolari e tendinee che circondano l’articolazione (m.psoas, m. glutei e i m.extrarotatori). Nella pratica clinica risulta anche utile nella diagnosi di tumori od infezioni che possono presentarsi clinicamente simili all’osteoartrosi ma che necessitano di un trattamento differente e in regime di urgenza 7.
Gli esami di laboratorio, e in particolare emocromo, PCR, VES, fattore reumatoide e il test degli anticorpi anti peptide ciclico citrullinato possono essere invece utilizzati per un supporto alla diagnosi consentendoci di escludere condizioni flogistiche come l’artite reumatoide o l’artrite settica come causa del dolore all’anca.
TERAPIA MEDICA
Il trattamento non chirurgico dell’artrosi dell’anca viene diviso in due categorie: non farmacologico e farmacologico 3. Per quanto riguarda quello non farmacologico le opzioni sono:
-
informare il paziente: spiegare il decorso della patologia e apprendere il processo patologico che li colpisce si è rilevato utile nella riduzione del dolore e nel miglioramento della qualità della vita;
-
esercizio: Un programma di esercizi motori che non sovraccarichino l’articolazione, associato o meno a esercizi senza gravità in acqua basati sul rafforzamento e sullo streching dei muscoli che circondano l’anca si è dimostrato utile nella riduzione della sintomatolgia;
-
fisioterapia: La terapia manuale mirata al rafforzamento della muscolatura periarticolare e sul mantenimento della mobilità articolare rappresenta un trattamento efficace nelle forme iniziali di osteoartrosi d’anca;
-
riduzione del peso: È dimostrato come la riduzione delle forza da taglio a livello dell’anca, dovuto a una diminuzione del peso corporeo, rallenti i processi degenerativi che coinvolgono la cartilagine e lo stress a livello articolare.
Per quanto riguarda il trattamento farmacologico, riportiamo le linee guida proposte dall’OARSI (Osteoarthritis research society international) del 2019 8:
-
FANS: Utilizzati nelle dosi minori efficaci sono in grado di produrre un buon effetto analgesico, bisogna però sempre considerare gli effetti collaterali che possono produrre come sanguinamenti gastrointestinali e reazioni avverse di tipo cardiovascolare che possono associarsi a un trattamento di lunga durata;
-
oppioidi: Se l’uso dei Fans non risulta sufficiente per la gestione del dolore bisognerebbe tenere in considerazione l’utilizzo di derivati morfinici, che non sono comunque utilizzati su larga scala alla luce delle gravi complicanze e rischi di dipendenza associati con l’utilizzo su di questi medicinali;
-
iniezioni intra-articolari: Le sostanze che vengono maggiormente infiltrate nell’anca per il trattamento del dolore in un contesto artrosico sono il cortisone, l’acido ialuronico e il PRP (platelet-rich plasma).
TRATTAMENTO CHIRURGICO
Il ruolo della chirurgia, suddivisa rispettivamente in protesica e non protesica, si pone come scopo quello di ripristinare la biomeccanica e la funzionalità articolare.
I trattamenti chirurgici non protesici 3 oggi utilizzati sono:
-
Osteotomie: raramente utilizzati per il trattamento chirurgico dell’OA, queste procedure sono riservate ai pazienti giovani con il fine di posticipare l’intervento di protesizzazione definitiva. Vengono a oggi utilizzate per lo più nel trattamento della malattia di Perthes, trattandosi di una serie di procedure nelle quali si eseguono delle fratture a livello sia l’acetabolo che del femore, con il fine di modificare l’orientamento delle superfici articolari per ridurre il sovraccarico articolare.
-
Artroscopia : viene utilizzata negli stadi iniziali dell’OA e rappresenta il gold standart per il trattamento dell’impingment femoro-acetabolare sia di tipo CAM che di tipo PINCER. Garantisce un beneficio sulla sintomatologia dolora e un rallentamento del processo degenerativo ma è comunque associata a un alto tasso di successivi interventi di protesizzazione (9,5%-50%).
Per quanto riguarda il trattamento protesico esso prevede:
-
Protesi di rivestimento: rappresenta una valida alternativa alla protesi totale soprattutto nei pazienti giovani, uomini, attivi e con una testa femorale sufficientemente grande che presentano dolore e limitazione articolare. In questa procedura viene sostituita la superficie articolare dell’acetabolo e la superficie osteo-cartilaginea della testa del femore conservando il collo e la regione trocanterica.
-
Protesi totale d’anca 9: rappresenta il trattamento chirurgico più utilizzato per i pazienti che presentano una sintomatologia debilitante causata dai gradi più avanzati dell’artrosi. Attualmente più di 1 milione di PTA vengono impiantate all’anno nel mondo per il trattamento di gravi forme di OA dell’anca. Si tratta di un intervento nel quale vengono sostituite la componente acetabolare e la testa del femore, con materiali che comprendono il polietilene, leghe metalliche e ceramiche.
CAPITOLO 58Bibliografia.
-
Murphy NJ, Eyles JP, David J, et al. Hip Osteoarthritis: Etiopathogenesis and Implications for Management. Adv Ther. 2016 Nov;33(11):1921-1946. doi: 10.1007/s12325-016-0409-3.
-
Lespasio MJ, Sultan AA, Piuzzi NS, et al. Hip Osteoarthritis: A Primer. Perm J. 2018:22:17-084. doi: 10.7812/TPP/17-084.
-
Sandiford N, Kendoff D, Muirhead-Allwood S. Osteoarthritis of the hip: aetiology, pathophysiology and current aspects of management. doi: 10.21037/aoj.2019.10.06.
-
Stratta M, Regis G. Artro-RM e patologia da impingement femoro-acetabolare: nostra esperienza e correlazione con dati chirurgici. GIOT-dicembre2012;38:256-267.
-
Schmid MR, Notzli HP, Zanetti M, et al. Cartilage lesions in the hip: diagnostic effectiveness of MR arthrography. Radiology 2003 Feb;226(2):382-6. doi: 10.1148/radiol.2262020019.
-
Neumann G, Mendicuti AD, Zou KH, et al. Prevalence of labral tears and cartilage loss in patients with mechanical symptoms of the hip: evaluation using MR arthrography. Osteoarthritis Cartilage. 2007 Aug;15(8):909-17. doi: 10.1016/j.joca.2007.02.002. Epub 2007 Mar 26.
-
Bloem JL, Reidsma II. Bone and soft tissue tumors of hip and pelvis. Eur J Radiol. 2012 Dec;81(12):3793-801. doi: 10.1016/j.ejrad.2011.03.101. Epub 2011 Apr 27. PMID: 21524868.
-
Bannuru RR, Osani MC, Vaysbrot EE, et al. OARSI guidelines for the non-surgical management of knee, hip, and polyarticular osteoarthritis. Osteoarthritis Cartilage. 2019 Nov;27(11):1578-1589. doi: 10.1016/j.joca.2019.06.011. Epub 2019 Jul 3. PMID: 31278997.
-
Pivec R, Johnson AJ, Mears SC, et al. Hip arthroplasty. Lancet. 2012 Nov 17;380(9855):1768-77. doi: 10.1016/S0140-6736(12)60607-2. Epub 2012 Sep 26. PMID: 23021846.