Fratture di scapola e clavicola
Università deli Studi di Siena
INTRODUZIONE
Le fratture di scapola sono relativamente rare (<1% di tutte le fratture). Le fratture isolate si verificano generalmente o per traumi dorsali diretti o nel contesto di lussazioni gleno-omerali con lesioni del margine glenoideo anteriore o posteriore (c.d. lesione di Bankart ossea). Più frequentemente però le fratture della scapola si verificano nei pazienti politraumatizzati; in queste situazioni, nel 25% dei casi troviamo anche una frattura di clavicola associata.
Le fratture di clavicola invece rappresentano circa il 5% di tutte le fratture degli adulti; in circa il 70% dei casi è interessato il terzo medio, in circa il 25% dal terzo laterale e nel 3% il terzo mediale1. Il meccanismo traumatico è in genere una caduta con impatto diretto sulla spalla 2.
ANATOMIA
Il complesso sospensorio superiore della spalla (CSSS) è un anello formato da strutture ossee e legamentose che garantiscono stabilità nei rapporti fra arto superiore e scheletro assiale, permettono di controllare i movimenti dell’articolazione acromion-claveare (AC) e dei legamenti coraco-claveari (CC) e assicurano l’inserzione di diversi muscoli che agiscono sull’articolazione gleno-omerale. L’anello è formato da glena, processo coracoideo, legamenti CC, estremità distale della clavicola, articolazione AC, processo acromiale3.
Come in ogni struttura ad anello, la lesione di una sola di queste strutture non comporta una significativa perdita di integrità del complesso, ma quando questo è interrotto in due o più punti le conseguenze funzionali possono essere importanti. Nei politraumi, una doppia interruzione è frequente: pertanto, queste lesioni vanno riconosciute e adeguatamente trattate. Questo consiste nella riparazione di almeno una delle fratture, in genere è sufficiente sintetizzare o riparare la lesione più “semplice”3.
CLASSIFICAZIONI
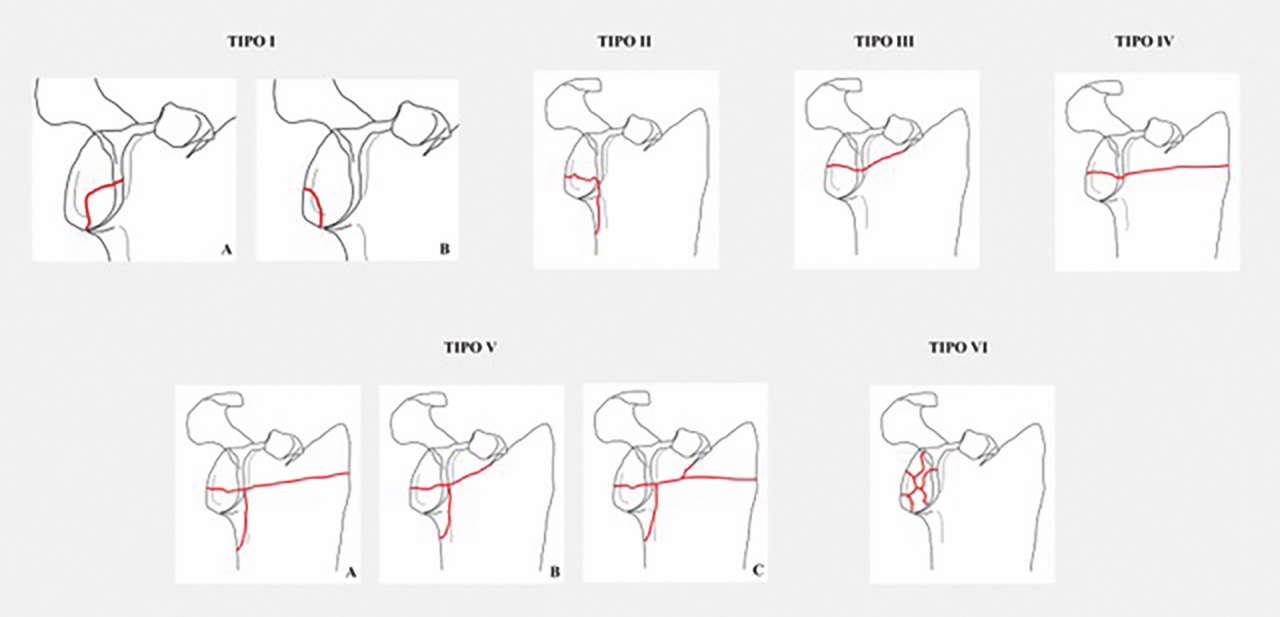
L’AO/OTA (Arbeitsgemeinschaft für Osteosynthesefragen – Association for Osteosynthesis / Orthopaedic Trauma Association) assegna alla scapola il numero 14, e la suddivide in tre parti: apofisi (14A), corpo (14B) e cavità glenoidea (14C)2. Diversi autori hanno classificato in maniera più dettagliata queste fratture, ma la maggior parte non trova grande utilità nella pratica clinica. Fra queste, quella più sfruttata è probabilmente la classificazione di Ideberg, modificata successivamente da Goss, per le fratture che coinvolgono la cavità glenoidea (Fig. 1)4-5:
- tipo I: interessano il margine glenoideo (IA anteriore, IB posteriore);
- tipo II: frattura trasversa della glena che coinvolge il bordo laterale del corpo della scapola;
- tipo III: frattura che attraversa obliquamente la superficie articolare glenoidea con la rima che termina al margine superiore del corpo della scapola e può associarsi a lussazione AC;
- tipo IV: frattura orizzontale della glena con la rima che raggiunge il margine mediale del corpo scapolare;
- tipo V: combinazioni di fratture (tipo VA: tipo II+IV; tipo VB: tipo II+III; tipo VC: tipo II+III+IV);
- tipo VI: comminuzione della superficie articolare glenoidea.
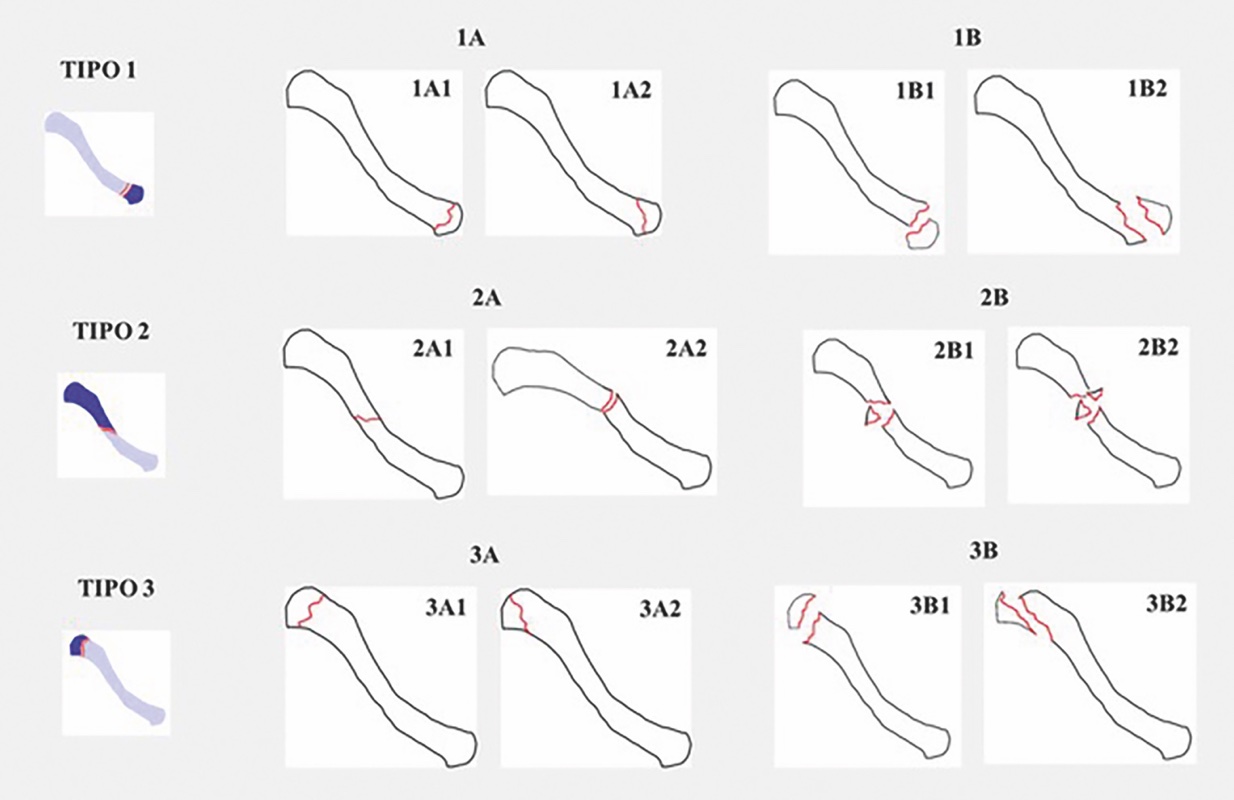
Alla clavicola, l’AO/OTA assegna il numero 15, e le suddivide ulteriormente in mediale (15.1), diafisaria (15.2) e laterale (15.3)2. Nonostante non sia ontogenicamente un osso lungo, la sua conformazione permette di trattarlo come tale e pertanto si può applicare la classificazione generale delle fratture. Clinicamente, molto usata è la classificazione di Edimburgo, sviluppata da Robinson (Fig. 2)6.
LA SCAPOLA: TRATTAMENTO
Chirurgico
A eccezione di eventuali esposizioni, l’indicazione chirurgica per fratture scapolari dovrebbe essere data quasi esclusivamente a pazienti sani, attivi, con basso rischio operatorio, e in particolare in caso di 7:
- fratture che coinvolgono la superficie articolare glenoidea, con un’estensione superiore al 25%, con diastasi > 5 mm;
- lesioni di Bankart ossee che rendano la spalla instabile;
- lesioni con doppia interruzione del CSSS;
- fratture del collo glenoideo con medializzazione > 2 cm, o con eccessiva deviazione angolare;
- fratture con angolo gleno-polare < 22°;
- fratture del corpo scapolare eccessivamente scomposte e/o angolate;
- fratture apofisarie completamente scomposte.
Vie di accesso
Nel caso di fratture del bordo glenoideo anteriore, o del processo coracoideo, l’accesso ideale è il deltoideo-pettorale; se il margine glenoideo interessato è quello superiore, è possibile eseguire un accesso superiore alla spalla, ma molta attenzione deve essere posta a non ledere il nervo soprascapolare. Questa via invece è ideale per sintetizzare le fratture acromiali.
L’accesso che permette di esporre corpo, collo scapolare e margine glenoideo posteriore, è l’accesso posteriore o di Judet. L’incisione inizia all’angolo posteriore dell’acromion, segue il margine inferiore della spina fino al margine mediale della scapola per poi curvare inferiormente e seguire il bordo mediale fino all’angolo inferiore. Importante è divaricare (o, se serve, disinserire temporaneamente) il deltoide e sviluppare bene il piano internervoso fra muscoli sottospinoso (innervato dal nervo soprascapolare) e piccolo rotondo (innervato dal nervo ascellare), con particolare attenzione a non stirare questi due nervi e a non ledere l’arteria circonflessa posteriore dell’omero.
Nel caso sia sufficiente esporre solamente il margine posteriore della glena e la colonna laterale, è possibile eseguire l’accesso di Brodsky8: l’incisione inizia all’angolo posteriore dell’acromion e può estendersi fino al polo inferiore della scapola, rimanendo paralleli al suo margine laterale; il deltoide viene delicatamente divaricato superiormente esponendo la fascia del sottospinato, la quale viene incisa in linea con le sue fibre; a questo punto ci ritroviamo nello stesso piano internervoso dell’accesso di Judet, passando quindi fra il sottospinato e il piccolo rotondo, prendendo le medesime precauzioni verso le strutture nobili.
Mezzi di sintesi
Per quanto riguarda le fratture della glena, la sintesi viene in genere effettuata con delle viti in compressione, impiantate in sede extracapsulare, dopo una riduzione anatomica dei frammenti; le fratture del collo della scapola vengono sintetizzate con placche da ricostruzione posizionate sul margine laterale. Per il corpo scapolare, viti lunghe possono essere utilizzate solo lungo i bordi, mentre centralmente a causa del ridotto spessore osseo si possono impiantare viti di massimo 12-14 mm di lunghezza2.
COMPLICANZE
Gli ampi spazi vuoti periscapolari possono essere riempiti da ematomi. Questo però non aumenta il rischio di infezioni profonde, che rimangono rare. La complicanza più frequente è quella legata alla rigidità residua della spalla, in particolare in intrarotazione. Se un iniziale approccio fisioterapico non dovesse funzionare, è possibile rimuovere i mezzi di sintesi ed eseguire una artrolisi a consolidazione ossea avvenuta.
RIABILITAZIONE
Fratture extrarticolari necessitano semplicemente di una tasca reggibraccio a scopo antalgico, e la mobilizzazione passiva è consentita il prima possibile per garantire un precoce recupero funzionale; il rinforzo muscolare può essere iniziato dopo la guarigione delle fratture, dopo quindi almeno 6 settimane. In caso di lesione tipo Bankart ossea (anteriore o posteriore), è importante invece utilizzare un tutore reggibraccio per almeno 2 settimane, con il braccio mantenuto rispettivamente in rotazione interna o esterna.
LA CLAVICOLA: TRATTAMENTO
Chirurgico
Lo standard di trattamento delle fratture di clavicola è quello conservativo. Tendenzialmente queste fratture guariscono bene, e nonostante viziose consolidazioni e/o potenziali inestetismi il recupero funzionale è ottimale. Il trattamento in tasca reggibraccio è il più indicato, mentre l’utilizzo del bendaggio a 8 non ha mostrato significativi vantaggi ed è meno tollerato dai pazienti9.
Fratture esposte, e fratture in cui uno o più frammenti sono a rischio di decubito, hanno un’indicazione chirurgica assoluta. Nei seguenti casi l’indicazione è relativa, e dipende strettamente dalla “personalità” della frattura:
- accorciamento e/o diastasi verticale > 2.5 cm;
- spalla flottante (doppia frattura di clavicola e collo glenoideo/glena);
- fratture che interessano l’arto superiore omolaterale;
- lesioni vascolo-nervose associate;
- scapola alata secondaria all’accorciamento della clavicola;
- presenza di fratture costali associate con deformità della parete toracica.
Bisogna sempre considerare che il trattamento chirurgico per le fratture di clavicola ha un alto tasso di complicanze, anche minori, legate alla presenza di mezzi di sintesi in sede sottocutanea.
Le fratture che coinvolgono il terzo medio presentano una scomposizione caratteristica; il capo mediale, trazionato dall’inserzione del muscolo sternocleidomastoideo, viene dislocato in alto e posteriormente; il capo laterale invece è tirato verso il basso dal peso dell’arto superiore ed è ruotato dalla presenza del grande pettorale. Il potenziale accorciamento è dovuto all’azione esercitata sul cingolo scapolare dai muscoli trapezio, gran dorsale e grande pettorale.
Le fratture del terzo laterale sono più frequentemente extra-articolari e composte; pertanto, guariscono bene senza complicanze. Il rischio di pseudoartrosi è piuttosto alto quando sono scomposte, ma ciò non si traduce necessariamente in uno scarso risultato clinico. Se associate a rottura dei legamenti CC, vi è indicazione chirurgica.
Le fratture mediali, a meno che la scomposizione non vada a comprimere le strutture mediastiniche site posteriormente, vengono trattate conservativamente2.
Vie di accesso
La clavicola è praticamente sottocutanea, pertanto l’accesso è molto semplice. È comunque importante mobilizzare contestualmente cute e sottocute, e incidere a tutto spessore la sovrastante fascia. La tipica incisione è trasversale, parallelamente all’asse maggiore della clavicola, discussa è la necessità di risparmiare i 3 nervi sovraclaveari; in alcuni casi è possibile eseguire un’incisione “a spallina” che rispetta le linee di Langer e ha migliori risultati estetici.
Mezzi di sintesi
Per prima cosa, è fondamentale evitare deperiostizzazioni massive, specie in direzione posteriore e inferiore. Il mezzo di sintesi più usato è la placca, impiantabile sia con tecnica aperta che mininvasiva. Si possono utilizzare placche rette modellate, da ricostruzione o premodellate. Se si ricerca una sintesi con stabilità assoluta, è possibile sfruttare la placca con funzione di compressione o di neutralizzazione, fissandola con almeno 3 viti bicorticali per ogni frammento. Se una sintesi a stabilità assoluta non è ottenibile, si può utilizzare una placca a ponte che risponda alle caratteristiche necessarie per quanto concerne lunghezza e densità delle viti; in quest’ultimo caso però, la placca da ricostruzione non è adatta a sopportare i carichi a cui è sottoposta la clavicola. Le placche possono inoltre essere impiantate superiormente o anteriormente. Quando sono poste superiormente, queste hanno un vantaggio biomeccanico ma bisogna prestare attenzione durante il posizionamento delle viti onde evitare danni alle strutture neurovascolari sottoclaveari; se messa anteriormente, la placca è meno prominente sui piani sovrastanti e le viti possono avere una lunghezza maggiore.
Per quanto concerne le fratture del terzo laterale, è possibile utilizzare mezzi di sintesi rigidi (placche di clavicola distale dedicate, placca con uncino subacromiale) o elastici (fili di Kirschner, cerchiaggi, suture)10; le placche con uncino acromiale sono più difficili da posizionare ma permettono una fissazione migliore soprattutto laddove il frammento distale sia particolarmente frammentato, ma possono determinare una riduzione dello spazio subacromiale con possibile impingement; inoltre, a queste fratture può spesso può associarsi una lesione dei legamenti CC, i quali necessitano di adeguata ricostruzione (viti, tight-rope o cerchiaggi).
In alternativa alla fissazione con placca e viti, è possibile l’inchiodamento endomidollare, sia per via anterograda che retrograda, con accesso rispettivamente anteromediale sul frammento prossimale o posterolaterale sul frammento distale. Si presta meglio al trattamento di fratture semplici (trasverse o oblique) e permette di avere ovviamente minori inestetismi; purtroppo, spesso si è assistito alla migrazione dei mezzi di sintesi con relativo decubito cutaneo, il quale necessita della rimozione dell’impianto2.
COMPLICANZE
La presenza di un mezzo di sintesi così superficiale può essere fastidiosa o, nel lungo periodo, mal tollerata dal paziente; inoltre è possibile che la ferita chirurgica si infetti, con dati riportati fino al 4.8% dei casi.
Altra complicanza estremamente frequente è l’intorpidimento in regione sovraclaveare, legato alla possibile lesione di tali nervi sensitivi durante l’incisione chirurgica: questo non correla con un risultato funzionale peggiore, ma anzi tende a scomparire nel corso dei mesi.
In caso di intervento chirurgico, le fratture del terzo medio hanno un rischio di mancata consolidazione del 2%. Fattori predisponenti sono l’elevata scomposizione, i traumi ad alta energia, l’età avanzata e le rifratture. Molto comune invece è la viziosa consolidazione in caso di trattamento conservativo: ogni frattura scomposta, trattata conservativamente, guarisce con un certo grado di viziosa consolidazione, ma a meno che non ci sia importante accorciamento o una rotazione del frammento laterale, non si apprezzano riduzioni del range di movimento né della forza massimale, soprattutto durante l’abduzione della spalla.
Quando la frattura coinvolge l’estremità distale (si vuole dire laterale?) della clavicola, in sede intrarticolare (Edimburgo tipo 3B2), il rischio è che possa svilupparsi nel tempo un’artrosi AC.
RIABILITAZIONE
In caso di trattamento conservativo, è raccomandato l’uso di un tutore reggibraccio per 4 settimane a scopo antalgico; in alternativa, è possibile utilizzare un bendaggio a 8 in caso di fratture scomposte del terzo medio, ma questo deve essere correttamente indossato e ritensionato giornalmente, evitando però l’eccessivo tensionamento che potrebbe provocare (in pazienti poco collaboranti: bambini e anziani) deficit neurovascolari dell’arto superiore o lesioni da decubito per compressione a livello ascellare.
Post-intervento chirurgico invece è indicata una tasca reggibraccio a scopo antalgico, con possibilità di eseguire una mobilizzazione attiva e passiva della spalla in base al dolore. Dopo 6 settimane, se la frattura è in via di guarigione, il paziente può iniziare gli esercizi di rinforzo muscolare. Attività sportiva estrema, sport di contatto e sollevamento di carichi elevati deve essere vietata fino alla guarigione della frattura, che si verifica in genere intorno ai 3 mesi.
CAPITOLO 43Bibliografia.
- Khan LAK, Bradnock TJ, Scott C, et al. Fractures of the clavicle. J Bone Jt Surg. 2009 Feb;91(2):447-60. doi:10.2106/JBJS.H.00034.
- Buckley RE, Moran CG, Apivatthakakul T. AO Principles of Fracture Management: Vol. 1: Principles, Vol. 2: Specific Fractures. Third edit. Thieme 2018.
- Goss TP. Double disruptions of the superior shoulder suspensory complex. J Orthop Trauma. 1993;7(2):99-106. doi:10.1097/00005131-199304000-00001.
- Ideberg R, Grevsten S, Larsson S. Epidemiology of scapular fractures incidence and classification of 338 fractures. Acta Orthop. Scand. 1995 OCt;66(5):395-7. doi:10.3109/17453679508995571.
- Goss TP. Fractures of the glenoid cavity. J Bone Joint Surg Am. 1992 Feb;74(2):299-305.
- Robinson CM, Ed F. Fractures of the clavicle in the adult: epidemiology and classification. J Bone Joint Surg Br. 1998 May;80(3):476-84. doi: 10.1302/0301-620x.80b3.8079.
- Ström P. Glenoid fractures of the shoulder. EFORT Open Rev. 2020 Oct 26;5(10):620-623. doi: 10.1302/2058-5241.5.190057.
- Brodsky JW, Tullos HS, Gartsman GM. Simplified posterior approach to the shoulder joint. A technical note. J Bone Joint Surg Am. 1987 Jun;69(5):773-4.
- Ersen A, Atalar AC, Birisik F, et al. Comparison of siple arm slign and figure of eight clavicula bandage for midshaft clavicula fractures. Bone Joint J. 2015 Nov;97-B(11):1562-5. doi: 10.1302/0301-620X.97B11.35588.
- Ropars M, Thomazeau H, Huten D. Clavicle fractures. Orthop Traumatol Surg Res. 201 Feb7;103(1S):S53-S59. doi:10.1016/j.otsr.2016.11.007