Instabilità di spalla
1Istituto Ortopedico G. Pini, ASST Pini-CTO, Milano; 2Università degli Studi di Milano
INTRODUZIONE
Con il termine di instabilità di spalla si fa riferimento al quadro clinico caratterizzato dall’incapacità di mantenere i corretti rapporti gleno-omerali.
Benché non esista ancora una definizione universalmente accettata1, è pratica comune definire “instabilità” quello spettro di condizioni anatomo-cliniche che portino a lussazioni o sublussazioni recidivanti di spalla.
È molto importante, dunque, non confondere il termine “lussazione” con il termine “instabilità”; benché le due cose siano spesso una conseguenza dell’altra, non è detto che una singola lussazione porti a un quadro di instabilità, né che quest’ultima sia strettamente correlata a un episodio traumatico.
Diverse sono le classificazioni delle instabilità di spalla, e tutt’ora non vi è una maggiormente utilizzata o validata; quella probabilmente più nota è la classificazione che ideò Matsen; egli divise l’instabilità di spalla in due grandi famiglie:
1. Instabilità traumatica unidirezionale, anche nota come TUBS; quadro caratterizzato da instabilità:
unidirezionale (anteriore o posteriore);
traumatica;
lesione di Bankart associata;
trattamento chirurgico.
2. Iperlassità multidirezionale atraumatica, nota anche come AMBRI (concetto poi ripreso dalla definizione di Multidirectional Shoulder Instability-MDI):
atraumatica (spesso sublussazioni);
multidirezionale;
spesso bilaterale;
trattamento di prima scelta è conservativo, solamente se fallisce quest’ultimo si propone intervento chirurgico.
ANATOMIA E BIOMECCANICA
La superficie glenoidea è circa un terzo della superficie della testa omerale; questa caratteristica rende la spalla un’articolazione intrinsecamente instabile.
Ci sono però diverse strutture che concorrono a garantire un’adeguata stabilità, soprattutto considerando l’ampio range di movimento (ROM) garantito dalla spalla.
Fattori statici
- Labbro glenoideo: è una struttura fibrocartilaginea che circonda la superficie della glena e ha una doppia funzione: aumenta la superficie glenoidea (di circa il 30-50%) e collabora a mantenere la pressione intra-articolare negativa.
- Pressione negativa: la pressione intra-articolare negativa collabora a garantire la stabilità della spalla, in particolare quando il braccio è in posizione di riposo
- Capsula articolare: la capsula articolare agisce da stabilizzatore soprattutto con braccio abdotto e ruotato
- Legamenti gleno-omerali: la capsula articolare è rinforzata dai legamenti gleno-omerali; questi ultimi sono tesi ai massimi gradi del movimento, ed è per questo che sono i principali stabilizzatori nell’”end-ROM”.
Sono 3:
- IGHL: legamento gleno-omerale inferiore: questo legamento è teso in abduzione e stabilizza l’omero sia in extrarotazione (banda anteriore) che in intrarotazione (banda posteriore).
- MGHL: legamento gleno-omerale medio: limita la traslazione anteriore della testa a braccio abdotto di circa 45° ed extrartuotato.
- SGHL: legamento gleno-omerale superiore (insieme a legamento coraco-omerale): limitano la traslazione inferiore e posteriore a braccio addotto.
Intervallo dei rotatori: è ampiamente dimostrato il suo ruolo nella stabilità di spalla2. Infatti, limita la traslazione inferiore e l’extrarotazione della spalla. Inoltre, limita la traslazione antero-posteriore a braccio addotto
Fattori dinamici
- Cuffia dei rotatori: i tendini costituenti la cuffia dei rotatori sono importanti stabilizzatori, specie nel mid-ROM. Oltre i 40 anni un’alta percentuale di pazienti, riporta anche una lesione della cuffia dei rotatori dopo una lussazione di spalla3
- Muscolatura scapolo-toracica: considerata uno stabilizzatore dinamico; infatti, esistono quadri di instabilità di spalla associata a discinesie scapolari4
INQUADRAMENTO CLINICO
Anamnesi
Fondamentale per un corretto inquadramento diagnostico è un’accurata anamnesi.
È infatti importante indagare l’età del paziente (per meglio ipotizzare quali lesioni possano associarsi), il meccanismo traumatico (posizione del braccio, direzione della lussazione, tipo di trauma che ha portato alla lussazione), il numero di precedenti episodi analoghi ed eventuali precedenti clinici nonché l’attività sportiva (essenziale per la scelta del trattamento.
Non è da sottovalutare l’importanza di un’anamnesi generale, poiché diverse condizioni morbose sono associate all’instabilità di spalla: epilessia, sindrome di Marfan e sindrome di Ehlers-Danlos5.
ESAME CLINICO
Molto importante è svolgere un esame obiettivo completo della spalla, per andare alla ricerca di potenziali condizioni associate:
traumi della acromion-claveare, lesioni della cuffia dei rotatori, SLAP-lesion.
Non ultimo è richiesta un’accurata valutazione nervosa periferica; una delle più temibili complicanze, sia per quanto riguarda la chirurgia ma che può verificarsi anche dopo riduzione incruenta di una lussazione, è una lesione del nervo circonflesso ascellare. Spesso fortunatamente si tratta di una lesione a prognosi favorevole con ripresa completa6.
Bisogna poi effettuare tutti quei test specifici per instabilità e/o iperlassità:
- Apprehension test: l’esaminatore pone il braccio del paziente in posizione di abduzione ed extrarotazione; se il paziente avverte la paura che si possa lussare la spalla, il test è positivo. Questo è legato alla lesione dei meccanocettori e quindi a un’alterata propriocezione. Da notare come in alcune lesioni del labbro legate prevalentemente a una sublussazione (vedi dopo), il paziente non abbia la percezione che la spalla si lussi, ma avverta dolore. Così descritto il test serve a valutare l’instabilità anteriore, ma analogamente può esser eseguito per valutare l’instabilità posteriore.
- Relocation test: paziente supino, arto abdotto ed extraruotato (apprehension). Se l’esaminatore con una mano “preme” la testa dell’omero, ricentrandola sulla glena, e il paziente perde il timore che la spalla lussi, il test è positivo.
- “Anterior o posterior drawer test” e “load and shift test”: sono due test volti a esaminare la traslazione antero-posteriore dell’omero, a paziente supino (anterior o posterior drawer) o seduto (load and shift). L’esaminatore con una mano blocca il complesso scapolo-toracico e con l’altra trasla in senso antero-posteriore la testa dell’omero.
- Gagey test: utile per valutare la capsula inferiore, specie in quei casi di instabilità od iperlassità multidirezionale. Forzando in iperabduzione il braccio (stabilizzando con l’altra mano la scapolo-toracica), si va a testare la lassità della capsula inferiore.
- Sulcus sign: anche questo test è mirato alla valutazione della capsula inferiore in caso di instabilità multidirezionale. L’omero del paziente è trazionato lungo il suo asse; si valuta il solco subacromiale che si viene così a formare.
- Kim test e Jerk test: mirati alla valutazione del labbro postero-inferiore. L’esaminatore afferra il braccio del paziente e lo forza traslandolo postero-inferiormente così da valutare eventuali lesioni labrali.
LESIONI ASSOCIATE
Diverse sono le lesioni anatomiche che possono prodursi in seguito a lussazioni di spalla; per semplificare possono esser classificate in:
Lesioni ossee
- Hill-Sachs e McLaughlin (o Reverse Hill-Sachs): è una lesione della testa omerale causata dall’impatto di quest’ultima contro la glena. La prima, tipica dell’instabilità anteriore, si localizza postero-superiormente; la seconda, tipica dell’instabilità posteriore, si localizza anteriormente.
- Una lesione di Hill-Sachs può essere on-track od off-track. Questo è molto importante poiché le lesioni off-track sono quelle che portano a lussazioni recidivanti e quindi richiedono trattamento mirato.
- Bony defect: ripetute lussazioni/sublussazioni portano a una progressiva erosione della glena, riducendone così la superficie e rendendola insufficiente.
- È fondamentale valutarlo e quantificarlo, in quanto può cambiare la scelta di trattamento.
Lesioni capsulolegamentose
- in caso di lussazione di spalla ci può essere un coinvolgimento delle strutture capsulo-legamentose. Una lesione tipica è la
- HAGL (humeral avulsion of gleno-humeral ligaments), dove si ha un’avulsione del LGOI dal versante omerale.
Lesioni del labbro glenoideo
- Anteriore: diverse lesioni del labbro anteriore sono descritte:
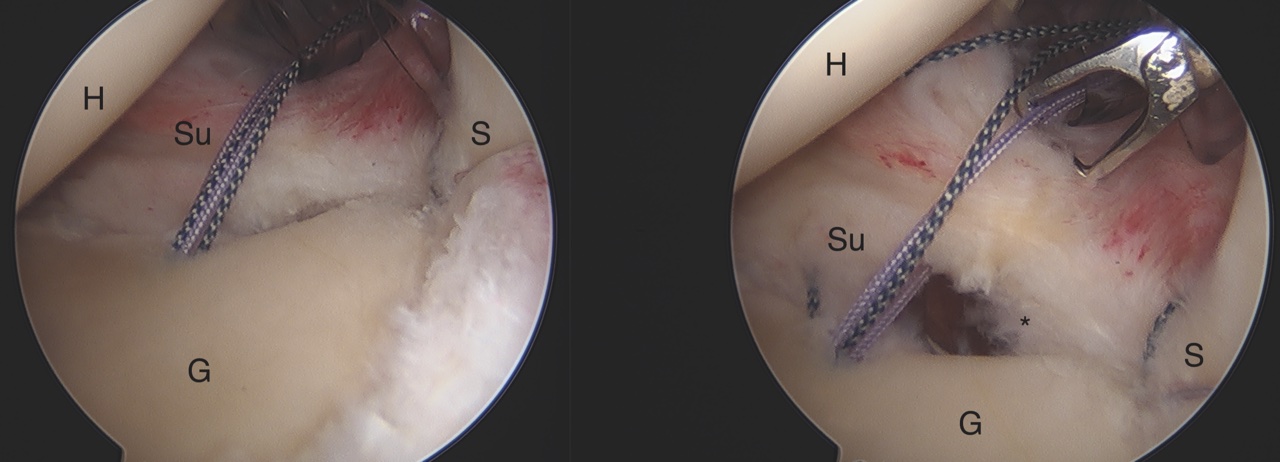
- Bankart: completo distacco del labbro anteriore. Se la lesione del labbro è causata da un distacco osseo, di chiama Bankart-ossea. Di cruciale importanza è sottolineare che queste lesioni sono sottoequatoriali e non vanno confuse con alterazioni del labbro al di sopra delle ore 3 o 9 (es SLAP o normali varianti anatomiche).
- ALPSA: distacco del labbro ma con periostio intatto e conseguente medializzazione e cicatrizzazione del labbro lesionato.
- Perthes: lesione del labbro con periostio intatto senza dislocazione del labbro lesionato (più spesso causa di dolore che di instabilità).
- GLAD: lesione del labbro (spesso incompleta) con associato difetto cartilagineo (più spesso causa di dolore che di instabilità).
- Posteriore:
- Reverse Bankart: lesione completa del labbro posteriore con distacco del periostio.
- Kim-lesion: lesione incompleta del labbro posteriore, senza un suo completo distacco.
TRATTAMENTO
Il trattamento dell’instabilità di spalla è argomento davvero vasto e tutt’ora oggetto di dibattito in letteratura.
Ad oggi la comunità scientifica è d’accordo sul trattare il primo episodio di lussazione in maniera conservativa, (salvo pazienti molto giovani e che praticano sport ad alto rischio, nei quali può esser considerato il trattamento chirurgico già dopo un primo episodio) con tutore per 3 settimane (previa ovviamente riduzione della lussazione) e successiva fisioterapia.
Si sta però iniziando a valutare l’opportunità di trattare chirurgicamente già un primo episodio di lussazione7, in pazienti molto selezionati, in quanto è dimostrato come il tasso di recidiva in alcuni casi sia davvero elevato.
Vi è invece consenso unanime sul trattare chirurgicamente i quadri di instabilità conclamata.
Ciò che è oggetto di costante ricerca è quale sia il trattamento di scelta.
Bisogna porre molta attenzione nella scelta del trattamento; una delle principali complicanze è la recidiva dopo chirurgia, ed è per questo che un’attenta valutazione del paziente, un adeguato bilancio delle lesioni e una grande attenzione alle richieste funzionali sono necessarie al fine di ottenere un buon risultato.
Focalizzeremo l’attenzione sull’instabilità anteriore, essendo quella di gran lunga più frequente, citando solamente alcuni dei principali interventi che è possibile effettuare in caso di instabilità posteriore o MDI.
Anteriore
Possiamo dividere gli interventi chirurgici in due grandi famiglie:
Procedure sui tessuti molli oppure procedure su tessuto osseo.
La scelta tra una o l’altra “famiglia” è molto variabile, vi sono però delle evidenze scientifiche su cui poter costruire un algoritmo di trattamento e da cui poi poter variare a seconda delle preferenze del chirurgo, dell’evidenza scientifica e dell’esperienza personale.
In generale possiamo dire che la scelta del trattamento dipende da:
Caratteristiche del paziente (età, sport, esigenze funzionali, numero di lussazioni)
Lesioni associate (in particolare bisogna valutare la perdita di sostanza ossea glenoidea, la presenza di una lesione di hill-sachs e/o lesioni del labbro).
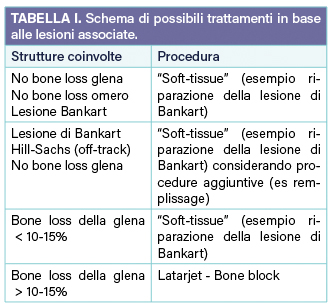
Si può schematizzare come riassunto in Tabella I8.
- SOFT TISSUE: diverse sono le tecniche descritte in Letteratura.
- Riparazione della lesione del labbro: tecnica chirurgica di più frequente utilizzo, in cui si procede a riparazione delle lesioni del labbro con utilizzo di ancorette e fili di sutura.
- Remplissage: indicata in caso di lesioni di Hill-Sachs di grandi dimensioni. Consiste nel “riempire” il difetto osseo con l’utilizzo dell’infraspinato.
- Altre tecniche descritte, e meno utilizzate, sono: plastica del labbro glenoideo con il tendine del capo lungo del bicipite; ASA (tenodesi del terzo prossimale del sottoscapolare al margine anteriore della glena).
- BONE PROCEDURES: il concetto cardine è la ricostruzione del difetto osseo glenoideo (od omerale) con un graft osseo. Questi possono variare e sono perciò descritti diversi interventi.
- Latarjet: di certo il più praticato e più famoso, consiste nella trasposizione dell’apofisi coracoide e del tendine congiunto con conseguente fissazione al margine anteriore della glena. Quest’intervento, oltre a ristabilire un’adeguata superficie glenoidea, sfrutta il principio dello sling-effect, grazie al passaggio del tendine congiunto attraverso le fibre del sottoscapolare.
- Bristow: analoga alla Latarjet ma si utilizza solo l’apice della coracoide.
- Trillat: si pratica un’osteotomia parziale della coracoide.
- Sono descritti numerosi altri graft ossei utilizzabili per questi interventi: cresta iliaca, tibia distale, quarto laterale di clavicola.
- Bone-block: procedura descritta che permette di colmare il gap osseo + riparazione dei tessuti molli (nasce con cresta iliaca ma ad oggi utilizzati anche allograft o xenograft).
Posteriore e mdi
Di fronte a quadri di instabilità posteriore o di MDI, altri sono i trattamenti descritti in Letteratura:
- ritensionamento capsulare circonferenziale, nei casi di MDI;
- osteotomia derotativa omerale, osteotomia della glena, bone-block posteriori, riparazione artroscopica di lesioni labrali posteriori, procedura di McLaughlin, Putti-Platt inversa. Alcuni di questi trattamenti sono considerati ormai superati, ma si rimanda a letteratura mirata per ulteriori approfondimenti.
CAPITOLO 38Bibliografia.
- Alkaduhimi H, Connelly JW, van Deurzen DFP et al. High Variability of the Definition of Recurrent Glenohumeral Instability: An Analysis of the Current Literature by a Systematic Review. Arthrosc Sport Med. Rehabil. 2021;3(3):e951-e966. doi: 10.1016/j.asmr.2021.02.002doi:10.1016/j.asmr.2021.02.002.
- Karovalia S, Collett DJ, Bokor D. Rotator interval closure: Inconsistent techniques and its association with anterior instability. A literature review. Orthop Rev 2019;11(3):154-160. doi: 10.4081/or.2019.8136.
- Stayner LR, Cummings J, Andersen J, et al. Shoulder Dislocations 40 Years of Age. Orthop Clin North Am. 2000 Apr;31(2):231-9. doi: 10.1016/s0030-5898(05)70143-7.
- Struyf F, Cagnie B, Cools A, et al. Scapulothoracic muscle activity and recruitment timing in patients with shoulder impingement symptoms and glenohumeral instability. J. Electromyogr. Kinesiol. 2014 Apr;24(2):277-84. doi: 10.1016/j.jelekin.2013.12.002.
- Housset V, Nourissat G. Arthroscopic Capsular Plication for Multidirectional Shoulder Instability in Hypermobile Ehlers-Danlos Syndrome Patients. Arthrosc. Tech. 2021 Nov 18;10(12):e2767-e2773. doi: 10.1016/j.eats.2021.08.024.
- Gutkowska O, Martynkiewicz J, Urban M, et al. Brachial plexus injury after shoulder dislocation: a literature review. Neurosurg. Rev. 2020;43(2):407-423. doi: 10.1007/s10143-018-1001-x.
- Grumet RC, Bach BR, Provencher MT. Arthroscopic Stabilization for First-Time Versus Recurrent Shoulder Instability. Arthrosc Tech. 2021 Nov 18;10(12):e2767-e2773. doi: 10.1016/j.eats.2021.08.024.
- Brzòska R, Milano G, Randelli PS, et al. 360° Around Shoulder Instability. Berlin: Springer 2020.