La sindrome compartimentale e la sindrome di Volkmann
Cattedra di Ortopedia e Traumatologia, Università “Magna Graecia”, Catanzaro
gasparini@unicz.it
DEFINIZIONE
In ambito ortopedico la sindrome compartimentale è sostenuta da un aumento critico della pressione in uno o più compartimenti anatomici di un arto, cui consegue la sofferenza ischemica dei tessuti in esso contenuti. Il quadro clinico che la caratterizza è acuto e ingravescente e rappresenta un’urgenza non differibile in quanto la mancata o tardiva decompressione del compartimento esita nella necrosi più o meno estesa dei muscoli. A questo inquadramento si è progressivamente giunti con vari contributi nella seconda metà degli anni ‘50 del secolo scorso, fino ai contributi di Matsen1 (che nel 1975 ne descrisse la patogenesi) e di Mubarak2 (che nel 1976 descrisse la metodica di misurazione della pressione intracompartimentale). Volkmann, nel 1881, aveva descritto una sindrome a carico dell’arto superiore (caratterizzata da retrazione fibrosa dei muscoli flessori dell’avambraccio con deformità ad artiglio della mano) denominata “contrattura ischemica di Volkmann” da Hildebrand nel 19063. Questo quadro clinico rappresenta l’esito di una s. compartimentale acuta. Quindi, pur se correlate, queste due entità nosologiche vanno distinte.
La s. compartimentale può manifestarsi raramente in forma cronica (chronic exertional compartment syndrome, CECS), dopo attività fisica particolarmente prolungata e intensa, come descritto nel 1912 da Wilson.
EPIDEMIOLOGIA
L’incidenza annua della s. compartimentale acuta è di 3,1 su 100.000 persone (con rapporto M:F pari a 9:1) e rappresenta lo 0,1% delle patologie ortopediche4. Il segmento più frequentemente coinvolto è l’avambraccio assieme alla mano. In ordine decrescente di frequenza possono essere interessati la gamba, la coscia, il piede o la regione glutea. A carico dell’arto inferiore la causa principale è rappresentata dalle fratture esposte di tibia. I pazienti più giovani hanno un rischio maggiore di sviluppare la s. compartimentale a livello dell’arto inferiore rispetto agli anziani, poiché nei primi la massa muscolare è maggiormente rappresentata e di conseguenza l’edema e l’ematoma determinano l’insorgenza più rapida del danno.
Le forme croniche si verificano nel 95% dei casi a livello della gamba (compartimento anteriore o laterale) e nella maggioranza dei casi nelle giovani donne, solitamente atlete.
ETIOLOGIA
La s. compartimentale è causata dall’aumento della pressione in uno o più compartimenti anatomici di un arto che può essere determinata acutamente da traumi da schiacciamento, lesioni arteriose, emboli arteriosi, emorragie intramuscolari, fratture esposte e chiuse e lussazioni; esempi tipici sono le fratture sovracondiloidee dell’omero, specialmente in età pediatrica, e le fratture biossee di avambraccio. Tra le altre cause ricordiamo le ustioni, le infezioni e il morso di serpente. Tra le cause non traumatiche sono incluse cause iatrogene, come la somministrazione di farmaci per via endovenosa, il confezionamento di apparecchi gessati o bendaggi molto stretti, l’utilizzo del tourniquet per l’ischemia intraoperatoria e il trattamento chirurgico delle fratture, soprattutto l’inchiodamento endomidollare nei pazienti pediatrici.
La contrattura ischemica di Volkmann si presenta come esito di una s. compartimentale, più comunemente dopo un trauma dell’arto superiore, specialmente a seguito delle fratture sovracondiloidee omerali, anche in età pediatrica.
L’attività fisica prolungata ed eccessivamente intensa può provocare un aumento del volume muscolare fino al 20%, fattore responsabile di una s. compartimentale a insorgenza cronica.
PATOGENESI
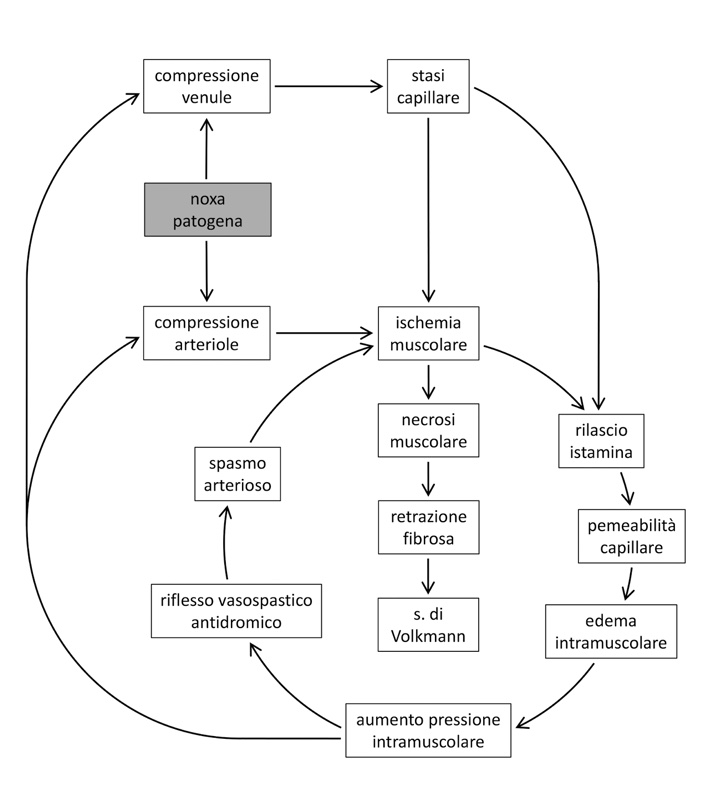
Le estremità sono costituite da compartimenti anatomici separati, delimitati da tessuto fasciale (un connettivo denso e inestensibile) e contenenti gruppi muscolari e strutture neurovascolari. Raggiunto il valore di pressione intracompartimentale di circa 15-20 mmHg, si determina la compressione sia dei vasi linfatici (con interruzione del drenaggio del liquido interstiziale) sia delle venule (con rallentamento del flusso nel letto capillare e conseguente riduzione della perfusione tissutale)5. L’ipovolemia e l’ipotensione marcate accentuano questi effetti. In questa fase la patologia è ancora reversibile. Se, viceversa, l’iperpressione intracompartimentale perdura, si innesca una serie di circoli viziosi (Fig. 1) che determinano il richiamo di cellule infiammatorie che, rilasciando citochine, incrementano ulteriormente, in sequenza, la permeabilità vascolare, l’edema e la pressione intracompartimentale; con valori di 30 mmHg si determina una ischemia completa6.
Va inoltre considerato il danno da riperfusione dopo un periodo prolungato di ischemia, con produzione di radicali dell’ossigeno, perossidazione lipidica e distruzione della membrana cellulare. Il corrispettivo clinico di queste fasi evolutive è rappresentato dalla s. compartimentale acuta.
Nella s. di Volkmann, il tessuto muscolare necrotico viene sostituito da tessuto fibroso che determina retrazione tendinea e formazione di aderenze con i muscoli eventualmente vitali.
ANATOMIA PATOLOGICA
La tolleranza all’ischemia varia in base al tipo di tessuto. Tra tutti i tessuti coinvolti, quello muscolare è il più sensibile. L’ischemia prolungata determina necrosi e formazione di tessuto fibrotico retraente. Tra i compartimenti dell’avambraccio, quello volare è il più comunemente coinvolto. La necrosi muscolare massiva può anche determinare rabdomiolisi con conseguente danno renale acuto fino all’insufficienza renale.
La s. di Volkmann, relativamente all’arto superiore, è classicamente suddivisa in tre forme. Nella forma lieve è interessato il flessore profondo delle dita ed è presente una contrattura in flessione del 3° e 4° dito in assenza di deficit sensitivi. Nella forma moderata sono interessati il flessore profondo delle dita, il flessore lungo del pollice, il flessore superficiale delle dita, il flessore ulnare e radiale del carpo e sono presenti la contrattura delle dita e del polso e un minimo deficit sensitivo ulnare e radiale. Nella forma grave il processo è esteso anche ai muscoli estensori, la mano presenta una notevole rigidità e una riduzione importante della sensibilità.
SINTOMATOLOGIA
Il tempo che intercorre dall’evento iniziale all’insorgenza dei sintomi può variare da minuti ad alcune ore. Generalmente la compromissione funzionale del tessuto muscolare avviene dopo 2-4 ore di ischemia, e la perdita funzionale irreversibile dopo 4-12 ore. I nervi periferici sono meno suscettibili all’ischemia: dopo circa un’ora dall’inizio del danno si verifica una neuroaprassia reversibile e dopo 8-24 ore un’assonotmesi irreversibile.
Le classiche “5 P” (pain, pallor, paraesthesia/hypoesthesia, paresis/paralysis, pulselessness, ovvero dolore, pallore, parestesie/ipoestesia, paresi/paralisi e assenza di polso) sono state storicamente considerate i segni tipici per la diagnosi di s. compartimentale. Tuttavia, questi segni sono tipici dell’ischemia arteriosa e, dunque, tardivi. Per una diagnosi precoce è di fondamentale importanza il dolore, a volte crampiforme, sproporzionato rispetto al danno anatomico subìto, incrementato dalla palpazione e dall’elongazione passiva e non responsivo agli analgesici. È inoltre possibile rilevare alla palpazione la tensione del compartimento coinvolto.
Quando è interessato l’avambraccio, sono presenti edema e tensione a carico sia dell’avambraccio che della mano; le articolazioni interfalangee e il polso sono atteggiate in flessione. Qualsiasi movimento di estensione passiva delle dita provoca intenso dolore. A livello dell’arto inferiore il dolore si acuisce durante l’esecuzione della flesso-estensione delle dita del piede. La sensibilità a carico dei polpastrelli può essere diminuita. Possono altresì verificarsi parestesie e ipoestesia; l’anestesia completa oppure la paresi compaiono in genere tardivamente e non sono costanti. La discriminazione a due punti e i test di vibrazione possono essere utili nella determinazione dell’ischemia nervosa. Tuttavia, l’assenza di segni neurologici non permette di escludere la s. compartimentale. Solitamente la perdita del polso radiale e/o ulnare avviene in una fase tardiva, quando la pressione intracompartimentale raggiunge i valori della pressione sistolica, a meno che non vi sia un danno arterioso diretto.
La s. di Volkmann è caratterizzata da un atteggiamento in flessione del gomito, pronazione dell’avambraccio, flessione del polso e adduzione del pollice con le articolazioni metacarpo-falangee in estensione e le articolazioni interfalangee in flessione con impossibilità all’estensione delle stesse; il test dell’intrinsic minus (possibile l’estensione delle dita quando il polso viene flesso a 90°) è positivo. La contrattura di Volkmann deve essere differenziata dal morbo di Dupuytren e dalla pseudo-contrattura di Volkmann, quest’ultima definita come l’incapacità di estendere completamente le dita, a causa di intrappolamento meccanico, in pazienti con fratture dell’avambraccio, in assenza di segni di ischemia 6 e può essere osservata nell’età pediatrica a causa dell’intrappolamento del flessore profondo delle dita all’ulna fratturata.
DIAGNOSTICA
La s. compartimentale può essere diagnosticata, oltre che sulla base della clinica, mediante misurazione della pressione intracompartimentale. La misurazione può essere eseguita in tutti i compartimenti del distretto interessato mediante un dispositivo portatile, che comporta l’utilizzo di un ago che viene inserito all’interno del compartimento con un’inclinazione di 45°rispetto al piano cutaneo; successivamente si iniettano da 0,3 a 1 ml di soluzione fisiologica in base al dispositivo utilizzato. È necessario ottenere misurazioni della pressione in tutti i compartimenti dell’estremità coinvolta, specialmente quando si analizzano avambraccio e gamba. Il dato va interpretato in considerazione del quadro clinico generale. Valori superiori ai 30 mmHg pongono indicazione al trattamento chirurgico.
TRATTAMENTO
La s. compartimentale costituisce un’urgenza non differibile e va trattata chirurgicamente entro le 6-8 ore dalla comparsa dei sintomi precoci. Nell’immediato vanno rimossi eventuali bendaggi o apparecchi gessati. La fasciotomia deve essere eseguita nei pazienti normotesi con sintomatologia suggestiva e pressione compartimentale superiore a 30 mmHg. Si esegue anche quando il periodo di insorgenza dell’aumento della pressione è sconosciuto. Inoltre, è consigliabile eseguire questa procedura nei pazienti non collaborativi o incoscienti con una pressione compartimentale superiore a 30 mmHg e nei pazienti ipotesi con sintomatologia suggestiva e pressione compartimentale superiore a 20 mmHg. Come regola generale, in caso di dubbio, il compartimento dovrebbe essere liberato. Dopo l’intervento la fascia non va suturata e si applicano dei punti di sutura cutanea lassi senza tensionare i lembi. Una medicazione con garze grasse ed eventualmente l’utilizzo della vacuum terapia a pressione negativa sono raccomandate. La sutura cutanea può essere tensionata nei giorni successivi, quando l’edema si ridurrà. Piccole perdite di sostanza cutanea possono guarire per seconda intenzione o, se di dimensioni maggiori, entro i 5 giorni dall’intervento vanno trattate con innesti cutanei. Quasi un terzo dei pazienti presenta complicanze postoperatorie a carico dei tessuti molli e della cute: necrosi, deiscenza della ferita, infezione o necrosi dell’innesto cutaneo. Inoltre, alterazioni della sensibilità cutanea e prurito sono frequentemente riscontrate.
Nella fasciotomia volare dell’avambraccio si pratica un’incisione curvilinea a convessità radiale, dall’epitroclea fino al palmo per liberare il tunnel carpale incidendo il legamento trasverso del carpo. L’intervallo tra il flessore ulnare del carpo e il flessore superficiale delle dita viene utilizzato per il rilascio dei compartimenti profondi e superficiali in corrispondenza del fascio neurovascolare ulnare. Si valuta l’epimisio di ciascun muscolo: nel caso in cui sia teso si incide longitudinalmente. Se il muscolo appare grigio o scuro, la prognosi può essere sfavorevole.
Di solito la fasciotomia volare decomprime sufficientemente anche la muscolatura dorsale, ma se si sospetta ancora il coinvolgimento dei compartimenti dorsali, sarà necessario rilasciare anche questi ultimi incidendo nell’intervallo tra l’estensore radiale breve del carpo e l’estensore comune delle dita. Nel postoperatorio il gomito non dovrà essere flesso oltre i 90°. Il braccio è mantenuto in posizione antideclive per 24-48 ore dopo l’intervento.
Il trattamento della s. di Volkmann può essere conservativo o chirurgico. Il primo, da utilizzare esclusivamente nelle forme lievi diagnosticate in fase precoce, consiste nel posizionamento antideclive dell’arto, nella mobilizzazione attiva e passiva del polso e delle dita, e nell’utilizzo di tutori statici e dinamici. Per i pazienti che presentano una forma moderata si predilige eseguire un intervento chirurgico con rimozione del tessuto necrotico, teno-miolisi e neurolisi dei nervi mediano e ulnare, mentre nella forma grave si esegue una teno-miolisi e neurolisi più estesa associata a una trasposizione tendinea secondo la tecnica di Page-Gosset-Scaglietti. Si può ricorrere anche ai trapianti muscolari vascolarizzati e il sito donatore più utilizzato è il muscolo gracile.
COMPLICANZE
È stato riportato che la mortalità nei pazienti con s. compartimentale sia del 15%, ma si ritiene che questo dato sia da attribuirsi alla presenza di traumi concomitanti. La rabdomiolisi è stata segnalata nel 40% dei casi, con conseguente rischio di danno renale. In caso di ritardo nel trattamento può configurarsi il quadro della s. di Volkmann. Tra i pazienti sopravvissuti il tasso di amputazione è del 5,7-12,9%.
CAPITOLO 34Bibliografia.
- Matsen RA III, Clawson DK: Compartmental syndromes: A unified concept. Clin Orthop. 1975;113:8-14.
- Mubarak SJ, Hargens AR, Owen LA, et al. The wick catheter technique for measurement of intracompartmental pressure: a new research and clinical tool. J Bone Joint Surg Am 1976;58:1016.
- Hildebrand 0: Die Lehre von den ischamische Muskellahmungcn un Kontrakturen. Samml klin Vortrage 1906;122:437.
- Jobe MT. Compartment syndromes and Volkmann contracture. In: Canale ST, Beaty JH, eds. Campbell’s Operative Orthopaedics. 11th ed. Philadelphia, Pa: Mosby Elsevier 2007.
- Coccolini F, Malbrain MLNG, Kirkpatrick AW. Compartment Syndrome. New York: Springer 2020.
- Mirza TM, Taqi M. Volkmann Contracture. 2022 Aug 29. In: StatPearls. Treasure Island (FL): StatPearls Publishing 2022 Jan. PMID: 32491686.