I sistemi di fissazione: principi e biomeccanica
1 Clinica Ortopedica, Azienda Ospedaliera Universitaria delle Marche, Dipartimento di Scienze Cliniche e Molecolari, Università Politecnica delle Marche, Ancona; 2 IRCCS Istituto Nazionale Ricovero e Cura per Anziani (INRCA), Ancona; 3 Dipartimento di Ortopedia e Traumatologia, Azienda Sanitaria Locale di Macerata, Ospedale Generale Provinciale di Macerata, Macerata; Dipartimento di Ortopedia e Traumatologia, Azienda Sanitaria Locale di Ancona, Ospedale Carlo Urbani di Jesi, Jesi (An); Reparto di Ortopedia, Casa di Cura Santa Maria Maddalena, Occhiobello (RO)
Uno studente chiese all’antropologa Margaret Mead quale riteneva fosse il primo segno di civiltà in una cultura. Lo studente si aspettava che Mead parlasse di ami, pentole di terracotta o macine di pietra. Ma non fu così.
Mead disse che il primo segno di civiltà in una cultura antica era un femore rotto e poi guarito. Spiegò che nel regno animale, se ti rompi una gamba, muori. Nessun animale sopravvive a una gamba rotta abbastanza a lungo perché l’osso guarisca.
Un femore rotto che è guarito è la prova che qualcuno si è preso il tempo di stare con colui che è caduto, ne ha bendato la ferita, lo ha portato in un luogo sicuro e lo ha aiutato a riprendersi.
Mead disse che aiutare qualcun altro nelle difficoltà è il punto preciso in cui la civiltà inizia.
Questo aneddoto, che è ormai ubiquitario su internet quasi parola per parola in molte lingue, è probabilmente apocrifo per molti motivi, come mostrato da Gideon Lasco su sapiens.org1. Al di là della facile retorica buonistica del racconto e delle plausibili controdeduzioni di Lasco, l’esempio può servire alla nostra specialità per sottolineare come la pratica di aggiustare (o di rompere) le ossa sia una pratica molto antica, e come la capacità di stabilizzare e far guarire le fratture sia da sempre fondamentale per garantire le possbilità di sopravvivenza, funzionalità e oggi diremmo anche per la qualità della vita di un essere umano.
INTRODUZIONE
Scopo del trattamento delle fratture è quello di ottenere una riduzione che ripristini l’anatomia delle strutture coinvolte e una stabilità sufficiente a garantire la formazione di un corretto callo osseo che consenta di ripristinare la funzione di sostegno e mobilità prevista per il segmento scheletrico fratturato. Quando la stabilità non può essere ottenuta con metodi incruenti (apparecchi gessati, stecche, tutori, ecc.) è necessario procedere a una fissazione chirurgica. Scopo del presente capitolo è quello di descrivere le caratteristiche salienti e le considerazioni biomeccaniche alla base dei più comuni sistemi di fissazione chirurgica delle fratture.
CENNI STORICI
Sebbene la data precisa dell’uso iniziale degli impianti ortopedici non possa essere stabilita con certezza, le prime documentazioni di tecniche chirurgiche per il trattamento delle fratture risalgono almeno alla fine del XVIII e all’inizio del XIX secolo. Tuttavia, ancora nella prima metà del XX secolo i metodi di stabilizzazione più utilizzati erano immobilizzazione in gesso e trazione trans-scheletrica, con risultati non ottimali.
La storia della fissazione esterna trova le sue origini nell’antichità. Già Ippocrate intorno al 400 a.c. scrisse riguardo un semplice fissatore esterno utilizzato per immobilizzare una frattura di tibia, con delle prese cutanee e non ossee. Fu Malgaigne nel 1840 che per primo utilizzò dei pin ossei percutanei legati a una “cinta” in pelle esterna per la rudimentale stabilizzazione delle fratture. Parkhill nel 1894 ideò quello che può essere definito il primo fissatore esterno monoassiale, successivamente migliorato nella versione più simile a quella odierna da Lambotte (1902), da Codivilla, Steinmann e Kirschner e infine da Hoffmann.
Durante questo periodo, l’uso di fili di cerchiaggio rappresentava il metodo più comune di fissazione interna. La prima descrizione di fissazione interna mediante l’uso di placche e viti fu descritta da Carl Hansmann nel 1858 ad Amburgo. Tuttavia, Arbuthnot Lane (1892) e soprattutto Albin Lambotte (1905) sono considerati i fondatori di quella che proprio Lambotte nel 1862 per primo chiamò con il termine “osteosynthèse”. Il metodo fu ulteriormente sviluppato da Sherman nella prima parte del XX secolo, e soprattutto da Robert Danis, pioniere della riduzione anatomica e della sintesi rigida con placca e viti, riassunta nel suo “théorie et pratique de l’ostéosynthése” (1949).
Contemporaneamente, il primo a sperimentare l’uso di un chiodo endomidollare pare sia stato Nicholas Senn nel 1893, ma furono Rush nel 1937 e poi Ender a Vienna a dare il loro nome rispettivamente a 2 tipi di chiodi ancora in uso fino a oggi. Gerhard Küntscher, ideatore dell’omonimo chiodo nel 1939, diede impulso alla tecnica rendendola affidabile e diffusa già durante la Seconda guerra mondiale. L’ulteriore sviluppo si ebbe con i chirurghi Grosse e Kempf, che introdussero la possibilità di bloccare i chiodi con delle viti.
Tra i più istruttivi e longevi maestri del Novecento nella tecnica di trattamento delle fratture possiamo annoverare Lorenz Böhler (1885-1973), il primo in Europa a creare un ospedale esclusivamente dedicato ai traumi scheletrici e culturalmente molto vicino a vari colleghi italiani2.
In Italia numerosi maestri dell’Ortopedia hanno dato il proprio contributo all’evoluzione dei mezzi di sintesi in traumatologia (Codivilla, Putti, Scaglietti, Marchetti e Vicenzi, De Bastiani e altri).
CLASSIFICAZIONE DEI MEZZI DI FISSAZIONE (OSTEOSINTESI)
Con il termine di osteosintesi (dal greco οστεον = osso e σύντίθημι= mettere insieme) si indica qualsiasi intervento chirurgico volto ad affrontare e/o stabilizzare i frammenti di una frattura attraverso l’impianto di dispositivi.
I mezzi di sintesi o di fissazione possono essere distinti in:
- Mezzi di sintesi endomidollari (chiodi, fili);
- Mezzi di sintesi interni (viti, placche e viti, fili);
- Mezzi di sintesi esterni (fissatori esterni).
Un’altra possibile distinzione da fare è quella tra:
1. Mezzi di sintesi a stabilità minima
a. Filo di Kirschner
b. Filo di Ghisellini
c. Chiodi di Steinmann
d. Chiodo di Rush
e. Chiodini di Galluccio
f. Chiodo elastico ESIN
2. Mezzi di sintesi a stabilità relativa
a. Inchiodamento endomidollare
b. Viti
c. Placca a ponte
d. Fissazione esterna
3. Mezzi di sintesi a stabilità assoluta
Placche e viti
MEZZI DI SINTESI A MINIMA (STABILITÀ)
Una serie molto variegata di mezzi sintesi metallici vengono utilizzati per mantenere la riduzione di una frattura ma a causa della scarsa stabilità richiedono spesso l’uso contestuale di apparecchi gessati o tutori e comportano un periodo di immobilizzazione e carico procrastinato. Per questi motivi in genere trovano indicazioni sempre più limitate e vengono ancora utilizzati in traumatologia pediatrica e dei piccoli segmenti (mani e piedi).
Essi comprendono: fili di Kirschner (K-wire) a punta conica o lanceolata, oppure con oliva per impedirne la migrazione; fili di Ghisellini lanceolati a punta filettata (per una migliore presa distale e ridotta migrazione) molto utilizzati nelle fratture di clavicola; chiodi di Steinmann simili ai fili di K. ma di calibro maggiore; chiodi endomidollari elastici ESIN (Elastic Stable Intramedullary Nails) (utilizzati principalmente in traumatologia pediatrica); chiodi di Rush (per osteosintesi del perone); chiodini di Galluccio.
Viti
Le viti possono essere utilizzate come mezzi di sintesi, da sole o in combinazione con altri mezzi di sintesi come chiodi e placche 3. L’inserimento viene di solito preceduto da un foro di trapano proporzionato al diametro della vite e dalla “maschiatura”, tramite uno strumento che incide l’osso preparandolo ad accogliere la vite. Ogni vite ha un filetto, un’anima, un passo, un calibro e una lunghezza caratteristici a seconda del segmento trattato, può essere parzialmente filettata o filettata per tutta la sua lunghezza. Queste caratteristiche vengono utilizzate per distinguere tra viti da spongiosa e viti da corticale. Ad esempio, una vite da spongiosa avrà un filetto più profondo con un passo maggiore e un diametro più grande rispetto a una vite da corticale. Per facilitarne l’inserimento le viti possono essere cannulate (per consentire lo scorrimento attorno a un filo guida precedentemente inserito) autofilettanti (non necessitano di maschiatura), autoperforanti (non necessitano del foro preliminare).
Quando vengono utilizzate da sole, le viti – posizionate secondo una direzione che deve essere quanto più possibile perpendicolare alla rima di frattura – servono a tenere ridotta la frattura e a porre i monconi in compressione. In alcuni casi si completa il costrutto con una placca che stabilizza definitivamente la frattura senza esercitare ulteriore compressione (concetto di “placca di neutralizzazione”).
Inchiodamento endomidollare
Il chiodo di Küntscher, vero modello di chiodo moderno in uso almeno fino alla fine degli anni ’90 del novecento, era retto, a sezione aperta con una fenditura longitudinale, non bloccato da viti. Con l’evoluzione degli impianti e degli strumentari e la possibilità di stabilizzare il chiodo in maniera più o meno rigida con viti, al giorno d’oggi l’inchiodamento endomidollare rappresenta il gold standard per la sintesi delle fratture diafisarie senza coinvolgimento articolare. Sfrutta vantaggi biologici e biomeccanici.
I vantaggi biologici consistono nella riduzione indiretta della frattura, senza esposizione del focolaio di frattura ed evacuazione dell’ematoma, ricco di cellule infiammatorie, cellule progenitrici e fattori di crescita necessari per l’osteogenesi riparativa. Questo mezzo di sintesi inoltre riduce al minimo la compromissione vascolare periostale, che a seguito del trauma e della frattura stessa è preponderante rispetto alla vascolarizzazione endostale, maggiore invece nei casi di osso non danneggiato4.
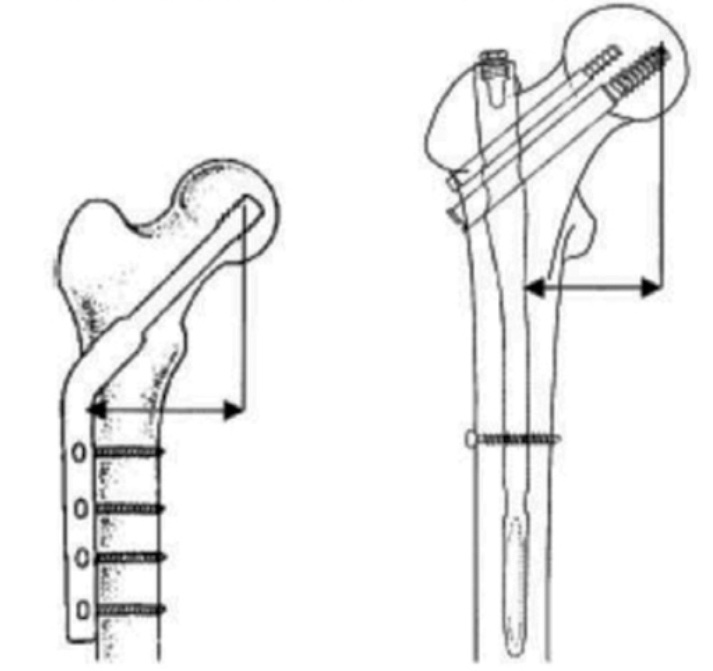
I vantaggi biomeccanici invece consistono nel posizionamento dell’impianto lungo l’asse meccanico di carico dell’osso, con un braccio di leva migliore e più favorevole nel ridurre gli stress sulla frattura e sull’impianto stesso rispetto ad altri mezzi di sintesi (Fig. 1).
Il chiodo endomidollare costituisce inoltre un mezzo di sintesi stabile ma più elastico rispetto alla placca e viti, consentendo stimoli compressivi intermittenti sul callo di frattura. Inoltre, è possibile modulare la presenza e la posizione delle viti, in modo da conferire inizialmente una maggiore rigidità che permette di concedere il carico nell’immediato post-operatorio, per poi modificare il costrutto rimuovendo una o più viti (dinamizzazione) consentendo un carico maggiore sul callo osseo quando il processo di guarigione lo consenta o lo richieda.
La difficoltà di manipolare i frammenti ossei per via percutanea e ottenere così una riduzione più possibile anatomica rappresenta lo svantaggio principale di questa metodica. Anche nelle fratture diafisarie è importante infatti ripristinare quanto meglio è possibile l’asse, la lunghezza e la rotazione del segmento. Infine, nel rapporto costi-benefici va anche tenuto conto della necessità di un ampio utilizzo dell’assistenza fluoroscopica che, specie in caso di fratture complesse, espone pazienti e operatori a volumi di radiazioni non indifferenti.
Placche (e viti)
L’osteosintesi con placca e viti rappresenta una delle principali metodiche nel trattamento delle fratture: per le fratture diafisarie semplici (tipo A secondo la classificazione AO/OTA) è convenzione preferire una sintesi a stabilità assoluta, con focolaio di frattura in compressione e conseguente osteogenesi riparativa per ossificazione diretta5.
Dai tempi di Lambotte e Danis (vedi sopra “cenni storici”) la scienza dei materiali e le nuove tecnologie continuano a migliorare questi mezzi di osteosintesi ma le indicazioni sono tuttavia rimaste essenzialmente invariate.
Esistono molti tipi di placche, che si differenziano per dimensioni, spessore, numero, posizione e tipo di fori, profilo, materiale, ecc. Non è facile dare dei principi generali nella scelta del tipo di placca, ogni frattura di ogni segmento di ogni paziente necessita di una pianificazione e una scelta personalizzata.
Tuttavia, è possibile riassumere quelle che possono essere le funzioni principali di una placca:
- compressione: la placca crea una compressione a livello del focolaio per determinare una stabilità assoluta;
- Protezione o neutralizzazione: la placca protegge/neutralizza dalle forze di flessione e rotazione in aggiunta a una vite in compressione interframmentaria (lag screw);
- sostegno/contrafforte o antiglide/buttress: la placca resiste al carico assiale sviluppando una forza diretta a 90° rispetto all’asse deformante;
- tirante: la placca è posizionata sul lato della trazione di una frattura e converte la forza di trazione in forza compressiva sulla corticale opposta all’impianto;
- a ponte: in caso di fratture diafisarie con rime complesse e/o importante comminuzione (tipo C), la placca fornisce in questo caso una stabilità relativa, come un tutore extramidollare fissato ai due frammenti principali, con il focolaio di frattura lasciato intatto;
- riduzione: la placca è d’aiuto nella riduzione diretta e in generale nell’allineamento dei frammenti di frattura, in modo provvisorio o definitivo.
Anche nelle osteosintesi con placche e viti (spesso indicate con l’acronimo ORIF: Open Reduction and Internal Fixation) è importante, ripristinare lunghezza, allineamento e rotazione. attraverso la riduzione anatomica di ogni frammento (a eccezione della tecnica della placca a ponte che si prefigge di non aprire il focolaio di frattura).
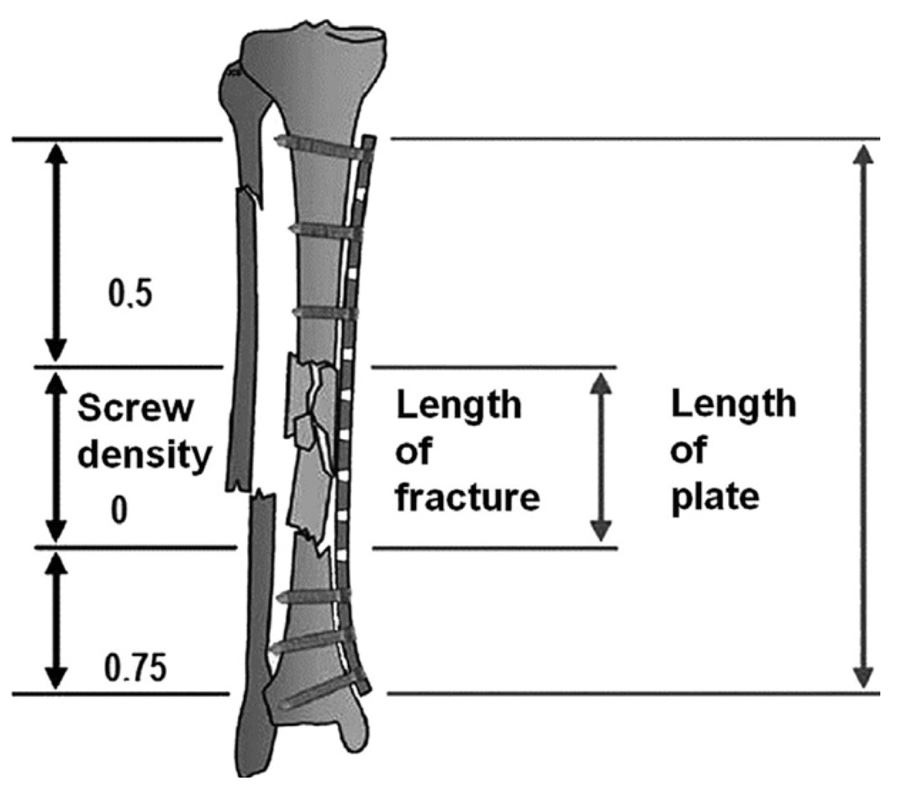
Da un punto di vista biomeccanico è necessario rispettare alcuni concetti base. Il primo concetto è quello della “working lenght”, cioè la distanza che intercorre tra le viti più vicine alla frattura nel segmento prossimale e distale. Più questa distanza è corta, più la superficie della placca sottoposta a lavoro ciclico sarà ridotta e quindi maggiormente sollecitata, favorendo la rottura del mezzo di sintesi. Il secondo concetto è quello relativo alla lunghezza e al numero di viti della placca. Una placca troppo corta e/o con troppe viti rappresenterà un costrutto troppo rigido, che non consentirà quei micromovimenti sopracitati favorevoli all’osteogenesi riparativa per via indiretta. La convenzione consiglia di mantenere una densità di viti rispetto ai fori di 0,5 nel segmento prossimale e di 0,75 in quello distale (Fig. 2)6.
Una delle principali indicazioni per la placca e viti è rappresentata dalle fratture intra- o peri-articolari. Fratture che coinvolgono la superficie articolare necessitano infatti di una riduzione anatomica e stabilità assoluta al fine di ridurre al minimo il rischio di artrosi post-traumatica. Le placche, soprattutto con le nuove conformazioni anatomiche, vengono spesso utilizzate per la fissazione di fratture meta- ed epi-fisarie. Oltre alla riduzione anatomica offrono la possibilità di una precoce mobilizzazione del segmento articolare, riducendo anche il rischio di rigidità post-traumatica. Il carico invece deve essere di solito dilazionato.
Abbiamo visto in precedenza che esistono diversi tipi di viti, nel caso della sintesi con placche le più comunemente utilizzate sono le viti da corticale che garantiscono una doppia presa sulla corticale dell’osso In alcuni casi risulta di grande aiuto l’uso delle più moderne placche e viti a stabilità angolare, che presentano una testa filettata che si solidarizza con la placca per mezzo di una filettatura corrispondente localizzata nel foro della placca. In questo modo è possibile scegliere più liberamente la direzione della vite in modo da rispettare l’anatomia, creando una coppia meccanica con la placca senza frizione tra i due elementi, per ridurre al minimo lo stress biologico dell’interfaccia osso-placca, evitare il pull-out in caso di scarsa qualità ossea (osteoporosi) a discapito di una non perfetta adesione della placca sul profilo corticale dell’osso.
Questo tipo di placche sono adatte a tecniche chirurgiche mini-invasive definite per questo con l’acronimo MIPO (Mini Invasive Plate Osteosynthesis). In questa tecnica la placca viene alloggiata nel sito di frattura facendola scivolare nello spazio tra tessuto sottocutaneo/muscolare e periostio, senza ledere quest’ultimo e attraverso incisioni cutanee poco estese rispetto alle tecniche ORIF.
Gli svantaggi della tecnica MIPO consistono (come già visto per i chiodi endomidollari) in una maggiore esposizione a radiazioni per ottenere una riduzione della frattura per via indiretta con tecniche percutanee. Queste stesse tecniche inoltre necessitano di un’esperienza chirurgica maggiore e di una curva di apprendimento più lunga rispetto alla classica ORIF. Le fratture metafisarie complesse (A3) o quelle con coinvolgimento articolare (C2 e C3) rappresentano controindicazioni alla MIPO.
Fissazione esterna
I fissatori esterni possono essere distinti in due macrocategorie: circolare o semicircolare (secondo i principi del chirurgo russo Ilizarov) e assiali, a loro volta classificabili in uniplanari/multiplanari, e unilaterali/bilaterali. Nel mezzo si pongono oggi anche i fissatori esterni ibridi. Le sollecitazioni meccaniche sul focolaio di frattura variano a seconda del costrutto utilizzato7.
In tutti i casi un fissatore esterno prevede l’utilizzo di mezzi di sintesi percutanei (robuste viti di Schanz o fiches nel caso dei fissatori assiali, o fili di K nel caso di quelli circolari) impiantate nell’osso a distanza dal focolaio di frattura, stabilizzati da una struttura esterna, composta di morsetti, barre o anelli a seconda del tipo di fissatore.
La fissazione esterna è un tipo di sintesi a stabilità relativa, tuttavia l’elasticità del costrutto varia a seconda del posizionamento delle viti di Schanz o dei fili rispetto al focolaio di frattura. Anche in questo caso ci sono dei principi da rispettare, soprattutto in caso di fissazione esterna monoassiale: bisogna inserire almeno due viti per ogni frammento osseo principale, più vicine possibile al focolaio di frattura, se i tessuti molli lo permettono, senza però entrare nel focolaio né evacuare l’ematoma. Devono essere utilizzate vie di accesso specifiche per l’impianto in sicurezza delle viti per ridurre al minimo il rischio di danno a strutture nobili. Il posizionamento delle barre di connessione inoltre deve essere abbastanza vicino al piano cutaneo, per aumentare la stabilità del costrutto.
La fissazione esterna per il trattamento delle fratture può essere utilizzata come mezzo di sintesi provvisorio o definitivo. Le principali indicazioni per la fissazione esterna al giorno d’oggi sono rappresentate da fratture gravemente esposte e/o con grave compromissione dei tessuti molli (Gustilo tipo II e III) e dal cosiddetto approccio DCO (Damage Control Orthopaedics)8. Tale concetto nord-americano di derivazione militare consiste nello stabilizzare in modo rapido e sicuro le fratture in modo da limitarne i danni durante le procedure salva-vita. Questo approccio trova la sua massima applicazione in caso di pazienti politraumatizzati specialmente in corso di eventi bellici, gravi catastrofi o calamità naturali. Altri possibili campi di applicazione della fissazione esterna sono la correzione di gravi deformità degli arti, sia congenite che acquisite in esiti di fratture, e il trattamento di pseudoartrosi infette e non9, che esulano dagli scopi del presente capitolo.
CAPITOLO 33Bibliografia.
- Lasco G. Did Margaret Mead Think a Healed Femur Was the Earliest Sign of Civilization? Sapiens 2022 (https://www.sapiens.org/culture/margaret-mead-femur/).
- Spina N. L’Italia nel cuore di Lorenz Böhler, padre della moderna traumatologia!. Giornale Italiano Di Ortopedia E Traumatologia 2023;49:1. doi: 10.32050/0390-0134-N257.
- Perren SM. Physical and biological aspects of fracture healing with special reference to internal fixation. Clin Orthop Relat Res. 1979 Jan-Feb;(138):175-96.
- Macnab, I, de Haas, WG. The Role of Periosteal Blood Supply in the Healing of Fractures of the Tibia. Clinical Orthopaedics and Related Research 1974;105:27-33.
- Buckley R, Moran G, Apivatthakakul T. AO Principles of Fracture Management. Stuttgart-New York: Thieme 2018.
- Bel JC. Pitfalls and limits of locking plates. Orthop Traumatol Surg Res. 2019 Feb;105(1S):S103-S109. doi: 10.1016/j.otsr.2018.04.031.
- Hernigou, P. History of external fixation for treatment of fractures. International Orthopaedics (SICOT) 2017;41, 845-53. doi: 10.1007/s00264-016-3324-y.
- Bible JE, Mir HR. External Fixation: Principles and Applications. J Am Acad Orthop Surg. 2015 Nov;23(11):683-90. doi: 10.5435/JAAOS-D-14-00281.
- Tranquilli Leali P, Merolli A, Perrone V, et al. The effectiveness of the circular external fixator in the treatment of post-traumatic of the tibia nonunion. Chir Organi Mov. 2000 Jul-Sep;85(3):235-42.