Frattura omero prossimale
1 A.O.U. Policlinico Rodolico – San Marco, U.O. Clinica Ortopedica, Catania
Epidemiologia
Le fratture dell’omero prossimale costituiscono tra l’1 e il 5% di tutte le fratture nei bambini e rappresentano circa il 4-7% di tutti i distacchi epifisari. Sono maggiormente frequenti nei maschi, con un rapporto M/F di 3/1. Il picco di incidenza di tali fratture è tra i 10 e i 14 anni.
Anatomia
L’anatomia dell’omero prossimale presenta diverse caratteristiche tipiche che la differenziano dall’adulto. La presenza dei centri di ossificazione secondaria varia largamente a seconda della sede e dell’età del bambino. La fisi dell’omero prossimale è costituita da 3 centri di ossificazione: per la testa, per la grande tuberosità e per la piccola tuberosità. L’epifisi prossimale compare intorno ai 3-6 mesi di vita, mentre la grande tuberosità può essere visibile radiograficamente solo dopo gli 1-3 anni; la piccola tuberosità invece si presenta solo a partire dal quarto/quinto anno di vita. Intorno ai 6 anni di età, i centri di ossificazione della testa e quelli della tuberosità si fondono in un unico centro epifisario. Le fisi dell’omero prossimale si chiudono intorno ai 14/17 anni nelle bambine e a circa 16/18 anni nei maschi.
L’80% della crescita dell’intero omero deriva dalla fisi prossimale che quindi presenta un elevatissimo potenziale di guarigione e di rimodellamento a seguito di lesioni traumatiche.
Meccanismo traumatico
Il meccanismo traumatico può essere caratterizzato da un trauma diretto oppure da caduta sull’arto superiore a mano estesa (trauma indiretto). Ulteriori condizioni possono essere associate a parto difficile o “overuse” e traumi sportivi ripetuti; inoltre, casi di maltrattamento vanno sempre considerati.
Nei bambini di età inferiore ai 18 mesi, abusi e maltrattamenti possono essere alla base di fratture dell’omero (circa 2/3 delle fratture dell’omero in questa fascia di età possono essere dovute a child abuse). I differenti meccanismi traumatici variano largamente in relazione all’età del paziente: nei neonati, una trazione dell’arto superiore durante un parto difficile può provocare una frattura in tale sede 3 .
Categorie e classificazioni
Le fratture dell’omero prossimale possono essere distinte in due grandi categorie: distacchi epifisari e fratture metafisarie.
I distacchi epifisari (classificati secondo Salter-Harris) costituiscono circa il 30% delle lesioni traumatiche a carico dell’omero prossimale e coinvolgono solitamente soggetti in età adolescenziale e preadolescenziale.
Le fratture metafisarie comprendono il 70% di tutte le fratture e coinvolgono più frequentemente soggetti di età inferiore ai 10 anni.
La classificazione più nota per categorizzare specificatamente le fratture di omero prossimale nei bambini è la Neer-Horowitz che distingue quattro categorie a seconda del grado di scomposizione (Tab. I). Le tipo I e II sono le più frequenti costituendo circa il’85% di tutte le fratture 4.
Quadro clinico
Dopo un’accurata anamnesi per stabilire il meccanismo traumatico ed eventuali patologie preesistenti e lesioni traumatiche associate, è necessario eseguire un attento esame obiettivo.
Il bambino si presenta spesso con l’arto affetto sorretto da quello sano. All’ispezione possono essere presenti ecchimosi, tumefazione e in casi più gravi ferite e soluzioni di continuo. In alcuni casi, principalmente se la frattura è molto scomposta, una deformità del normale profilo anatomico può essere apprezzata. Una valutazione clinica delle articolazioni adiacenti (l’articolazione sterno-claveare e il gomito) va effettuata. Un attento esame obiettivo vascolare e neurologico è necessario con lo scopo di escludere lesioni nervose del plesso brachiale e dell’arteria ascellare.
Il dolore spontaneo alla spalla viene esacerbato dalla digitopressione locale e dai tentativi di mobilizzazione per cui la valutazione dei ROM (range of motion) risulta quasi sempre non eseguibile 2.
Imaging
La diagnosi di certezza avviene quasi sempre tramite la radiografia tradizionale. Le principali proiezioni utilizzate nella pratica clinica sono la proiezione Antero-Posteriore vera, la laterale e la ascellare. Nei casi dubbi, o per un adeguato planning preoperatorio può essere necessario eseguire una TAC. L’utilizzo della Risonanza Magnetica in acuto è limitato a casi selezionati; il suo utilizzo può invece risultare molto utile nell’inquadramento di eventuali esiti o complicanze. L’ecografia può essere utilizzata nei neonati e nei soggetti in cui non si sono ancora formati i centri di ossificazione secondari 5.
Diagnosi differenziale
Le principali patologie che entrano in diagnosi differenziale con le fratture dell’omero prossimale sono: la Little Leaguer’s shoulder (patologia da overuse che coinvolge solitamente i bambini che giocano a baseball) e le fratture patologiche (in primis la cisti unicamerale benigna e la cisti aneurismatica benigna) 6.
Trattamento
Il trattamento può essere conservativo o chirurgico.
Il trattamento conservativo è quello maggiormente utilizzato nella pratica clinica: più dell’80% di tali fratture guariscono con trattamento incruento. L’indicazione a questo tipo di trattamento vede coinvolti i bambini con meno di 10 anni, le fratture di Neer-Horowitz 1 e 2 e le Salter-Harris 1 e 2. Un’immobilizzazione con tutore viene indossata per circa 3-4 settimane. In letteratura non si riscontrano evidenze chiare e univoche circa il follow-up. Un follow-up radiografico può essere necessario in alcuni casi eseguendo delle rx-grafie a 1 settimana, a 2 settimane e a 30 giorni circa. In altri casi, ripetere le radiografie può non essere necessario.
L’indicazione al trattamento chirurgico è anch’essa controversa. La scelta del trattamento chirurgico basata su criteri radiografici in considerazione dell’età vede ampi margini di variabilità tra gli studi. In linea di massima si possono distinguere 3 categorie di pazienti e si può considerare il trattamento chirurgico a seconda dell’età e del grado di scomposizione come segue 5,7:
- nei bambini con età inferiore ai 10 anni, il trattamento da prediligere è quello conservativo. In questi pazienti va considerata l’opzione chirurgica in casi di scomposizione maggiore del 100% o con una scomposizione angolare di 70° o superiore. Tuttavia, alcuni autori riportano che per questo range d’età, il trattamento conservativo può essere eseguito per qualsiasi grado di scomposizione o angolazione;
- nei bambini di età compresa tra i 10 e i 13 anni (che costituiscono la categoria in cui è maggiormente difficile stabilire l’adeguato tipo di trattamento), l’opzione chirurgica può essere considerata se presente una scomposizione di più del 50% o un’angolazione maggiore di 40°;
- nei bambini con età maggiore di 13 anni (ma comunque con le fisi aperte), una scomposizione maggiore del 30% o un’angolazione superiore ai 20°, possono costituire indicazioni al trattamento chirurgico (Tab. II).
Indicazioni assolute al trattamento chirurgico sono: fratture esposte, fratture-lussazioni, lesioni neuro-vascolari e interposizione di tessuti molli. I tessuti molli che maggiormente rischiano di interporsi nel focolaio di frattura sono: il capo lungo del bicipite (in assoluto il più comune), la capsula articolare, il periosteo e il muscolo deltoide 5.
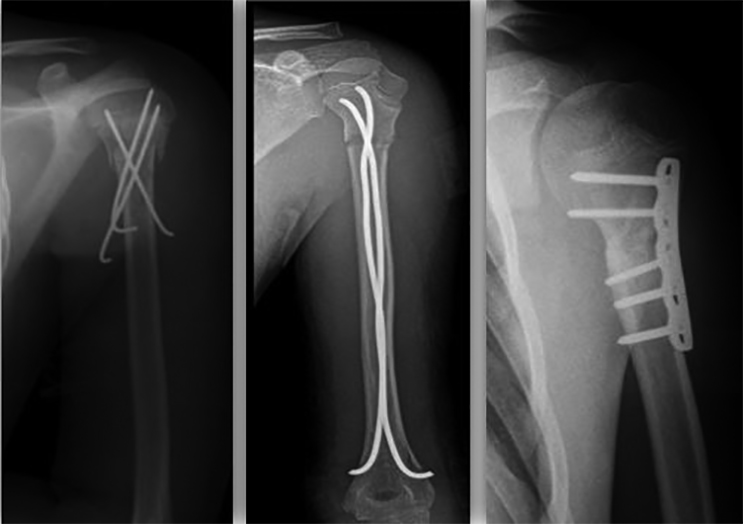
Le principali opzioni di trattamento chirurgico sono: fili di K, ESIN (Elastic Stable Intramedullary Nailing), placca e viti e fissatore esterno (Fig. 1).
Nei bambini, una riduzione incruenta è spesso possibile. La manovra di riduzione consiste in una trazione longitudinale dell’arto, seguita da un’abduzione della spalla fino ai 90° e infine un’extrarotazione. Successivamente, l’utilizzo del mezzo di sintesi può essere scelto in considerazione di vari fattori.
I fili di K sono tra i mezzi di sintesi più utilizzati per questo tipo di frattura. I maggiori vantaggi sono legati alla mininvasività, possono infatti essere utilizzati con tecnica percutanea, e al ridotto rischio di complicanze, limitato principalmente all’infezione superficiale dei tramiti (con una frequenza compresa tra il 5 e il 22%), che può essere facilmente risolta con una terapia antibiotica. Per ridurre al massimo il rischio di lesioni iatrogene, il posizionamento dei fili di K deve tenere conto della branca del nervo ascellare (lateralmente) e del nervo muscolocutaneo anteriormente. Il filo di K va posizionato distalmente al nervo ascellare (che decorre a circa 5 cm dall’acromion negli adulti e proporzionalmente meno nei bambini) 8,9.
Solitamente 2, 3 o in alcuni casi 4 fili di K vengono posizionati per stabilizzare la frattura. Il diametro utilizzato è solitamente compreso tra i 2 e i 2,5 mm, in relazione all’età e alla grandezza del paziente. Idealmente, i fili non devono incrociarsi a livello della frattura. Un ulteriore vantaggio dell’utilizzo di questi mezzi di sintesi è legato alla facile e veloce rimozione anche in ambiente ambulatoriale 9.
Gli ESIN, in utilizzo dalla metà degli anni 80, sono dei chiodi elastici da applicare all’interno del canale endomidollare, e trovano indicazione solamente in ortopedia pediatrica. Tra i vantaggi principali si riscontrano la mininvasività, l’ottima possibilità di controllare il dolore, la capacità di mantenere la riduzione con scarso rischio di scomposizione secondaria e soprattutto la possibilità di mobilizzazione precoce. Gli outcome funzionali riportati in letteratura sono eccellenti. Rispetto ai fili di K, gli unici svantaggi degli ESIN sono legati a una curva di apprendimento maggiore e a una più difficile rimozione degli stessi. Entrambe le procedure riportano bassi tassi di complicanze e buoni outcome funzionali. L’utilizzo degli ESIN permette però una migliore riduzione anatomica e un più solido mantenimento della riduzione ottenuta 10.
L’osteosintesi con placca e viti viene utilizzata per scomposizioni importanti (Neer-Horowitz 4), in caso di fallimento di trattamento mininvasivo o quando è necessaria una riduzione a cielo aperto. Per tale motivo, questa tecnica è più invasiva e sono riportati tassi di complicanze più alti. L’approccio può essere transdeltoideo o deltoideo-pettorale.
Le viti cannulate possono essere utilizzate per alcuni specifici pattern di frattura, come la frattura della grande tuberosità, nei bambini più grandi
Il fissatore esterno trova scarsa indicazione per questo tipo di frattura. Nei bambini può essere poco tollerato, soprattutto come trattamento definitivo e altre opzioni mininvasive vengono predilette. La principale indicazione è costituita dal trattamento temporaneo nei politraumatizzati 5.
Prognosi
La prognosi di queste fratture è solitamente molto buona, dovuta principalmente all’alto potenziale di rimodellamento dell’omero prossimale, in particolare nei bambini più piccoli e all’ampio range di movimento tipico della spalla 2,4,5.
Complicanze
Le complicanze delle fratture dell’omero prossimale nei bambini possono essere distinte in precoci e tardive. Le principali complicanze precoci sono dovute a un intrappolamento di tessuti molli (nervo e/o l’arteria ascellare e il capo lungo del bicipite) all’interno del focolaio di frattura.
Le complicanze tardive sono invece dovute principalmente a vizi di consolidazione: una malrotazione, un accorciamento o una deformità angolare possono residuare dopo una frattura.
Necrosi, pseudoartrosi, ritardi di consolidazione e arresti della crescita sono rari ma possibili, così come anche dolore residuo e deficit funzionali. Le principali complicanze legate all’intervento sono, oltre le lesioni iatrogene, infezioni superficiali e profonde 2,4.
CAPITOLO 4Bibliografia.
- Daag Jacobsen S, Marsell R, Wolf O, et al. Epidemiology of proximal and diaphyseal humeral fractures in children: an observational study from the Swedish Fracture Register. BMC Musculoskelet Disord. 2022 Jan 28;23(1):96. doi: 10.1186/s12891-022-05042-0..
- Abbot S, Proudman S, Ravichandran B, et al. Predictors of outcomes of proximal humerus fractures in children and adolescents: A systematic review. J Child Orthop. 2022 Oct;16(5):347-354. doi: 10.1177/18632521221117445.
- Wei SW, Shi ZY, Zhao YM, et al. Comparison of conservative treatment outcomes for proximal humeral epiphyseal fractures in patients of different ages. Orthopade. 2019 Feb;48(2):119-124. English. doi: 10.1007/s00132-018-03677-3..
- Hannonen J, Hyvönen H, Korhonen L, et al. The incidence and treatment trends of pediatric proximal humerus fractures. BMC Musculoskelet Disord. 2019 Nov 27;20(1):571. doi: 10.1186/s12891-019-2948-7.
- Thomson JE, Edobor-Osula OF. Do pediatric shoulder fractures benefit from surgery? Curr Opin Pediatr. 2021 Feb 1;33(1):97-104. doi: 10.1097/MOP.0000000000000979.
- Shahriar R, Hosseinzadeh P. Proximal Humerus Fractures: What Alignment is Acceptable in Children 10 and Up? J Pediatr Orthop. 2021 Jul 1;41(Suppl 1):S20-S23. doi: 10.1097/BPO.0000000000001802.
- Pavone V, de Cristo C, Cannavò L, et al. Midterm results of surgical treatment of displaced proximal humeral fractures in children. Eur J Orthop Surg Traumatol. 2016 Jul;26(5):461-7. doi: 10.1007/s00590-016-1773-z.
- Swarup I, Hughes MS, Bram JT, et al. Percutaneous Pinning of Pediatric Proximal Humeral Fractures. JBJS Essent Surg Tech. 2019 Oct 9;9(4):e33.1-6. doi: 10.2106/JBJS.ST.19.00002.
- Kaya M, Karahan N. The effect of different pin configurations on cyclic stability in pediatric proximal humerus fracture fixation: A Sawbones model study. Injury. 2022 Jun;53(6):1824-1828. doi: 10.1016/j.injury.2022.02.032.
- Lähdeoja T, Pakkasjärvi N, Aronen P, et al. Outcomes at a Mean of 13 Years After Proximal Humeral Fracture During Adolescence. J Bone Joint Surg Am. 2023 Jun 7;105(11):839-848. doi: 10.2106/JBJS.22.01131.