Paralisi ostetrica del plesso brachiale
1 UOSD Centro Chirurgia Ricostruttiva e della Mano, IRCCS Istituto Giannina Gaslini, Genova;
2 UOC Ortopedia e Traumatologia, IRCCS Istituto Giannina Gaslini, Genova;
3 Consultant UOC Chirurgia della Mano, Ospedale San Giuseppe Gruppo Multimedica, Milano
Introduzione e cenni di anatomia
La paralisi ostetrica del plesso brachiale è una paralisi flaccida dell’arto superiore derivante da un traumatismo chiuso di una o più radici nervose del tratto C5-T1 durante il parto 1.
L’incidenza globale dei traumatismi ostetrici varia dallo 0,38 al 5,1/1000 nati vivi con variabilità legate alle statistiche riportate dai vari autori, alle aree geografiche di provenienza e alla disponibilità di accesso all’assistenza materno-infantile 1.
Il sesso maschile e l’arto superiore destro tendono a esser più colpiti mentre le lesioni bilaterali compaiono in meno del 10% casi e sembrano correlati a una distrazione di entrambi gli arti superiore di solito di diversa entità 2.
Sebbene sia possibile un recupero nervoso spontaneo (in una percentuale di paziente che varia dal 70 al 90% dei casi3 a seconda delle varie casistiche e delle regioni geografiche), numerosi pazienti riportano esiti a distanza che influiscono sullo sviluppo globale del soggetto, sulle dinamiche famigliari e sulla qualità della vita 1.
La lesione, infatti, non è solo da considerarsi perinatale in quanto gli esiti, a volte invalidanti, possono evolvere in retrazioni muscolo-tendinee, rigidità articolari e deformità scheletriche che peggiorano durante la crescita; per tale motivo i pazienti vanno presi in carico per un lungo periodo di tempo che va dalla nascita fino all’età adulta 2.
Fattori di rischio
Dal punto di vista patogenetico, la lesione di solito avviene durante un parto naturale complicato da una distocia di spalla, quando si ha la fissazione della spalla del feto contro la sinfisi pubica materna nell’incuneamento nel canale del parto. Questo porta a una condizione di iperestensione e flessione laterale del capo che mette in tensione le radici del plesso con lesioni secondarie di diversa entità qualora la distocia non venga risolta.
Raramente la paralisi può capitare in assenza di traumi o durante il parto cesareo facendo sorgere l’ipotesi che intervengano anche forze materne intra-uterine nella genesi della patologia.
Esistono diversi fattori di rischio riconosciuti tra cui: la gemellarità, la presentazione podalica, l’elevato peso alla nascita, la macrosomia fetale e il diabete gestazionale, la bassa statura materna con sproporzione cefalo-pelvica, un parto difficile e prolungato (con uso di ventosa o forcipe).
Tra questi il peso alla nascita è uno dei più importanti in quanto, superati i 4 kg di peso, aumenta sia il rischio di insorgenza che la gravità della lesione nervosa 2.
Valutazione clinica ed esami strumentali
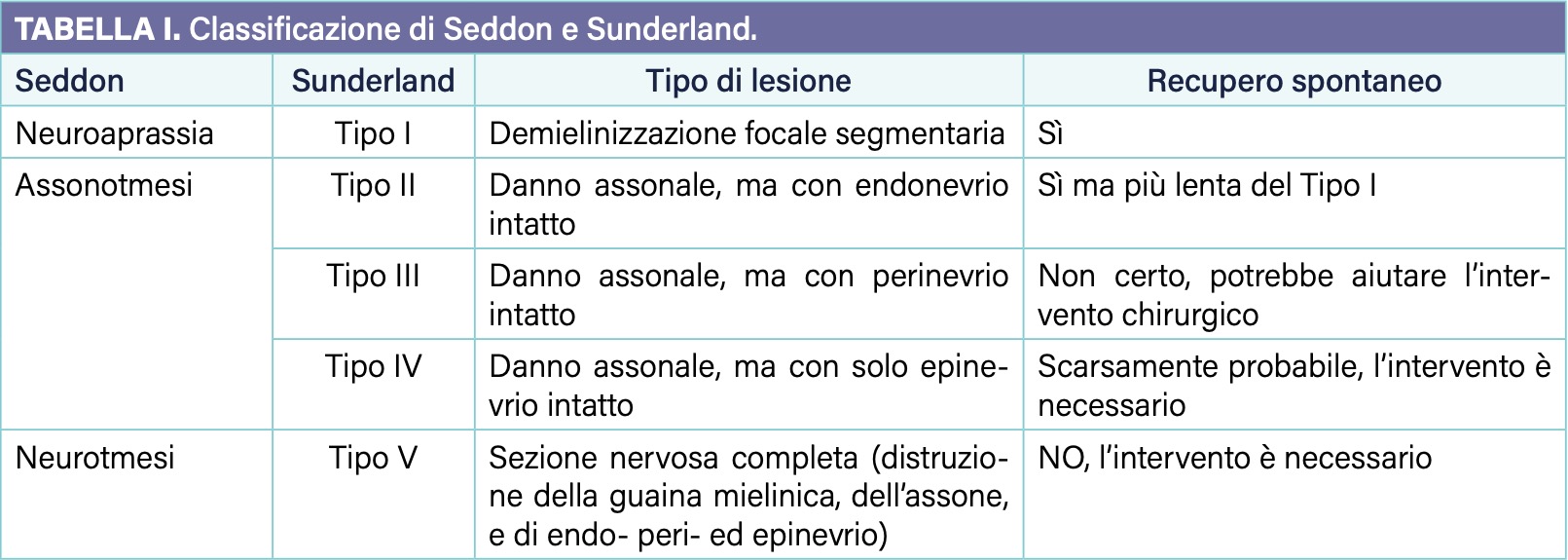
In accordo con la classificazione di Seddon e Sunderland, dal punto di vista anatomo – patologico, la lesione nervosa conseguente può consistere in diversi pattern di gravità a cui corrispondono capacità di recupero spontaneo inversamente proporzionali (Tab. I).
La localizzazione di una lesione, inoltre, va distinta in extraforaminale, se avviene dopo che la radice ha già oltrepassato il forame di coniugazione, o intraforaminale, se avviene prima, con strappamento della radice del midollo spinale e conseguente peggior quadro clinico.
Narakas nel 1987 ha classificato in quattro gruppi principali i quadri che possono presentarsi clinicamente 4:
- • Narakas 1: consiste in una paralisi delle radici C5 e C6, già definita come paralisi alta o di Erb. Clinicamente i pazienti si presentano con un braccio addotto e intra-ruotato, gomito esteso e avambraccio pronato. L’articolarità del polso e delle dita è normale. Questo gruppo racchiude circa il 40-50% dei bambini affetti da paralisi ostetrica e presenta una buona prognosi in cui ci si può aspettare un recupero completo nel 80% dei casi per paralisi di entità lieve;
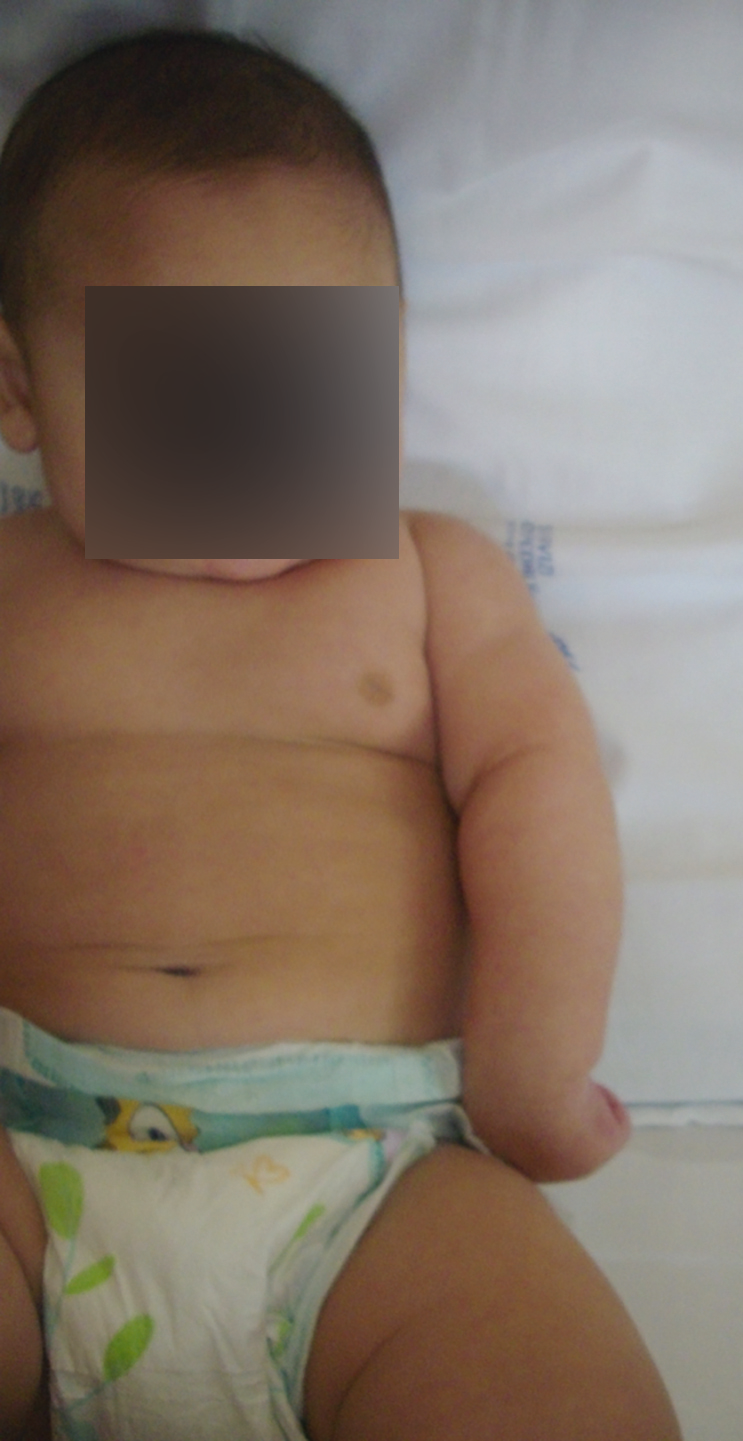
- • Narakas 2: è una paralisi alta estesa a C7 in cui viene interessato il polso che tende a essere cadente con una postura definita come quella del “cameriere che chiede la mancia”. È presente in circa il 20-25% dei pazienti e la possibilità di recupero spontaneo si abbassa, aggirandosi intorno al 60% dei casi (Fig. 1);
- • Narakas 3: è una paralisi totale del plesso con arto superiore completamente flaccido. Anche questa evenienza è presente nel 20-25% dei pazienti con un recupero spontaneo di spalla e gomito possibile nel 30-50% dei casi mentre in assenza di recupero spontaneo solo la terapia chirurgica può permettere un grado di recupero della mano;
- • Narakas 4: consiste nel gruppo 3 aggravato dall’interessamento della catena simpatica paravertebrale. Questa deve far sospettare un’avulsione delle radici inferiori e clinicamente presenta il segno di Bernard Horner (ptosi palpebrale, miosi ed enoftalmo) dal lato affetto. Questa condizione è rara (0,6% dei casi) ma corrisponde al quadro più grave dello spettro.
La diagnosi è essenzialmente clinica mediante valutazione dell’atteggiamento dell’arto, della motilità e della sensibilità della mano.
Alla nascita, in caso di sospetto coinvolgimento scheletrico del cingolo scapolo-omerale, si consiglia di eseguire un’indagine radiografica volta a diagnosticare eventuali fratture associate (clavicola e omero prossimale i siti più frequentemente interessati).
In caso di paralisi totali è indicata, inoltre, una radioscopia del torace in espirazione e inspirazione per valutare la motilità diaframmatica (e quindi l’eventuale interessamento del nervo frenico); questo esame viene di solito eseguito quale accertamento preoperatorio.
Il ruolo degli esami elettro neurofisiologici è ancora controverso e andrebbe comunque posticipato a oltre le 8 settimane di vita in quanto, alla nascita, il sistema nervoso appare ancora immaturo per assenza parziale di mielinizzazione, portando quindi a risultati falsati.
Indagini di secondo livello, come la RMN del plesso, possono esser effettuate con lo scopo di confermare la presenza di avulsioni radicolari (pseudo-meningoceli) ma vanno effettuate in anestesia generale e solo in centri con accertata esperienza nella metodica.
La letteratura suggerisce che sia l’esame clinico, ripetuto mensilmente, a guidare la decisione sulla necessità di intraprendere o meno un trattamento chirurgico precoce; ci permette, infatti, non solo di capire il tipo di lesione ma anche la progressione della stessa (se presente un graduale recupero nel tempo oppure no).
Esistono diverse scale cliniche che possono aiutare nella valutazione, tra le più diffuse troviamo l’AMS (Active Movement Scale) che valuta globalmente la motilità dell’arto sia in assenza che in presenza di gravità, il Mallet Score per la funzionalità della spalla e il Gilbert-Raimondi score per la valutazione del gomito 2.
Timing chirurgico e obiettivi di trattamento
Per quanto riguarda le paralisi 3 e 4 di Narakas esiste uniformità nella comunità scientifica internazionale sull’indicazione all’esplorazione e alla ricostruzione nervosa precoce (3-4 mesi di vita) al fine di ottenere il massimo recupero motorio e sensitivo sulla mano, minimizzando la perdita delle placche motrici.
Per quanto riguarda le forme Narakas 1 e 2, invece, esiste una discrepanza tra le diverse scuole: Gilbert e Tassin hanno considerato la mancata ripresa della flessione attiva del gomito entro i 3 mesi come principale indicatore di un’esplorazione e una ricostruzione precoce del plesso brachiale (entro 3-4 mesi di vita) 5.
Waters considera invece i 6 mesi di età come momento per decidere circa la necessità di ricostruzione del plesso.
Clarke e Curtis estendono la finestra di osservazione a 8-9 mesi di vita in modo da diminuire i falsi positivi ovvero gli interventi in pazienti che avrebbero recuperato magari a 5-6 mesi (delineando meglio i quadri di neuroaprassia da quelli di assonotmesi e neurotmesi) 6.
Recenti studi avrebbero validato la non differenza nei risultati tra le ricostruzioni del plesso entro i 6 mesi di età del bambino e tra 6 e 12 mesi 7.
Il timing ottimale per la riparazione è ancora quindi estremamente variabile da centro a centro 7.
La Società Italiana di Microchirurgia (SIM) ha stilato un algoritmo decisionale che possa aiutare i centri minori a indirizzare il paziente al momento corretto 2. La prima valutazione ottimale del paziente dovrebbe esser effettuata dopo la nascita e ripetuta mensilmente fino ai 3-4 mesi in modo da analizzare il recupero. In caso di mancata progressione si consiglia un intervento di esplorazione e ricostruzione del plesso entro i 9 mesi 2.
In caso di valutazioni tardive o mancata ripresa, esiste la possibilità di una chirurgia nervosa tardiva (nerve transfers selettivi) entro i primi anni di vita o con una chirurgia ortopedica secondaria che può esser effettuata durante la crescita fino al raggiungimento della maturità scheletrica e quindi alla stazionarietà del quadro clinico 2.
Chirurgia primaria
La chirurgia primaria consiste nell’esplorazione del plesso brachiale e, se possibile, nella ricostruzione anatomica del plesso.
L’obiettivo globale del trattamento è, in ordine di priorità, il recupero della funzionalità della mano, della flessione del gomito, della funzionalità della spalla (in particolare in abduzione ed extra-rotazione), e infine dell’estensione di gomito polso e dita.
L’intervento viene effettuato in anestesia generale con il paziente in decubito supino con il collo lievemente iperesteso e il capo ruotato contro-lateralmente.
L’accesso chirurgico prevede un’esposizione sovraclaveare del plesso mediante incisione a V rovesciata lungo il bordo laterale del muscolo sternocleidomastoideo che continua lungo il profilo della clavicola ed eventualmente sul solco deltoide pettorale (nei rari casi in cui serva esporre la porzione infra e sottoclaveare).
L’esposizione chirurgica viene eseguita con l’utilizzo di lenti di ingrandimento 2,5 -3,5 X.
Una volta giunti sul plesso si isolano le radici e i tronchi e si esegue la loro elettrostimolazione in modo da valutare la capacità di conduzione del neuroma e la strategia ricostruttiva (essenziale che al paziente non vengano somministrati curari durante l’intervento).
Il bilancio lesionale è un passo fondamentale in quanto permette di capire le strutture risparmiate, quelle lesionate e quelle potenzialmente sfruttabili per la ricostruzione.
Ricostruzione del plesso
La strategia ricostruttiva dipende da diversi parametri quali tipo di paralisi e numero di radici valide disponibili; una volta effettuato il bilancio lesionale e deciso il tipo di ricostruzione, il neuroma viene rimosso fino a ottenere dei fascicoli nervosi di aspetto sano, non cicatrizzati e sanguinanti.
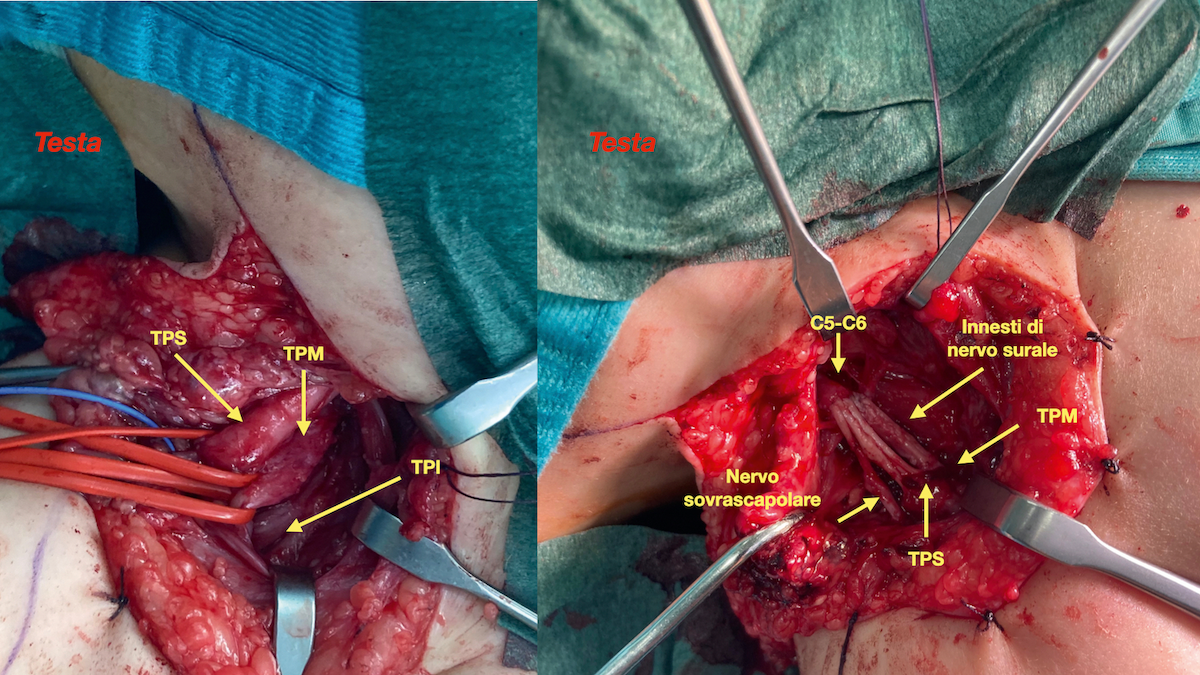
Dopo la rimozione del neuroma è infrequente riuscire ad avvicinare i monconi con una sutura termino-terminale per cui si misura la distanza residua e, in base all’entità di questa, si procede al prelievo degli innesti nervosi autologhi (Fig. 2).
Il principio su cui si base l’utilizzo di innesti è quello di creare un ponte di collegamento che possa guidare gli assoni in fase di rigenerazione verso il moncone distale e quindi gli organi bersaglio; di solito si utilizza il nervo surale prelevato attraverso diverse tecniche secondo preferenza del chirurgo (alcuni preferiscono un’incisione unica sul versante laterale di piede caviglia che si centralizza nella parte posteriore della gamba, altri preferiscono delle incisioni trasversali o longitudinali separate).
La regola è che il calibro dell’innesto deve corrispondere a quello dei fascicoli da sostituire (per cui nei tronchi primari se ne usano circa 3-4 impacchettati insieme secondo la tecnica del “cable graft” di Millesi) e la lunghezza deve superare circa il 12-15% della perdita di sostanza in modo da evitare tensione nelle suture 8.
La sutura avviene con l’utilizzo dello strumentario microchirurgico e un filo di nylon 9/0 o 10/0, in base al calibro degli innesti e le dimensioni del paziente, può avvenire con l’utilizzo di lenti di ingrandimento 3,5-4,0 X o superiori oppure con uso di microscopio operatorio.
Trasferimenti nervosi selettivi
Il trasferimento nervoso o “nerve transfer” è una tecnica che prevede l’uso di un nervo sano o di una porzione di esso per reinnervare un nervo lesionato che non abbia recuperato spontaneamente: è essenziale, nella scelta del nervo donatore, che il suo sacrificio non produca un danno importante al paziente.
Nel caso delle paralisi ostetriche, i trasferimenti nervosi possono essere utilizzati in corso di riparazione primaria quando l’estensione della paralisi non permetta una ricostruzione anatomica coi soli innesti nervosi oppure in caso di pazienti giunti all’osservazione tardivamente per una ricostruzione primaria o che non abbiano recuperato dopo una ricostruzione con innesti o ancora con recupero spontaneo incompleto. I trasferimenti nervosi più usati nelle paralisi ostetriche sono quello dell’accessorio spinale per rianimare il nervo sovrascapolare, dei nervi intercostali per il nervo muscolocutaneo o il nervo radiale e di fascicoli del nervo ulnare per il flessore ulnare del carpo per il muscolocutaneo 9.
Chirurgia ortopedica secondaria
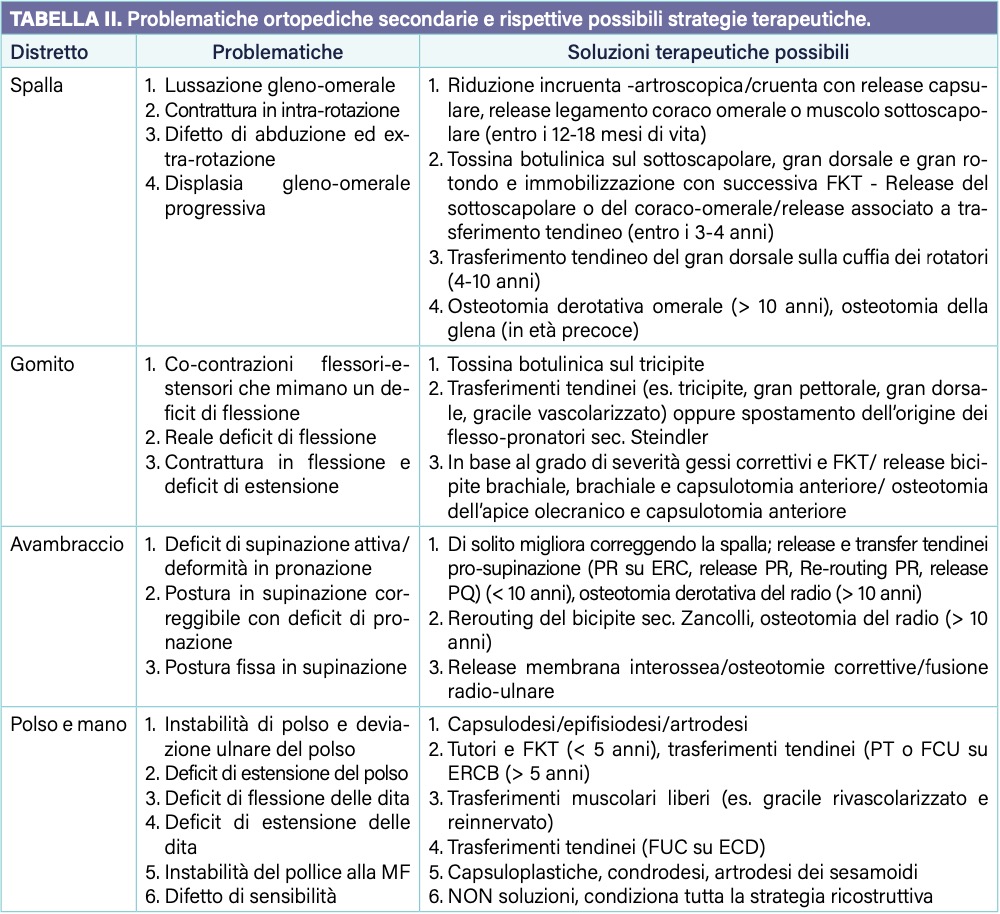
Gli esiti a distanza delle paralisi ostetriche si caratterizzano per la presenza di squilibri muscolari tra agonisti e antagonisti (“muscle imbalance”) che determinano lo sviluppo di alterazioni quali retrazioni delle parti molli periarticolari, ipoplasie scheletriche, deviazioni dell’orientamento dei capi articolari e conseguente riduzione di movimento talvolta con andamento peggiorativo nel tempo.
La chirurgia ortopedica svolge un ruolo essenziale nella prevenzione o correzione di tali deformità con lo scopo di preservare il maggior arco di movimento raggiungibile dal paziente.
Numerose procedure chirurgiche possono essere applicate quali release muscolari, legamentosi o capsula, trasferimenti tendinei, riduzioni cruente o incruente dei capi articolari, osteotomie correttive 10.
Le problematiche relative ai vari distretti (spalla, gomito, avambraccio, polso e mano) con le rispettive soluzioni sono mostrate nella Tabella II.
È inoltre fondamentale che, da subito dopo la nascita fino al raggiungimento del target finale, il paziente svolga regolarmente fisioterapia da associare a un’attività sportiva che aiuti lo sviluppo dell’arto e agisca in modo sinergico con gli interventi chirurgici.
I genitori vanno informati e educati in modo da praticare degli esercizi al domicilio al fine di aumentare la stimolazione dell’arto paretico quanto più a lungo possibile nell’arco della giornata.
I controlli periodici andranno effettuati fino alla maturità scheletrica e, comunque, fino al raggiungimento della stazionarietà clinica anche se non si esclude la possibile insorgenza di problematiche future in età adulta (ad es. dolore, artrosi) che sicuramente potrebbero condizionare le scelte e la qualità della vita del paziente.
CAPITOLO 3Bibliografia.
- Shah V. Coroneos CJ, Ng E. The evaluation and management of neonatal brachial plexus palsy. Paediatr Child Health. 2021;26(8):493-497. doi: 10.1093/pch/pxab083.
- Senes FM, Catena N, Camurri V, et al. Algoritmo decisionale nelle lesioni di plesso brachiale e delle lesioni dei nervi periferici nel bambino. In: Verduci Ed. Diagnosi e Trattamento delle Lesioni Traumatiche dei Nervi Periferici – Raccomandazioni della Società Italiana di Microchirurgia. Roma 2020, pp 109-122.
- Orozco V, Balasubramanian S, Singh A. A systematic review of the electrodiagnostic assessment of neonatal brachial plexus. Neurol Neurobiol. 2020;3(2):10.31487/j.nnb.2020.02.12. doi: 10.31487/j.nnb.2020.02.12.
- Narakas A. Obstetrical brachial plexus palsy injuries. In: Lamb D. Churchill Linvingstone Ed. The paralyzed hand. Edinburg 1987, pp 116-135.
- Gilbert A, Tassin JL. Surgical repair of the brachial plexus in obstetric paralysis. Chirurgie 1984;110(1):70-75.
- Clarke HM, Curtis CG. An approach to obstetrical brachial plexus injuries. Hand Clin. 1995;11(4):563-80.
- Bauer AS, Kalish LA, Adamczyk MJ, et al. Microsurgery for Brachial plexus injury before versus after 6 months of age. Results of the multicenter treatment and outcomes of brachial plexus injury (TOBI) study. J Bone Joint Surg Am. 2020;102(3):194-204. doi: 10.2106/JBJS.18.01312.
- Millesi H. Peripheral nerve injuries. Nerve sutures and nerve grafting. Scand J Plast Reconstr Surg. 1982;19:25-37.
- Senes FM, Catena N, Senes J. Nerve transfer in delayed obstetrical palsy repair. J Brachial Plex Peripher Nerve Inj. 2015;10(1):e2-e14. doi: 10.1055/s-0035-1549367.
- Cornwall R, Waters PM. Pediatric Brachial Plexus Palsy. In: Wolfe SW, Hotchkiss RN, Pederson WC, et al., eds. Green’s Operative Hand Surgery. 7th Philadelphia: Elsevier 2017, pp 1391-1424.