I distacchi condro-epifisari
1 Dipartimento di Ortopedia, Fondazione Policlinico Universitario A. Gemelli IRCCS, Roma;
2 Università Cattolica del Sacro Cuore, Roma
Introduzione
La cartilagine di accrescimento, che permette la crescita in lunghezza delle ossa, è una zona dell’osso particolarmente fragile. Per distacco condro-epifisario si intende una lesione traumatica dello scheletro caratterizzata dalla presenza di soluzione di continuo della fisi di accrescimento. Tale lesione è due volte più frequente nel sesso maschile (M:F= 2:1). Queste fratture rappresentano il 20-30% di tutte le fratture dell’età pediatrica e la loro incidenza aumenta con l’aumentare dell’età con il picco tra i 13-14 anni nei maschi e tra gli 11-12 anni nelle femmine 1. Non a caso la maggior parte di questi infortuni si verifica durante lo scatto di crescita del bambino quando le fisi sono più deboli. I bambini attivi sono i più esposti a lesioni che coinvolgono la fisi poiché i legamenti e le capsule articolari che circondano il piano di crescita tendono a essere molto più forti e stabili della fisi stessa 2.
I distacchi epifisari sono responsabili di un danno alla fisi che può tradursi in eventuali anomalie dell’accrescimento che possono presentarsi alla guarigione nonostante un trattamento appropriato.
Ad oggi non si conoscono i meccanismi specifici responsabili di queste alterazioni, sembra tuttavia che sia il danneggiamento diretto della cartilagine di accrescimento causato dal trauma, sia i disturbi vascolari secondari alla compromissione della vascolarizzazione periostale possano in diversa misura essere ritenuti i responsabili del danno alla fisi 3. Il risultato è un’alterazione dei meccanismi che presiedono la fisiologica ossificazione encondrale con la conseguente comparsa di un anomalo “bone block” che determina un arresto focale della crescita nel contesto della cartilagine di accrescimento (epifisiodesi post-traumatica). A seconda della localizzazione, centrale o periferica, si osserverà rispettivamente una eterometria o una deformità assiale o rotazionale. Risulta utile ricordare che le fisi più fruttuose sono prossime al ginocchio (femore fisi distale e fisi prossimale della tibia), mentre fuggono dal gomito (fisi distale del radio e fisi prossimale dell’omero).
Classificazione
Salter e Harris hanno proposto nel 1968 uno sistema classificativo che non solo distingue i distacchi epifisari in base alla sede di frattura, ma associa alla morfologia della lesione un valore prognostico a distanza 4.
Salter-Harris I (1-5%)
La linea di frattura si sviluppa lungo la cartilagine di accrescimento separando di fatto l’epifisi dalla metafisi lasciando tuttavia integro lo strato germinativo. È comune della prima infanzia e più frequentemente avviene nel radio prossimale o nell’omero prossimale per l’arto superiore, nel femore sia prossimale che distale e nella tibia distale per l’arto inferiore.
La consolidazione di queste fratture è rapida e si associano quindi a una prognosi favorevole generalmente scevro di disturbi di accrescimento.
Salter-Harris II (2-75%)
La rima di frattura interessa sia la cartilagine di accrescimento che la metafisi. Riguarda prevalentemente bambini di età intorno ai 10 anni. I segmenti ossei che più frequentemente vengono interessai sono l‘omero distale, il radio distale, il femore distale, mentre la tibia a livello prossimale. La prognosi è spesso favorevole.
Salter-Harris III (3-10%)
La frattura coinvolge sia la cartilagine di accrescimento che l’epifisi. Normalmente avviene oltre i 10 anni di età. Questo tipo di frattura attraversa lo strato germinativo della cartilagine epifisaria arrivando alla cartilagine articolare compromettendo inevitabilmente lo strato germinativo. Queste fratture correlano a una prognosi discreta.
Salter-Harris IV (4-10%)
La rima di frattura interessa tutti gli strati dall’epifisi alla metafisi dividendo in due porzioni l’unità funzionale epifisi-fisi-metafisi. Le regioni anatomiche più frequentemente colpite sono il condilo laterale dell’omero distale nei bambini sotto i 10 anni e la tibia distale nei bambini oltre i 10 anni. La prognosi per queste fratture è più incerta.
Salter-Harris V (< 1%)
Si tratta di un danno alla cartilagine di accrescimento secondario a forze in compressione. Questo tipo di frattura deve essere sempre sospettata nel caso di traumi ad alta energia con carico assiale.
Dal momento che quasi tutte le fratture SH di tipo V sono occulte all’imaging iniziale, la diagnosi è spesso tardiva durante il follow-up, quando si riscontra una deformità clinica o un’evidenza radiografica di arresto della crescita. Per le suddette ragioni la prognosi è pertanto sfavorevole.
Diagnosi
I distacchi condro-epifisari vanno sospettati nei bambini che presentano dolore e tumefazione localizzati a livello della cartilagine di accrescimento di un qualsiasi segmento scheletrico associati a impotenza funzionale.
Le Radiografie dirette standard rappresentano il Gold Standard diagnostico di prima scelta. Se tuttavia i risultati sono equivoci, può essere utile eseguire il confronto radiografico con l’arto controlaterale. Si possono quindi cercare alcuni segni come la diastasi diafisio-epifisaria (aumento di spessore della linea epifisaria) o l’asimmetria della linea epifisaria (lieve sollevamento dell’epifisi da un solo lato). In caso di fratture tipo Salter I e V anche le radiografie comparative dei segmenti coinvolti possono risultare negative. Nei casi in cui le radiografie dovessero risultare normali, ma il dolore continuo e la tumefazione suggeriscano una lesione della cartilagine di accrescimento, i pazienti sono da considerarsi fratturati.
Nei casi di distacchi condro-epifisari occulti o in cui si sospetti un intrappolamento del periostio nella rima di frattura che ne rende difficoltosa la riduzione è utile eseguire una Risonanza Magnetica 5. La TAC (Tomografia Assiale Computerizzata) è consigliata per lo studio delle lesioni complesse e la pianificazione preoperatoria delle fratture con coinvolgimento del piano articolare 6.
Trattamento
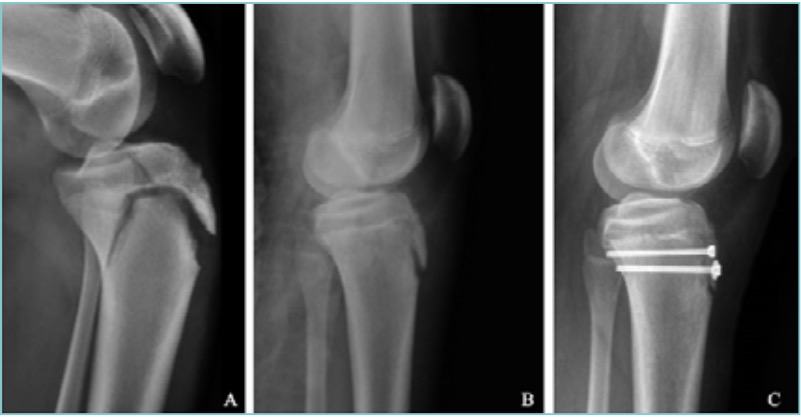
Seppur non presentando caratteri di urgenza (a meno di disturbi neuro-vascolari associati), i distacchi condro-epifisari devono avere preferibilmente un trattamento non dilazionato oltre le 48 ore 7. Il trattamento nei distacchi condro-epifisari composti prevede la sola tutela in apparecchio gessato. Nei distacchi condro-epifisari scomposti è invece necessaria una precoce riduzione mediante trazione prolungata e manovre delicate, preferibilmente in narcosi, cercando di ottenere per quanto possibile il ripristino dell’anatomia epifisio-metafisaria. Manovre di riduzione forzate o tentativi ripetuti di riduzione devono essere evitati per il rischio di danneggiare la fisi. In alcuni casi è utile la trazione transcheletrica con filo di Kirschner che è d’aiuto nelle manovre di riduzione e nella contenzione della frattura in gesso. Gli spostamenti secondari in gesso sono rari ma l’immobilizzazione va mantenuta per 25-30 gg. Nelle lesioni non riducibili si ricorre invece alla riduzione cruenta e alla sintesi di minima con fili di Kirschner di piccolo diametro o viti. I mezzi di sintesi per la fissazione interna devono essere posizionati in modo da rispettare il più possibile l’integrità della fisi. Quando la geometria della frattura lo consente i mezzi di sintesi devono essere posizionati paralleli al piano di accrescimento (Fig. 1). Quando invece la frattura non lo consente e i mezzi di sintesi vengono posizionati transfisari, si deve evitare la compressione e, se residuano più di 2 anni di crescita, l’impianto transfisario deve essere rimosso una volta guarita la frattura 8. È tuttavia utile ricordare che un attraversamento temporaneo e non superiore al 30% della fisi da parte di mezzi di sintesi può non causare l’arresto della crescita.
Prognosi
I bambini con fratture che coinvolgono la cartilagine di accrescimento e l’epifisi (tipi Salter III e IV) o che comprimono la cartilagine di accrescimento (Salter tipo V) tendono ad avere una prognosi più sfavorevole. In generale, la prognosi di queste lesioni è legata a svariati fattori: tipo di distacco secondo S-H e localizzazione; età del paziente al momento del trauma e quindi potenziale di rimodellamento residuo; tipo di trattamento e qualità della riduzione.
Nei distacchi condro-epifisari, specie in bambini al di sotto degli 8 anni di età, va messa in conto l’importante capacità di rimodellamento osseo soprattutto se l’esito della scomposizione è sul piano principale del movimento articolare: l’esempio tipico è il rimodellamento che avviene nella scomposizione del radio distale in proiezione laterale con il movimento di flesso estensione del polso.
Complicanze
I distacchi condro-epifisari possono determinare un danno allo strato germinativo della cartilagine di accrescimento da cui possono derivare disturbi di crescita secondari 9. Poiché la soluzione di continuità a livello della fisi risparmia di regola lo strato germinativo, l’incidenza complessiva di disturbi di accrescimento clinicamente rilevanti è contenuta nell’ordine del 2-3%.
In una certa percentuale di casi, specialmente in bambini più piccoli, il trattamento permette una reintegrazione morfologica della zona della cartilagine epifisaria lesa. In adolescenza invece, cambiando le caratteristiche della cartilagine epifisaria, la guarigione della frattura può avvenire con la formazione di callo osseo e quindi con la precoce saldatura, più o meno estesa, dell’epifisi alla metafisi. Questo fenomeno prende il nome di epifisiodesi post-traumatica. Nel caso in cui la rima di frattura determini un danno completo alla cartilagine di accrescimento lungo tutto il suo decorso il risultato sarà un difetto longitudinale e conseguente dismetria degli arti. Se invece il danno alla cartilagine di accrescimento risulta parziale ne deriverà una deformità angolare. Le deformità angolari o l’accorciamento conseguenti a eventuali “bone bridges” saranno quindi tanto maggiori quanto più piccolo il bambino e quanto più votato alla crescita il segmento scheletrico interessato dalla lesione (prognosi peggiore per il femore e il radio distale) 10.
Contrariamente a quanto sostenuto per anni, studi recenti hanno dimostrato scarsa correlazione tra queste complicanze e la tipologia della lesione secondo la classificazione di Salter-Harris. In generale, i disturbi di crescita sono risultati molto più frequenti nelle fratture con grande spostamento o elevato grado di comminuzione soprattutto nei casi in cui a essere coinvolto siano il femore distale o la tibia prossimale.
CAPITOLO 2Bibliografia.
- Peterson HA, Madhok R, Benson JT, et al. Physeal fractures: Part 1. Epidemiology in Olmsted County, Minnesota, 1979-1988. J Pediatr Orthop. 1994 Jul-Aug;14(4):423-30. doi: 10.1097/01241398-199407000-00002.
- Rickert KD, Hosseinzadeh P, Edmonds EW. What’s New in Pediatric Orthopaedic Trauma: The Lower Extremity. J Pediatr Orthop. 2018 Sep;38(8):e434-e439. doi: 10.1097/BPO.0000000000001209.
- Levine RH, Foris LA, Nezwek TA, et al. Salter Harris Fractures. 2022 Apr 21. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan. PMID: 28613461.
- Cepela DJ, Tartaglione JP, Dooley TP, et al. Classifications In Brief: Salter-Harris Classification of Pediatric Physeal Fractures. Clin Orthop Relat Res. 2016 Nov;474(11):2531-2537. doi: 10.1007/s11999-016-4891-3.
- Ho-Fung VM, Zapala MA, Lee EY. Musculoskeletal Traumatic Injuries in Children: Characteristic Imaging Findings and Mimickers. Radiol Clin North Am. 2017 Jul;55(4):785-802. doi: 10.1016/j.rcl.2017.02.011.
- Parikh SN, Wells L, Mehlman CT, et al. Management of fractures in adolescents. Instr Course Lect. 2011;60:397-411. PMID: 21553788.
- Singh A, Mahajan P, Ruffin J, et al. Approach to Suspected Physeal Fractures in the Emergency Department. J Emerg Trauma Shock. 2021 Oct-Dec;14(4):222-226. doi: 10.4103/JETS.JETS_40_21.
- Singh V, Garg V, Parikh SN. Management of Physeal Fractures: A Review Article. Indian J Orthop. 2021 Jan 13;55(3):525-538. doi: 10.1007/s43465-020-00338-6.
- Ogden JA. Growth slowdown and arrest lines. J Pediatr Orthop. 1984 Aug;4(4):409-15. doi: 10.1097/01241398-198408000-00003.
- Langenskiöld A. Traumatic premature closure of the distal tibial epiphyseal plate. Acta Orthop Scand. 1967;38(4):520-31. doi: 10.3109/17453676708989658.