Tecniche di ortoplastica nella tibia distale
SC (UCO) Clinica Ortopedica e Traumatologica, Ospedale di Cattinara, Azienda Sanitaria Universitaria Giuliano-Isontina (ASUGI), Università degli Studi di Trieste, Trieste
INTRODUZIONE
L’approccio ortoplastico è un modello di collaborazione coordinato e combinato tra chirurghi ortopedici e plastici nelle procedure di limb salvage. Nella tibia distale le tecniche di ortoplastica vengono applicate soprattutto in traumatologia, per il trattamento delle fratture esposte e delle fratture chiuse con grave compromissione dei tessuti molli, con l’obiettivo di ridurre i tassi di infezione, promuovere la guarigione della frattura e garantire un recupero precoce della funzionalità dell’arto. Il presente capitolo riassume i principali aspetti del trattamento ortoplastico nelle fratture esposte della tibia distale, partendo dalla gestione iniziale sino alla ricostruzione definitiva.
EPIDEMIOLOGIA
Le fratture esposte della tibia distale rappresentano l’1,3% delle fratture esposte e il 5-7% delle fratture esposte della tibia 1. Derivano da traumi ad alta energia (incidenti stradali, traumi da precipitazione, soprattutto nei maschi giovani) o a bassa energia (traumi rotazionali, soprattutto in donne anziane affette da osteoporosi): si stima che circa il 30% delle fratture del pilone tibiale ad alta energia siano esposte, caratterizzate da comminuzione metafisaria e articolare, bone loss e grave danno a carico dei tessuti molli 2.
GESTIONE INIZIALE
I capisaldi dell’approccio ortoplastico prevedono che la valutazione e il trattamento del paziente vengano eseguiti in equipe combinata, in sequenza consensuale, durante tutti gli atti terapeutici a partire dalla gestione in Pronto Soccorso fino alla ricostruzione definitiva.
È indicata la centralizzazione del paziente in un centro ortoplastico specialistico non appena possibile.
All’ingresso in Pronto Soccorso, l’esame obiettivo locale deve essere condotto in equipe ortoplastica, sistematicamente e ripetutamente nel tempo, soprattutto dopo le manipolazioni dell’arto. Esso consta di:
-
Ispezione e palpazione, alla ricerca di contusioni, deformità e sanguinamenti e ad escludere la presenza di sindrome compartimentale;
-
Esame vascolare e neurologico;
-
Fotografia della lesione e prima classificazione a seconda delle dimensioni, della localizzazione e del grado di coinvolgimento dei tessuti molli.
La zona di esposizione deve essere coperta con garze sterili intrise di soluzione fisiologica e l’arto tutelato in splint.
La profilassi antibiotica deve essere somministrata il prima possibile o comunque entro un’ora dal trauma e proseguita per 24 ore nelle fratture GA tipo I e II e per 72 ore nelle fratture GA tipo III. Si sottolinea la necessità di stesura di protocolli di antibioticoterapia intra-ospedalieri personalizzati, dal momento che in letteratura è stato dimostrato che la maggior parte delle infezioni profonde correlate alle fratture gravemente esposte derivano da microorganismi nosocomiali 3.
Il debridement rappresenta lo step più importante nella prevenzione delle infezioni associate alle fratture esposte: dovrebbe essere eseguito in equipe ortoplastica, da chirurghi esperti, in maniera sistematica, dai tessuti più superficiali a quelli più profondi. Nel caso di fratture esposte con contaminazione marina, agricola e da acque nere, nel caso di una coesistente sindrome compartimentale, in pazienti con lesioni multiple concomitanti e nel caso di arto devascolarizzato, il debridement dovrebbe essere eseguito il prima possibile. Le tempistiche indicate variano negli altri casi: nel caso di fratture esposte GA IIIA- IIIB il cut-off è stato definito a 12 ore, nelle altre fratture esposte (ad esclusione di fratture esposte di polso, mano e dita) entro 24 ore. Nel debridement osseo è indicata la rimozione dei frammenti ossei devitalizzati con “Paprika sign” e/o “Tug test” positivi. Viene invece fortemente raccomandata la preservazione dei frammenti articolari maggiori e dei frammenti osteocondrali che possono contribuire alla stabilità articolare. Al termine della procedura, l’irrigazione deve avvenire con soluzione fisiologica a bassa pressione e la lesione deve essere nuovamente classificata.
DEMAGE CONTROL OSSEO E DEI TESSUTI MOLLI
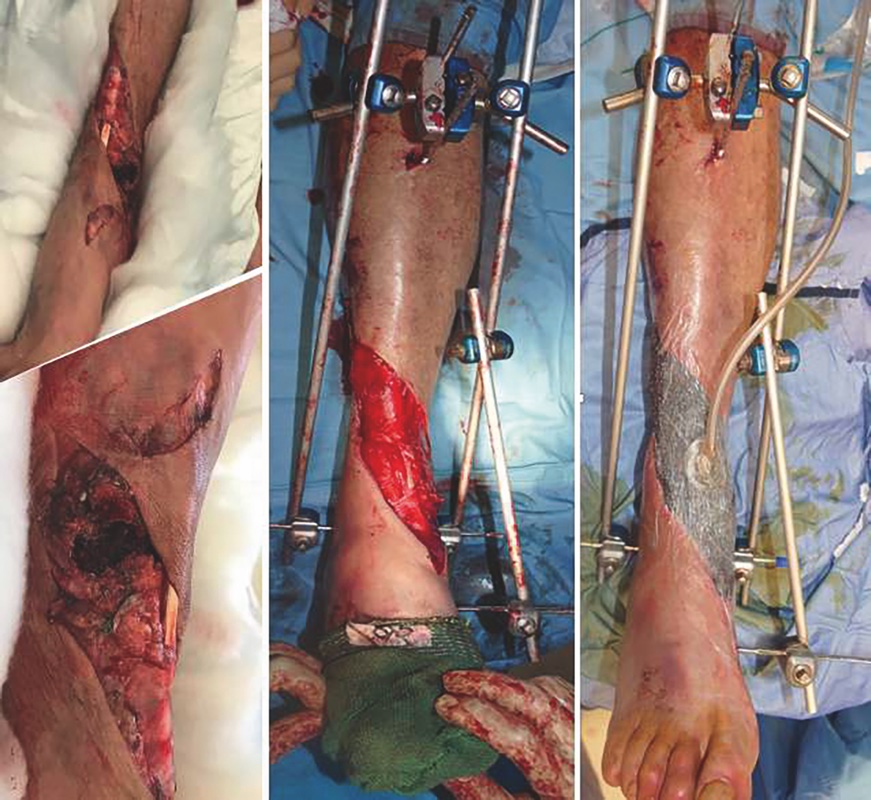
Nel caso in cui non sia possibile eseguire l’intervento ortoplastico definitivo dopo il debridement è raccomandata la stabilizzazione ossea temporanea con fissatore esterno (Fig. 1).
La configurazione del fissatore deve essere condivisa con i chirurghi plastici e non ostruire la finestra dei tessuti molli, deve essere la più semplice possibile, facilmente modificabile e deve garantire la stabilità della frattura. Le viti devono essere posizionate lontane dalla zona di esposizione e dai possibili futuri accessi chirurgici per la fissazione definitiva.
Si utilizzano solitamente due viti da 5 mm a livello della diafisi tibiale, prossimalmente alla frattura, posizionate 1 cm medialmente sul piano sagittale rispetto alla cresta tibiale, una vite transcalcaneare da 4 mm e una o due viti posizionate a livello del I e del IV metatarsale, del collo astragalico o del cuboide per aumentare la stabilità meccanica e mantenere il piede nella corretta posizione neutra, essenziale per favorire la guarigione dei tessuti molli. La configurazione a delta (la più frequentemente utilizzata nella tibia distale) assemblata con una vite transcalcaneare e una vite metatarsale è una struttura semplice e stabile, ma a volte risulta troppo ingombrante e può essere sostituita da un costrutto monolaterale (mediale o laterale), utilizzando una doppia vite calcaneare oppure una vite calcaneare e una vite a livello del collo dell’astragalo. Inoltre, è possibile aggiungere una barra posteriore che offre i vantaggi dell’elevazione e della prevenzione delle ulcere da decubito sul tallone, nonché la protezione di qualsiasi tessuto locale o di trasferimenti di tessuto libero eseguiti dai chirurghi plastici.
Per quanto riguarda la gestione del danno a carico dei tessuti molli, le linee guida BOA-BAPRAS consigliano, nel caso in cui non sia possibile eseguire una sutura diretta dell’esposizione, l’utilizzo di una semplice medicazione non aderente, con una forte raccomandazione di eseguire l’intervento ortoplastico definitivo entro 72 ore 4. In letteratura l’utilizzo della terapia a pressione negativa è controverso. In una recente review sistematica Cochrane è emerso che non vi sono chiare differenze tra la terapia a pressione negativa e l’utilizzo di una medicazione standard per quanto riguarda i tassi di infezione, il tempo di guarigione dei tessuti molli, dolore ed eventi avversi 5. Al contrario, in una review sistematica e metanalisi del 2020, gli autori concludono che l’utilizzo della terapia a pressione negativa è correlata a tassi di infezione profonda e fallimento del lembo più bassi rispetto all’utilizzo di medicazioni standard 6. In ogni caso, la terapia a pressione negativa non deve essere considerata un presidio che consenta di ritardare la copertura definitiva dei tessuti molli oltre 72 ore.
Risulta di fondamentale importanza dopo il damage control lo studio del paziente con esami diagnostici di secondo livello (Tomografia computerizzata, Angio-TC) per una corretta e accurata pianificazione dell’intervento ortoplastico definitivo.
INTERVENTO ORTOPLASTICO DEFINITIVO – OSTEOSINTESI E COPERTURA DEI TESSUTI MOLLI
L’osteosintesi definitiva deve essere eseguita solo se si esegue contemporaneamente la ricostruzione definitiva dei tessuti molli.
L’approccio “Fix and Flap” prevede che il debridement, l’osteosintesi e la ricostruzione dei tessuti molli vengano eseguiti in acuto e in maniera definitiva. In letteratura è stato dimostrato che l’approccio Fix and Flap è correlato a bassi tassi di infezione profonda e ad un’alta percentuale di salvataggio dell’arto e di guarigione della frattura 7.
Nell’ambito ortoplastico, la fissazione interna con chiodi endomidollari e/o placche rimane il metodo più utilizzato per la sintesi definitiva: i mezzi di sintesi interna infatti non creano l’ingombro esterno che potrebbe ostacolare le procedure ricostruttive a carico dei tessuti molli.
La ricostruzione dei tessuti molli può avvenire in base all’energia del trauma e alla perdita di sostanza dei tessuti molli con innesti, lembi locali, lembi peduncolati o lembi microchirurgici.
Nella maggior parte dei casi, il lembi locali risultano inadeguati per coprire difetti del terzo distale di tibia, che avviene quasi sempre per mezzo di lembo libero.
La selezione del lembo dipende da molteplici fattori, tra cui la dimensione e la posizione del difetto dopo l’escissione della ferita, la disponibilità di lembi e la morbilità del sito donatore. Inoltre, vi sono prove crescenti a sostegno del contributo biologico dei lembi dei tessuti molli nella riparazione delle fratture fornendo la disponibilità ottimale di fattori di crescita nonché una fonte di cellule staminali e progenitrici rigenerative 8.
DIFETTI OSSEI
La scelta del trattamento ottimale per la gestione dei difetti ossei post-traumatici dipende da numerosi fattori: le caratteristiche e le dimensioni del difetto stesso (diafisario, metafisario, articolare), la vascolarizzazione locale, il grado di compromissione dei tessuti molli e il metodo utilizzato per la stabilizzazione della frattura (interna o esterna).
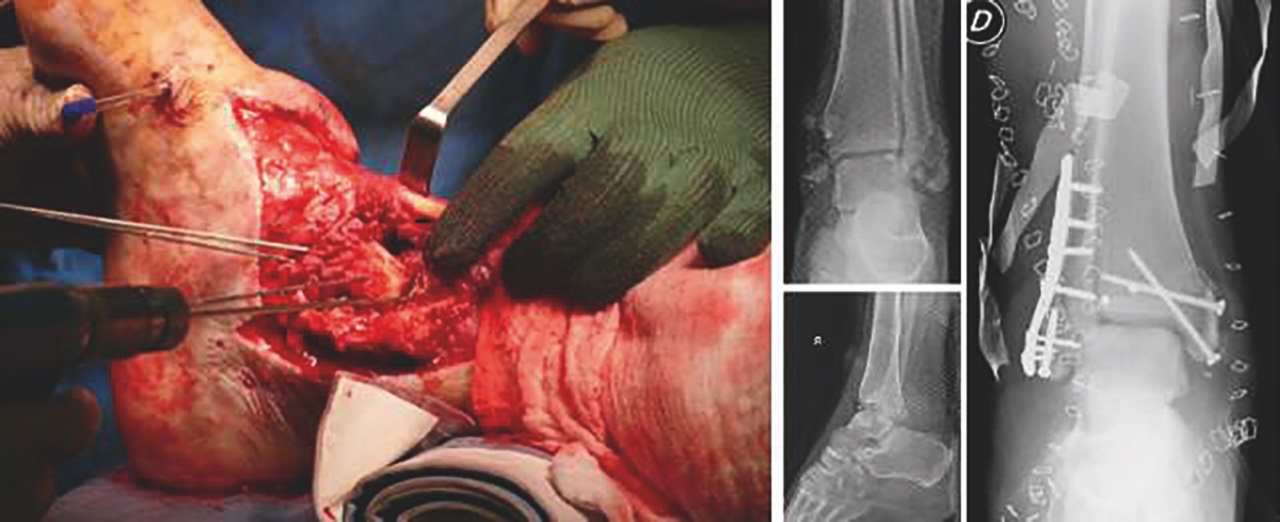
Se le dimensioni del difetto meta-diafisario risultano essere inferiori al 25% della circonferenza della tibia e non compromettono la superficie articolare non vi è indicazione all’utilizzo di innesti ossei. Per un difetto più ampio o che compromette la stabilità articolare, l’innesto osseo autologo, tipicamente prelevato dalla cresta iliaca (Fig. 2) rappresenta una strategia valida, in quanto dotato di proprietà osteogeniche, osteoinduttive e osteoconduttive. I sostituti ossei sintetici dovrebbero essere evitati in quanto l’uso di materiale inerte nelle fratture esposte, nonostante un accurato debridement, aumenta il rischio di infezione profonda 9.
I difetti di lunghezza maggiore di 1 cm o superiori al 50% della circonferenza richiedono trattamenti più complessi come innesti ossei vascolarizzati, distrazione osteogenica e ricostruzione mediante induced membrane technique (IMT). Il graft di perone vascolarizzato presenta alte proprietà di osteoinduzione e osteoconduzione, poche complicanze sul sito di prelievo e tassi di union elevati. La distrazione osteogenica mediante un fissatore esterno circolare può evitare le conseguenze dell’uso di mezzi di sintesi interni in un ambiente a rischio di infezione, ma potrebbe generare altri aventi avversi come infezione dei tramiti, contratture articolari e fallimento della fissazione. La IMT risulta particolarmente adatta in ambito ortoplastico in quanto lo spaziatore cementato posizionato al momento della copertura definitiva dei tessuti molli riempie efficacemente lo spazio morto, mantiene la lunghezza dell’osso e fornisce un’elevata concentrazione di antibiotico a livello locale. La IMT prevede un approccio in due tempi. La prima fase consta nel riempimento del difetto osseo con uno spaziatore di cemento antibiotato che permette la formazione di una biomembrana (induced membrane) con capacità osteoinduttiva intorno al focolaio. A 6-12 settimane la tecnica prevede l’incisione della membrana, la rimozione dello spaziatore e il riempimento del difetto osseo con innesto osseo autologo/omologo di spongiosa prelevato da cresta iliaca, dal canale femorale o da cadavere. In questo modo la biomembrana può stimolare l’integrazione dell’innesto di spongiosa che presenta scarse proprietà osteogeniche. Quando si decide di utilizzare questo metodo in presenza di una copertura definitiva complessa, la discussione preliminare con i colleghi chirurghi plastici aiuterà a pianificare l’accesso per l’innesto osseo 9.
CAPITOLO 77Bibliografia.
-
Court-Brown CM, Bugler KE, Clement ND, et al. The epidemiology of open fractures in adults. A 15-year review. Injury 2012 Jun;43(6):891-897. doi: 10.1016/j.injury.2011.12.007 .
-
Zelle BA, Dang KH, Ornell SS. High-energy tibial pilon fractures: an instructional review. Int Orthop. 2019 Aug;43(8):1939-1950. doi: 10.1007/s00264-019-04344-8.
-
Dunkel N, Pittet D, Tovmirzaeva L, et al. Short duration of antibiotic prophylaxis in open fractures does not enhance risk of subsequent infection. Bone Joint J. 2013 Jun;95-B(6):831-937. doi: 10.1302/0301-620X.95B6.30114.
-
BOA BAPRAS guidelines, Standard for the management of Open Fractures, doi: 10.1093/med/9780198849360.001.0001.
-
Iheozor-Ejiofor Z, Newton K, Dumville JC, et al. Negative pressure wound therapy for open traumatic wounds. Cochrane Database Syst Rev. 2018 Jul 3;7(7):CD012522. doi: 10.1002/14651858.CD012522.pub2.
-
Grant-Freemantle MC, Ryan ÉJ, Flynn SO, et al. The Effectiveness of Negative Pressure Wound Therapy Versus Conventional Dressing in the Treatment of Open Fractures: a Systematic Review and Meta-Analysis. J Orthop Trauma. 2020 May;34(5):223-230. doi: 10.1097/BOT.0000000000001750.
-
Aljawadi A, Islam A, Jahangir N, et al. One-stage combined “fix and flap” approach for complex open Gustilo-Anderson IIIB lower limbs fractures: a prospective review of 102 cases. Arch Orthop Trauma Surg. 2022 Mar;142(3):425-434. doi: 10.1007/s00402-020-03705-y.
-
Chan JK, Harry L, Williams G, et al. Soft-tissue reconstruction of open fractures of the lower limb: muscle versus fasciocutaneous flaps. Plast Reconstr Surg. 2012;130(2):284e–295e.
-
Eccles S et al., eds. Bone Loss in Open Fractures. In: Standards for the Management of Open Fractures. Oxford: Oxford Academic 2020, pp. 75-92.