Revisione protesica di ginocchio
1 Dipartimento di Specialità Medico-Chirurgiche, Scienze Radiologiche e Salute Pubblica, Università degli Studi di Brescia, Brescia; 2 UO di Clinica Ortopedica, Dipartimento Osteoarticolare, ASST Spedali Civili di Brescia
INTRODUZIONE
L’intervento di protesi di ginocchio (PG), parziale (monocompartimentale) o totale, risulta essere in costante ed esponenziale crescita in tutto il mondo. Le proiezioni stimano che la domanda di PG primarie sarà di quasi 3,5 milioni all’anno solo negli Stati Uniti entro il 2030 1. Con una popolazione molto più ampia di pazienti sottoposti a PTG primarie, aumenterà anche il numero di pazienti che necessitano di una chirurgia di revisione.
La revisione di una PG rimane una sfida per il chirurgo e un importante onere finanziario per il sistema sanitario. Gli obiettivi della revisione di una PG sono i medesimi della chirurgia primaria, ovvero il ripristino di un buon allineamento dell’arto e di una buona stabilità articolare, tali da consentire il recupero della funzione in assenza di dolore.
Le maggiori difficoltà nella revisione di una PG sono legate innanzitutto all’indicazione chirurgica, poiché le cause del fallimento di una PG possono essere multifattoriali e sono spesso di difficile identificazione. Successivamente, la pianificazione e la tecnica chirurgica presentano numerosi problemi di difficile soluzione quali le pregresse incisioni chirurgiche, la gestione dei tessuti molli, le tecniche di rimozione dell’impianto, il bilanciamento dei legamenti e degli spazi articolari in flessione/estensione, la gestione della perdita ossea, l’eventuale danno dell’apparato estensore e ovviamente la scelta dell’impianto protesico appropriato.
CAUSE DI FALLIMENTO
Il fallimento di un impianto protesico può essere annoverato tra le complicanze precoci (entro i due anni) o tardive (dopo i due anni) di una PG. Le possibili cause di fallimento di una PG sono molteplici:
-
infezioni: secondo le proiezioni basate sui dati forniti dai registri nazionali, le infezioni saranno causa di circa il 60% delle revisioni di PG nel 2030 2;
-
fallimento meccanico: usura del polietilene, mobilizzazione asettica, maltracking rotuleo;
-
instabilità: errore nella scelta dell’impianto primario, lassità legamentosa secondaria;
-
malallineamento: errore nel posizionamento delle componenti protesiche;
-
fratture periprotesiche: eventi traumatici, frattura patologiche (osteoporosi);
I dati attuali mostrano che la principale causa di revisioni precoci sono le infezioni, mentre la mobilizzazione asettica è la principale causa di revisioni tardive 2.
DIAGNOSI
Quadro clinico
Il principale sintomo riportato dal paziente è il dolore. Quando si valuta una PG dolorosa è importante utilizzare un approccio diagnostico sistematico. L’anamnesi non può prescindere dalla valutazione dei seguenti aspetti:
-
ritardata guarigione della ferita al momento del primo impianto;
-
successiva comparsa di deiscenze/fistole;
-
caratteristiche del dolore:
-
esordio: immediato o tardivo;
-
frequenza: costante o sotto carico (in ortostatismo/deambulazione);
-
localizzazione: anteriore, mediale, laterale, o diffuso;
-
sensazione di calore al ginocchio;
-
tumefazione persistente del ginocchio con eventuale arrossamento della cute;
-
cedimenti e sensazione di instabilità durante la deambulazione;
-
comparsa di febbre e suo andamento, brividi, sudorazione notturna;
-
possibili fonti di infezione ematogena (ad es. un’infezione delle vie urinarie o una recente procedura invasiva).
Se possibile, l’esame obiettivo deve prevedere la valutazione del paziente in ortostatismo, durante la deambulazione e supino. La valutazione in ortostatismo fornirà una prima indicazione su un possibile malallineamento. La valutazione durante la marcia renderà più facilmente visibile una eventuale instabilità. La valutazione in posizione supina consentirà di valutare la presenza dei seguenti aspetti clinici:
e di valutare manualmente la stabilità dell’impianto. La valutazione clinica in posizione supina prevede:
-
ispezione della cicatrice e della cute per la valutazione di eventuali segni di flogosi (arrossamento, tumefazione, termotatto, dolorabilità alla palpazione);
-
presenza di ballottamento rotuleo;
-
valutazione del range di movimento per valutare possibili deficit di flesso-estensione;
-
stabilità articolare (stress in varo-valgo e in antero-posteriore);
-
efficienza dell’apparato estensore;
-
tracking rotuleo;
-
palpazione di punti dolenti specifici riferiti dal paziente, onde escludere patologie infiammatorie correlate al pattern motorio, ma non al fallimento dell’impianto (es. tendiniti della zampa d’oca).
È altresì importante escludere altre fonti di dolore che possono irradiarsi al ginocchio, quale ad esempio un dolore a partenza dall’anca o dal rachide lombare.
Esami di laboratorio
Le infezioni costituiscono il principale sospetto diagnostico in caso di PG dolorosa e pertanto, in presenza di segni clinici di flogosi locale, sarà importante richiedere i seguenti esami ematochimici 3:
-
emocromo con formula;
-
marker di infiammazione quali la PCR e la VES;
-
IL-6 sierica, la procalcitonina e il TNF alfa potrebero avere un ruolo nel prossimo futuro, ma deve essere ancora confermato.
Nel sospetto di infezione è fondamentale l’analisi del liquido sinoviale. Il paziente dovrà essere sottoposto ad almeno tre artrocentesi a distanza di un adeguato intervallo di tempo (washout) da eventuali terapie antibiotiche già somministrate al paziente. Oltre alla valutazione macroscopica del liquido, in accordo con le principali linee guida internazionali3 sono di fondamentale importanza:
-
l’esame colturale (ricerca di batteri aerobi e anaerobi, e funghi);
-
la conta dei leucociti;
-
la ricerca dell’alfa-defensina.
Imaging
-
Rx: indagine di primo livello di fronte a una PG dolorosa;
-
Rx standard (AP e LL): mette in luce eventuale linee di radiolucenza, segno di mobilizzazione dell’impianto;
-
Rx assiale di rotula: è possibile valutare l’articolazione femoro-rotulea e la presenza di eventale artrosi e/o maltracking rotuleo;
-
Rx bacino e arti inferiori in carico: valuta allineamento dell’arto e dell’impianto stesso.
-
TC:
-
utile per escludere errori di posizionamento dell’impianto;
-
trova il suo maggiore impiego nella pianificazione pre-operatoria dopo espianto della protesi primaria, in programmazione del reimpianto. La valutazione TC consente una stima accurata delle perdite ossee.
Biopsia
In caso di forte sospetto di patologia infettiva, pur in presenza di artrocentesi negative, è opportuno eseguire delle biopsie artroscopiche per garantire il prelievo di una consistente quantità di tessuto.
TRATTAMENTO
In caso di PG infetta, o fortemente sospetta tale, è opportuno procedere a una revisione in due tempi:
-
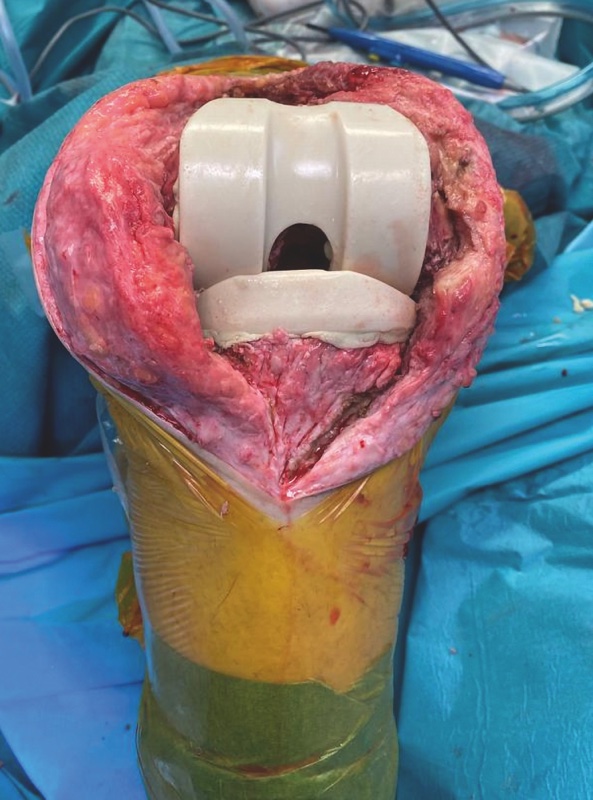
espianto della protesi primaria, esecuzione di multiple biopsie, accurato debridement dei tessuti molli, abbondante lavaggio e posizionamento di spaziatore antibiotato (Fig. 1);
-
terapia antibiotica di congrua durata, sulla base degli isolamenti intraoperatori dell’eventuale patogeno;
-
reimpianto della protesi.
Tre sono i principali problemi da affrontare in occasione di un reimpianto:
-
insufficienza legamentosa;
-
perdite ossee;
-
funzione dell’apparato estensore.
A questi si aggiungono: eventuali segni di sofferenza cutanea, l’altezza della rotula, il ripristino della corretta altezza dell’interlinea articolare, la correzione di eventuali rigidità articolari.
Multiple incisioni aumentano il rischio di necrosi cutanea. Pertanto, in corso di revisione di una PG è opportuno riutilizzare la cicatrice del primo impianto onde ridurre il rischio di sofferenza ischemica della cute.
Scelta dell’impianto
La scelta dell’impianto protesico è fondamentale perché deve tener conto di tutti i fattori sopracitati 4. Di seguito un elenco che riporta i principali design protesici a vincolo crescente:
-
Protesi a mantenimento del legamento crociato posteriore (posterior cruciate retaining, CR) o a sacrificio del legamento crociato posteriore (posterior cruciate-sacrificing, PS): sono impianti primari che possono rappresentare un impianto di revisione in caso pregressa protesi monocompartimentale dolorosa o soggetta a mobilizzazione asettica. Questo tipo di impianto non prevede alcuna insufficienza legamentosa dei legamenti collaterali, né deficit ossei
-
Protesi semi-vincolate: protesi con sistema di stabilizzazione intrinseco intercondiloideo. In questo tipo di impianto, il “post” tibiale è di dimensioni maggiori in altezza e variabile in larghezza rispetto a quello di una protesi a disegno PS, così da garantire una stabilità maggiore in caso di insufficienza legamentosa periferica.
-
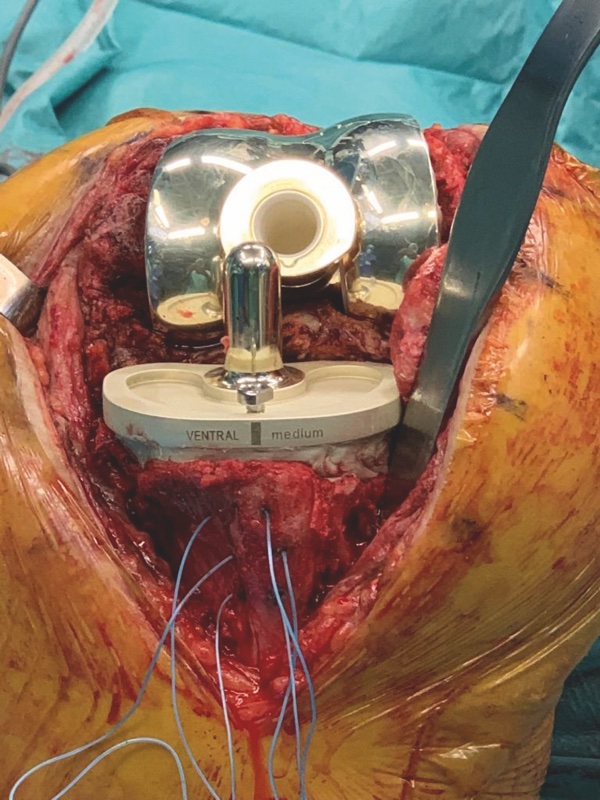
Protesi vincolate o “a cerniera”: il livello di vincolo tra le componenti raggiunge il massimo grado conferendo stabilità su tutti i piani (Fig. 2). Queste protesi sono indicate in:
-
grave instabilità legamentosa mediale;
-
importante deficit osseo.
L’utilizzo di steli può essere utile ad aumentare la stabilità dell’impianto in caso di deficit ossei.
In caso di insufficienza dell’apparato estensore, si deve ricorrere a omotrapianti di apparato estensore. Nessun sistema protesico può vicariare la sua funzione.
Gestione dei difetti ossei
Esistono molteplici classificazioni. La più utilizzata è la classificazione dell’Anderson Orthopedic Research Institute (AORI) 5 che consta di tre tipologie di deficit:
-
tipo 1: osso metafisario intatto, nessuna influenza sulla stabilità dell’impianto (difetti minori);
-
tipo 2: osso metafisario danneggiato, in cui si rende necessario l’utilizzo di una protesi semi-vincolata con strategie atte a colmare le perdite ossee 6;
-
cemento;
-
augment per difetti inferiori al cm;
-
camicie per difetti cavitari 7;
-
coni per difetti cavitari 7;
-
tipo 3: grave compromissione della metafisi tale da richiedere protesi vincolata totale o impianti su misura (custom made).
COMPLICANZE
Nella chirurgia di revisione della PG possono verificarsi, seppur rare, complicanze intra e perioperatorie. Queste complicanze includono infezioni/re-infezioni, difficoltà di cicatrizzazione, ematomi, emorragie, trombosi venose profonde, fratture intraoperatorie, lesioni neuro-vascolari 8.
CONCLUSIONI
I risultati a lungo termine della chirurgia di revisione della PG sono soddisfacenti. La maggior parte dei pazienti è in grado di riprendere le attività della vita quotidiana, pur con qualche limitazione del range di movimento, soprattutto nei casi che hanno richiesto una complessa gestione dei deficit ossei.
CAPITOLO 73Bibliografia.
-
Tarazi JM, Chen Z, Scuderi GR, et al. The Epidemiology of Revision Total Knee Arthroplasty. J Knee Surg. 2021 Nov;34(13):1396-1401. doi: 10.1055/s-0041-1735282.
-
Khan M, Osman K, Green G, et al. The epidemiology of failure in total knee arthroplasty: avoiding your next revision. Bone Joint J. 2016 Jan;98-B(1 Suppl A):105-12. doi: 10.1302/0301-620X.98B1.36293.
-
Parvizi J, Tan TL, Goswami K, et al. The 2018 Definition of Periprosthetic Hip and Knee Infection: An Evidence-Based and Validated Criteria. J Arthroplasty. 2018 May;33(5):1309-1314.e2. doi: 10.1016/j.arth.2018.02.078.
-
Zhang J, Li E, Zhang Y. Prostheses option in revision total knee arthroplasty, from the bench to the bedside: (1) basic science and principles. EFORT Open Rev. 2022 Feb 15;7(2):174-187. doi: 10.1530/EOR-21-0089.
-
Engh GA, Parks NL. The management of bone defects in revision total knee arthroplasty. Instr Course Lect 1997; 46: 227-36.
-
Rodríguez-Merchán EC, Gómez-Cardero P, Encinas-Ullán CA. Management of bone loss in revision total knee arthroplasty: therapeutic options and results. EFORT Open Rev. 2021 Nov 19;6(11):1073-1086. doi: 10.1302/2058-5241.6.210007.
-
Longo UG, De Salvatore S, Intermesoli G, et al. Metaphyseal cones and sleeves are similar in improving short- and mid-term outcomes in Total Knee Arthroplasty revisions. Knee Surg Sports Traumatol Arthrosc. 2023 Mar;31(3):861-882 doi: 10.1007/s00167-022-06914-7.
-
Vadiee I, Backstein DJ. The Effectiveness of Repeat Two-Stage Revision for the Treatment of Recalcitrant Total Knee Arthroplasty Infection. J Arthroplasty. 2019 Feb;34(2):369-374. doi: 10.1016/j.arth.2018.10.021.