Ernia del disco lombare
Unità Complessa di Ortopedia e Traumatologia, asst Lariana, Ospedale Sant’Anna, san Fermo della Battaglia Como; Dipartimento di Biotecnologie e Scienze della Vita (DBSV), Università degli Studi dell’Insubria, Varese
Il dolore lombare è una condizione clinica molto diffusa. Il 70% delle persone ne è colpito almeno una volta nella vita ed è comunemente accompagnata da una irradiazione del dolore agli arti inferiori. La lombalgia e le suddette irradiazioni cruralgica o sciatalgica, interessanti rispettivamente i nervi femorale e sciatico, rappresentano sintomi piuttosto che diagnosi specifiche e, nell’ambito della vasta differenziazione delle potenziali cause, le più comuni sono la malattia degenerativa del disco, l’ernia discale lombare e in età più avanzata la stenosi lombare1.
Attualmente, secondo la North American Spine Society, l’American Society of Spine Radiology e l’American Society of Neuroradiology, l’espressione “ernia del disco” è quella migliore per indicare in generale lo spostamento del materiale discale o nucleo polposo, della cartilagine, dell’osso apofisario frammentato o del tessuto anulare frammentato oltre lo spazio del disco intervertebrale2.
FISIOPATOLOGIA
Il disco intervertebrale è costituito dal nucleo polposo (NP), che ne compone la parte interna, e dall’anulus fibroso (AF), che è la parte esterna. Il primo è costituito per il 20% da collagene ed è ricco di proteoglicani che favoriscono la ritenzione idrica, fondamentale per la sua funzione di resistenza alla compressione. L’anulus è povero di proteoglicani ed è costituito da fibre di collagene di tipo I disposte in strati concentrici con un orientamento ortogonale l’uno rispetto al successivo, come a formare una rete. Applicando delle forze assiali il NP si deforma appiattendosi e scaricando la tensione sull’AF che lo contiene. In presenza di fissurazioni nel contesto della struttura fibrosa dell’AF, il materiale nucleare può farsi strada attraverso queste zone di minore resistenza, creando la cosiddetta porta erniaria, oltrepassarla ed erniare al di fuori del suo dominio1.
Le ernie del disco possono manifestarsi a tutti i livelli ma più del 90% si localizzano negli spazi L4-L5 e L5-S1 per effetto delle sollecitazioni meccaniche che si manifestano al passaggio tra rachide e bacino1.
Anatomopatologicamente, a seconda del le possiamo classificare in:
- ernia contenuta: non attraversa la porta erniaria, rimane anteriormente al legamento longitudinale posteriore (LLP);
- ernia espulsa: attraversa la porta erniaria, si porta posteriormente al LLP;
- ernia migrata: dopo aver attraversato la porta erniaria, il materiale si allontana dalla sua sede di origine.
Topograficamente, a seconda della sede di emergenza,distinguiamo:
- ernia mediana;
- ernia para-mediana: con sviluppo prevalentemente monolaterale;
- ernia postero-laterale: la sua formazione è favorita dall’assottigliamento o assenza del LLP in questa sede;
- ernia intraforaminale: si sviluppa nel forame di coniugazione;
- ernia extraforaminale: in sede anteriore rispetto al forame di coniugazione.
PRESENTAZIONE CLINICA
La clinica di questo processo dipende dall’entità e dalla sede: va infatti tenuto presente che non tutta la patologia discale produce una sintomatologia rilevante sia dal punto di vista meccanico che di irritazione radicolare.
I segni e i sintomi principali dell’ernia discale lombare, oltre alla lombalgia discogenica e alla contrattura muscolare, comprendono dal punto di vista neurologico dolore radicolare, anomalie sensoriali e ipostenia secondo la distribuzione di una o più radici nervose lombosacrali coinvolte. I pazienti riferiscono un aumento del dolore quando sono seduti, il che è dovuto all’aumento della pressione discale in quasi il 40% dei casi.
Il dermatomero interessato varia in base al livello di ernia e al tipo di ernia:
- le ernie situate centralmente (evenienza più frequente) comprimono la radice che esce dal forame di coniugazione al livello sottostante: per esempio un’ernia paramediana o postero-laterale L4-L5 comprime la radice L5, che esce dal rachide attraverso il forame L5-S1;
- le ernie pre, intra- ed extra foraminali o molto laterali producono una compressione sulla radice in uscita dal forame corrispondente, che nel caso del rachide lobare corrisponde alla vertebra del livello craniale: per esempio un’ernia intraforaminale L4-L5 comprime la radice L4.
Il dolore che si allevia con la posizione seduta e la flessione in avanti è più coerente con la stenosi spinale lombare, poiché quest’ultimo movimento aumenta la pressione del disco del 100-400%3.
L’ernia del disco lombare si può quindi manifestare come lombalgia isolata o come dolore irradiato agli arti inferiori, e più spesso come una loro combinazione. Le due principali sindromi cliniche di presentazione dell’ernia del disco lombare sono:
la lombosciatalgia, conseguente a irritazione delle radici L5 e S1;
la lombocruralgia, dovuta a sofferenza delle radici L3 e L4.
Nella lombosciatalgia il dolore, seguendo il decorso del nervo sciatico, si può irradiare lungo la superficie posteriore dell’arto inferiore dalla regione glutea alla faccia posteriore della coscia, alla faccia posterolaterale del polpaccio per finire al piede, a seconda della porzione della radice interessata. Nella lombocruralgia è interessato il nervo femorale e il dolore si irradia al versante anteriore della coscia e della gamba.
L’esame obiettivo deve iniziare con un’accurata anamnesi per valutare la dinamica e le tempistiche di insorgenza e per l’esclusione di “red flags”: sospetto di frattura anche dopo un trauma banale in pazienti anziani, sospetto di spondilodiscite in pazienti prevalentemente pediatrici od anziani con infezioni recenti, neoplasie e sindrome della cauda equina2. La valutazione clinica permette di rilevare la rigidità̀ del rachide lombare con contrattura dei muscoli paravertebrali. In fase acuta il paziente tende ad assumere posture antalgiche, quali un atteggiamento scoliotico del rachide e un atteggiamento in flessione degli arti inferiori, nel tentativo di detendere i nervi per controllare il dolore.
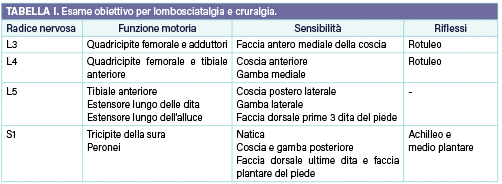
L’esame fisico prosegue con un esame neurologico completo per la valutazione della sensibilità e dei riflessi (Tab. I)2.
Le manovre semeiologiche più utilizzate sono:
- Lasegue per le radici L5-S1: a paziente supino si solleva l’arto inferiore coinvolto mantenendo il ginocchio esteso e la caviglia dorsiflessa (varianti classico, di rimbalzo, incrociato e differenziale); eseguendo la manovra sull’arto controlaterale può essere provocato dolore sempre sul lato affetto (segno di Fajersztajn anche detto Lasegue crociato);
- Wassermann per le radici L3 e L4: a paziente prono si flette l’anca mantenendo il ginocchio flesso e la caviglia estesa, od in alternativa sempre a paziente prono è possibile iperflettere il ginocchio ad anca estesa;
Segno di Valleix: dolore alla digitopressione lungo il decorso del nervo sciatico.
Una recente metanalisi ha concluso che lo screening iniziale con il classico test di Lasègue insieme a tre dei seguenti quattro sintomi in una distribuzione delle radici nervose è sufficiente per la diagnosi clinica di ernia discale lombare con radicolopatia: dolore dermatomerico, deficit sensoriale, deficit dei riflessi, debolezza motoria 4.
INDAGINI STRUMENTALI
In caso di lombalgia senza radicolupatia le radiografie sono l’esame di scelta, dovrebbero essere ottenute solo dopo diverse settimane dalla comparsa della sintomatologia (4-6 settimane) eccetto per i pazienti con “red flags” in cui devono essere subito eseguite.
La scoliosi compensatoria, il restringimento dello spazio intervertebrale e la presenza di osteofiti da trazione sono reperti suggestivi di ernia discale lombare.
Nei pazienti con deficit neurologici l’esame più indicato è la risonanza magnetica (RM), ha un’accuratezza diagnostica del 97% e un’elevata affidabilità inter-osservatore.
Una recente metanalisi ha valutato le RMN in soggetti asintomatici evidenziando come l’incidenza di quadri aspecifici come riduzione dell’intensità del segnale, rigonfiamenti discali, protrusione discale, estrusione discale, restringimento discale e lacerazioni dell’AF fosse tra il 20 e l’80%. Pertanto, la risonanza magnetica non dovrebbe essere indicata alla presentazione iniziale in pazienti con sospetta ernia discale acuta senza sintomi e segni di coinvolgimento neurologico5.
Al contrario, nei pazienti con anamnesi e reperti clinici coerenti con un’ernia discale lombare con radicolopatia, la risonanza magnetica è raccomandata come esame non invasivo appropriato per confermare la presenza di un’ernia discale lombare.
I progressi dell’imaging assiale e della tomografia computerizzata (TC) ne hanno migliorato il livello diagnostico e ridotto la quantità dell’irraggiamento. In particolare, nei pazienti con anamnesi e reperti clinici coerenti con un’ernia discale lombare con radicolopatia, la TC può essere considerata come esame appropriato in alternativa alla RM6.
TRATTAMENTO CONSERVATIVO
Il trattamento non chirurgico è il trattamento di prima linea per la maggior parte dei pazienti con ernia discale lombare, si basa sull’utilizzo di farmaci, terapie fisiche, esercizi di mobilizzazione neurodinamica e mobilizzazioni o manipolazioni spinali 3. Questo è giustificato dalla storia naturale dell’ernia del disco: il destino del frammento di NP espulso è quello di disidratarsi progressivamente, perdendo di volume e possibilmente mobilizzarsi, riducendo in ultima analisi l’insulto meccanico sulla radice che nel tempo ridurrà il suo stato infiammatorio1.
I FANS hanno un ruolo principale nella gestione del dolore dell’ernia del disco anche se nella fase acuta si possono associare analgesici narcotici a breve emivita e farmaci miorilassanti. In fase acuta, un regime di dosaggio graduale di steroidi orali può essere utile per ridurre il dolore generato dall’infiammazione quando associato all’irritazione della radice nervosa7-9.
Sono stati proposti altri regimi, come l’infusione singola di glucocorticosteroidi per via endovenosa, farmaci per il dolore neuropatico, gli inibitori dei recettori della serotonina, l’agmatina e l’amitriptilina solfato; tuttavia, le linee guida NASS del 2014 non formulano una raccomandazione a favore o contro l’uso di nessuno di questi farmaci, per mancanza di prove sufficienti5.
Tradizionalmente si ritiene che la terapia fisica migliori i sintomi legati all’ernia discale lombare, con un’elevata efficacia sulla sciatica. Tuttavia, i dati sono piuttosto contrastanti. Diversi recenti lavori prospettici e revisioni della letteratura che hanno incluso tutte le strategie di trattamento della sciatica non hanno supportato l’efficacia della terapia fisica7. Il gruppo di lavoro NASS ha suggerito che non esistono prove affidabili per raccomandare o meno l’uso di programmi di fisioterapia come trattamento singolo. Tuttavia, secondo il gruppo di lavoro, un limitato esercizio fisico guidato è un’opzione per i pazienti con sintomi da lievi a moderati di ernia discale lombare con radicolopatia5,8.
Una più recente strategia terapeutica è rappresentata dalle iniezioni epidurali di steroidi associati ad anestetici locali. Sotto controllo fluoroscopico diretto si si esegue l’iniezione a livello epidurale o vicino alla radice nervosa coinvolta. Una recente metanalisi ha evidenziato come questa tecnica sia più efficace rispetto agli altri trattamenti conservativi in termini di recupero complessivo e controllo del dolore5,7.
TRATTAMENTO CHIRURGICO
Il trattamento chirurgico dell’ernia discale è obbligatorio in caso di sindrome della cauda equina (ernia discale massiva con compressione della dura madre che causa debolezza progressiva degli arti inferiori fino alla paralisi, anestesia a sella associata incontinenza fecale e urinaria) che rappresenta un’urgenza chirurgica, infatti il trattamento entro le 48 ore è considerato il gold standard per evitare sequele neurologiche. Il trattamento chirurgico è fortemente raccomandato in presenza di deficit motori progressivi. In tutti gli altri casi l’intervento chirurgico è raccomandato solo in una popolazione selezionata, in quanto è stato dimostrato che non esistono differenze negli outcome a 4 anni nei pazienti senza deficit motori, a fronte delle possibili complicanze, anche gravi, del trattamento chirurgico.
Sono candidabili all’intervento i pazienti con sintomatologia lombosciatalgica resistenti a terapia sia farmacologica che fisica adeguatamente condotta da almeno 6 settimane.
Il paziente deve essere adeguatamente informato della storia naturale della malattia e delle potenziali complicanze del trattamento.
Il trattamento chirurgico consiste nella rimozione del materiale discale detto erniectomia e associato a discectomia; la tecnica open più diffusa (introdotta nel 1934 da Mixter e Barr e modificata da Love nel 1939 e rimasta ancora oggi con le modifiche nel tempo) consiste in un un’incisione cutanea mediana di circa 5 cm per accedere a uno spazio interlaminare. Nel tempo sono state introdotte altre tecniche con approcci sempre meno invasivi e meno traumatici per la muscolatura grazie all’utilizzo di appositi divaricatori e del microscopio (microdiscectomia)
Successivamente sono state introdotte tecniche di discectomia puramente endoscopiche con ancora minor traumatismo dei tessuti.
Rispetto alla discectomia standard queste tecniche si sono dimostrate superiori sia per i tempi di ospedalizzazione minore, sia per la soddisfazione del paziente che per le perdite ematiche ridotte. A lungo termine, tuttavia, non hanno dimostrato differenze significative sulle complicanze postoperatorie e sulla necessità di reintervento7,8.
CONCLUSIONI
L’ernia del disco lombare è un’entità comune che causa frequentemente sintomi irradiati agli arti inferiori, quali dolore, intorpidimento o debolezza. La patogenesi esatta che porta all’ernia del disco non è ancora chiara. I trattamenti non chirurgici con farmaci, mobilizzazioni e manipolazioni vertebrali, terapie fisiche ed esercizi di mobilizzazione neurodinamica, iniezioni di steroidi epidurali dovrebbero essere il trattamento di prima linea per la maggior parte dei pazienti con ernia discale lombare; tuttavia, non esistono prove certe dell’effetto di questi trattamenti. Il trattamento chirurgico rimane l’attuale gold standard, con le tecniche di microdiscectomia endoscopica minimamente invasiva che mostrano i migliori risultati a breve termine per quanto riguarda il dolore e la funzionalità post-operatoria, senza alcuna differenza per quanto riguarda le complicanze e i re-interventi rispetto alle tecniche di discectomia standard.
CAPITOLO 85Bibliografia.
- Surace MF, D’Angel Fo. La patologia del disco intervertebrale. Copiano (PV): Grafica MARO. Editrice 2004 (Monografia).
- Grassi FA, Pazzaglia UE, PilatoG. Manuale di ortopedia e traumatologia. Roma: Elsevier 2012.
- Benzakour T, Igoumenou V, Mavrogenis AF, et al. Current concepts for lumbar disc herniation. Int Orthop. 2019 Apr;43(4):841-851. doi: 10.1007/s00264-018-4247-6.
- Petersen T, Laslett M, Juhl C. Clinical classification in low back pain: best-evidence diagnostic rules based on systematic re- views. BMC Musculoskelet Disord. 2017 May 12;18(1):188. doi: 10.1186/s12891-017-1549-6.
- Kreiner DS, Hwang SW, Easa JE. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014 Jan;14(1):180-191. doi: 10.1016/j.spinee.2013.08.003.
- Amin RM, Andrade NS, Neuman BJ. Lumbar disc herniation. Curr Rev Musculoskelet Med. 2017 Dec;10(4):507-516. doi: 10.1007/s12178-017-9441-4.
- Blamoutier A. Surgical discectomy for lumbar disc herniation: surgical techniques. Orthop Traumatol Surg Res. 2013 Feb;99(1 Suppl):S187-S196. doi: 10.1016/j.otsr.2012.11.005.
- Consiglio Direttivo SICV&GIS 2014-201. Linee guida per il trattamento dell’ernia del disco lombare con radicolopatia. Giornale Italiano di Ortopedia e Traumatologia, 2016;42:118-136.