Le fratture dell’astragalo
SC (UCO) Clinica Ortopedica e Traumatologica, Ospedale di Cattinara – Azienda Sanitaria Universitaria Giuliano-Isontina (ASUGI), Università degli Studi di Trieste, Trieste
EPIDEMIOLOGIA
Le fratture dell’astragalo rappresentano lo 0,1-0,85% di tutte le fratture e il 5-7% delle lesioni del piede. Sono frequentemente associate a un trauma ad alta energia 1.
ANATOMIA
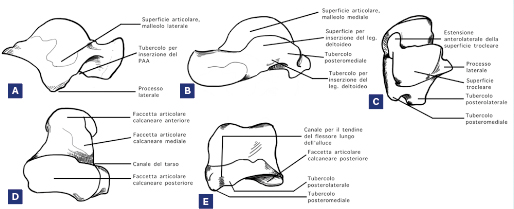
È il secondo osso tarsale più grande ed è composto da corpo, collo e testa e da 2 processi (laterale e posteriore). Nessun tendine o muscolo si inserisce su di esso e presenta 5 facce articolari che con la loro cartilagine ricoprono circa i 2/3 della superficie (Fig. 1)1.
Queste caratteristiche determinano conseguenze rilevanti sul piano chirurgico:
- Difficoltà nel trovare un accesso chirurgico che non intacchi la vascolarizzazione, dal momento che i vasi entrano nelle poche superfici ossee non ricoperte da cartilagine;
- Necessità di riduzione anatomica della frattura dal momento che vi sono numerose articolazioni coinvolte rischiando altrimenti di esitare in artrosi (più frequente a livello della sottoastragalica);
- Trovare delle soluzioni per avere una miglior visuale intraoperatoria dal momento che gli spazi di lavoro risultano ristretti 2.
Il domo astragalico è interamente ricoperto da cartilagine, con un diametro trasversale maggiore anteriormente, comportando una maggiore stabilità articolare in flessione dorsale e una maggiore instabilità, a causa della ridotta superficie di contatto articolare, in flessione plantare.
La superficie posteriore presenta un tubercolo mediale e uno laterale, tra loro separati da un solco destinato al passaggio del tendine del muscolo flessore lungo dell’alluce. Il collo dell’astragalo è la parte più vulnerabile alla frattura.
È una delle poche aree non ricoperta da cartilagine, ed è quindi destinata all’inserzione di legamenti, di capsule articolari e all’entrata dei vasi. Il collo è deviato di circa 24° medialmente e in direzione plantare1.
VASCOLARIZZAZIONE
È fornita dai rami dell’arteria tibiale posteriore, tibiale anteriore e peroneale.
La prima è l’arteria che dà il più grande contributo alla vascolarizzazione (47%), a livello dell’astragalo mediale, la seconda vascolarizza l’astragalo anteriormente e la terza l’astragalo lateralmente.
La vascolarizzazione dell’astragalo avviene sia in maniera retrograda sia in maniera anterograda con ingresso vascolare a livello del tubercolo posteriore2, con la presenza di numerose anastomosi arteriose intraossee. La mancanza di queste comunicazioni in alcune sedi potrebbe spiegare l’alto tasso di necrosi avascolari in seguito a traumi ad alta energia 1.
Per salvaguardare la vascolarizzazione sono state individuate due zone di sicurezza:
- nell’accesso laterale, una area di circa 3 cm tra il ramo laterale dell’arteria tarsale e l’arteria malleolare anteriore laterale, ramo dell’arteria tibiale anteriore;
- nell’accesso anteromediale, una zona tra l’arteria tarsale mediale distalmente, i rami che entrano nel collo dall’arteria tibiale anteriore dorsalmente e l’arteria del canale del tarso plantarmente al collo. Se vogliamo estendere prossimalmente l’accesso è necessaria una osteotomia del malleolo mediale, che protegge il ramo deltoideo dell’arteria tibiale posteriore 3.
MECCANISMO DI LESIONE
Il meccanismo di lesione è dovuto più comunemente a incidenti da veicoli a motore o a cadute dall’alto, a cui si associa una componente di iperflessione dorsale della caviglia. Le fratture del collo dell’astragalo sono prodotte dal suo impatto diretto contro il margine anteriore della tibia.
“Astragalo dell’aviatore”: tradizionalmente, questo termine si riferisce alle fratture del collo dell’astragalo prodotte dall’impatto della barra del timone contro la pianta del piede dell’aviatore, durante un incidente aereo.
Frattura dello snowboarder: frattura del processo laterale dell’astragalo che si ottiene da un movimento repentino in flessione dorsale e intrarotazione del piede. Questo infortunio avviene prevalentemente durante l’atterraggio dopo un salto.
VALUTAZIONE CLINICA
Tipicamente, il paziente presenta dolore alla caviglia. I movimenti del piede e della caviglia sono di norma dolorosi e possono provocare l’insorgenza di crepitii.
Puó essere presente una tumefazione diffusa del retropiede, spesso imponente, con dolorabilità alla palpazione dell’astragalo e dell’articolazione sottoastragalica.
Nelle fratture del collo e del corpo dell’astragalo, si osservano comunemente altre fratture associate a carico del piede e della caviglia.
VALUTAZIONE RADIOGRAFICA
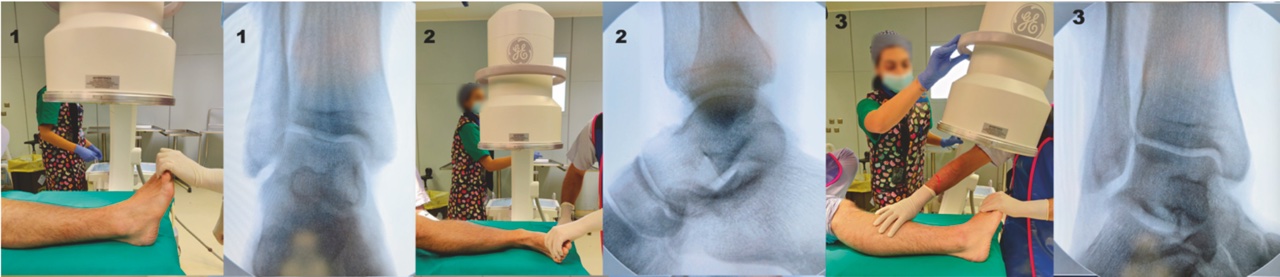
È necessario eseguire radiografie della caviglia in proiezione antero-posteriore (AP), laterale e nella proiezione del mortaio (intrarotazione della caviglia di 15-20°), nonché radiografie del piede in proiezione AP, laterale e obliqua (Fig. 2).
Proiezione di Canale e Kelly: fornisce una visualizzazione ottimale del collo dell’astragalo. Viene acquisita con la caviglia in equino: il piede del paziente viene appoggiato sulla cassetta radiografica e pronato di 15°, mentre il fascio radiogeno viene diretto cranialmente con un’inclinazione di 15° rispetto alla verticale. Questa proiezione è stata descritta per la valutazione di deformità post-traumatiche ed è difficile da acquisire nel contesto acuto ma può essere utile da acquisire intraoperatoriamente.
La tomografia computerizzata (TC) risulta utile per caratterizzare ulteriormente il pattern di frattura e la dislocazione dei frammenti e per valutare il grado di coinvolgimento articolare.
La scintigrafia ossea con tecnezio o la risonanza magnetica possono rivelarsi utili nella valutazione di eventuali fratture occulte dell’astragalo o fratture di stress 4.
Segno di Hawkins: radiolucenza subcondrale sul domo astragalico, che è indicativo della vitalità dell’astragalo a 6-8 settimane dalla frattura. Se si visualizza un segno di Hawkins parzialmente o totalmente positivo, è poco probabile che si sviluppi un danno vascolo-nervoso a lungo termine 5.
CLASSIFICAZIONI
Classificazione anatomica
- Fratture del processo laterale.
- Fratture del processo posteriore.
- Fratture della testa dell’astragalo.
- Fratture del corpo dell’astragalo.
- Fratture del collo dell’astragalo.
Classificazione delle fratture del collo dell’astragalo secondo Hawkins
Vedi Tabella I.
Classificazione delle fratture del corpo dell’astragalo secondo Sneppen
Vedi Tabella II.
TRATTAMENTO
Fratture del collo
Le fratture di tipo Hawkins I sono trattate conservativamente con apparecchi gessati e astensione dal carico per almeno 6 settimane 6.
Il trattamento chirurgico è indicato per tutte le altre fratture e deve prevedere una riduzione e una sintesi a cielo aperto.
Una sintesi percutanea può essere considerata se si ha un grande rischio di complicanze legate ai tessuti molli, una concomitante altra frattura del piede omolaterale o in caso di una sintesi effettuata in regime di urgenza in quadro di grave compromissione generale 7.
Nella maggior parte dei casi è necessario un doppio accesso: mediale e laterale. Inoltre, può essere aggiunto un approccio posterolaterale (aperto o percutaneo) per il fissaggio con vite postero-anteriore.
L’accesso mediale viene realizzato con un’incisione tra i tendini del tibiale anteriore e posteriore, prolungandosi fino all’articolazione scafo cuneiforme. La dissezione viene lungo il collo dell’astragalo, in questa fase è importante individuare e proteggere la vena grande safena.
L’accesso laterale viene realizzato con un’incisione tra il peroneo breve e terzo, prolungandosi lungo la sindesmosi in direzione del 4° metatarso. Vengono sollevati poi il cuscinetto adiposo del seno del tarso e l’estensore breve delle dita, al fine di esporre il collo dell’astragalo, in questa fase è importante individuare e proteggere il nervo peroneo superficiale.
È fondamentale ottenere una riduzione anatomica.
La sintesi può essere ottenuta con diversi mezzi: viti in compressione per fratture non comminute o mini-placche (2,4 o 2,7 mm) per le fratture comminute, evitando la compressione.
Le viti possono essere utilizzate in direzione AP o PA. Le viti PA generalmente forniscono una fissazione con un angolo più perpendicolare alla linea di frattura, ma le viti PA rendono necessario effettuare un accesso posterolaterale.
Se il malleolo mediale è intatto, al fine di preservare la vascolarizzazione e l’integrità del legamento deltoideo, può essere effettuata un’osteotomia dello stesso malleolo mediale. Si prolunga posteriormente e prossimalmente l’incisione mediale al fine di esporre il malleolo e individuare la linea di osteotomia, che è appena sopra la rima articolare. Si esegue quindi un’osteotomia a chevron o V capovolta con l’apice rivolto verso prossimale. Dopo la riduzione della frattura dell’astragalo, il malleolo viene sintetizzato con viti.
Alternativamente se l’astragalo risulta intrappolato posteriormente al malleolo mediale, si può aumentare lo spazio ricorrendo a distrazione. Un distrattore viene posizionato medialmente sfruttando una vite nella tibia e una nel calcagno, aumentando notevolmente lo spazio tra le due ossa rispetto alla distrazione manuale 6.
Fratture del corpo dell’astragalo
Le fratture composte o con una scomposizione inferiore ai 2 mm possono essere trattate in maniera conservativa con apparecchi gessati e divieto di carico per almeno 6 settimane.
Le fratture scomposte richiedono un trattamento chirurgico.
Il trattamento chirurgico può essere effettuato sia con un approccio open, sia con tecniche percutanee o artroscopiche.
Esistono varie vie di accesso: laterale, mediale, posterolaterale o posteromediale.
Per ottenere un risultato ottimale è necessario utilizzare più approcci
Inoltre per visualizzare meglio la cupola astragalica può essere necessario effettuare un’osteotomia di malleolo mediale o laterale.
L’osteotomia del malleolo mediale è effettuata in maniera analoga al collo.
Raramente è necessaria un’osteotomia del malleolo laterale, quando necessaria viene eseguita una resezione obliqua in direzione da distale a prossimale e da laterale a mediale iniziando circa 2-3 cm sopra la superficie articolare della tibia e terminando a livello della stessa.
La porzione inferiore della sindesmosi (legamento tibio peroneale distale anteriore) e il legamento peroneo astragalico anteriore sono sezionati per consentire la rotazione posteriore del perone. Dopo la sintesi dell’astragalo, il perone viene ridotto e stabilizzato con una vite in compressione e una placca di neutralizzazione. La sindesmosi e il legamento peroneo astragalico anteriore vengono quindi riparati.
Anche in questo caso il posizionamento di un distrattore tibio-calcaneare può migliorare l’esposizione della frattura 8.
Fratture del processo laterale dell’astragalo
Le fratture composte del processo laterale dell’astragalo possono essere trattate conservativamente con apparecchi gessati e carico parziale (massimo 10 kg) per almeno 6 settimane, a meno che sia indicato un intervento chirurgico per altre lesioni associate, come una lussazione dei tendini dei peronieri.
Per le fratture scomposte con singolo frammento, che siano o non siano articolari, oppure con più frammenti articolari ma senza comminuzione della parte prossimale della metafisi, è possibile effettuare una sintesi con viti.
Nelle fratture con comminuzione della parte metafisaria prossimale è invece necessario effettuare una sintesi con placca a T.
Nelle fratture fortemente comminute nelle quali non è possibile procedere alla ricostruzione, è necessario effettuare una rimozione parziale o totale dei frammenti.
In caso di trattamento chirurgico si sceglie una via d’accesso laterale 9.
Fratture del processo posteriore dell’astragalo
Nella valutazione di una frattura del processo posteriore dell’astragalo bisogna considerare la diagnosi differenziale con un os trigonum. Gli os trigonum sono generalmente rotondi, ovali o triangolari e possono avere una sincondrosi con l’astragalo posterolaterale. Se le nomali RX non sono dirimenti, una TC o una RM possono aiutare nella diagnosi differenziale.
Le fratture composte del processo posteriore possono essere trattate con l’immobilizzazione e divieto di carico come per le altre fratture dell’astragalo.
Per fratture con scomposizione superiore a 2 mm è necessario effettuare riduzione aperta e una sintesi. L’approccio posteromediale consente l’accesso al processo posteriore utilizzando l’intervallo tra il bordo mediale del tendine di Achille e il margine posteriore del malleolo mediale. Dopo la riduzione, la frattura viene stabilizzata con viti. Il paziente può iniziare le mobilizzazioni da subito, ma è auspicabile un periodo di divieto di carico assoluto per 2 mesi dopo l’intervento chirurgico 8.
COMPLICANZE
È di estrema importanza il trattamento tempestivo delle fratture dell’astragalo, dato che quanto più tempo trascorre prima di un adeguato trattamento, più alto è il rischio di complicanze.
Le complicanze del trattamento delle fratture di astragalo possono essere precoci o tardive.
Tra le complicanze precoci abbiamo le infezioni e la deiscenza della cicatrice chirurgica.
Le complicanze tardive includono osteonecrosi avascolare, malunion, pseudoartrosi e artrosi post-traumatica.
Le fratture associate a esposizione, lussazione o elevata comminuzione sono maggiormente esposte a complicanze.
L’artrosi post traumatica è la complicanza più frequente, può colpire sia la tibiotarsica, che, più frequentemente l’articolazione sottoastragalica e l’astragalo scafoidea.
L’osteonecrosi avascolare è un’altra complicanza frequente.
In particolar modo, le fratture del collo dell’astragalo di tipo III e IV, anche con un’adeguata gestione chirurgica, sono associate a un rischio quasi del 100% di osteonecrosi (vedi “Classificazione di Hawkins”).
La scomparsa del segno di Hawkins a 4-8 settimane dal trauma, associata a sclerosi, può fare sospettare una compromissione vascolare.
Altra complicanza tardiva è la malunion in varo, che può essere prevenuta ottenendo una riduzione quanto più anatomica possibile.
Il trattamento delle complicanze può richiedere interventi di artrodesi o impianto di protesi di caviglia, ove possibile, nel caso di artrosi e necrosi, o di osteotomie correttive nel caso di malunion 10.
CAPITOLO 83Bibliografia.
- Coughlin MJ, Saltzman CL, Anderson RB. Mann’s Surgery of the Foot and Ankle 9th New York, NY: Elsevier 2014.
- Barbier O, Amouyel T, de l’Escalopier N, et al. Osteochondral lesion of the talus: What are we talking about? Orthop Traumatol Surg Res. 2021 Dec;107(8S):103068. doi: 10.1016/j.otsr.2021.103068.
- Prasarn ML, Miller AN, Dyke JP, et al. Arterial anatomy of the talus: a cadaver and gadolinium-enhanced MRI study. Foot Ankle Int. 2010 Nov;31(11):987-993. doi: 10.3113/FAI.2010.0987.
- Kenneth A. Egol, Kenneth J. Koval. Manuale pratico sulle fratture 5ª Ed. Roma: Antonio Delfino Editore 2017.
- Tezval M, Dumont C, Stürmer KM. Prognostic reliability of the Hawkins sign in fractures of the talus. J Orthop Trauma 2007 Sep;21(8):538-543. doi: 10.1097/BOT.0b013e318148c665.
- Benjamin J. Grear Review of Talus Fractures and Surgical Timing Orthop Clin N Am. 2016;47:625-637. doi: 10.1016/j.ocl.2016.03.008.
- Abdelgaid SM Ezzat FF. Percutaneous reduction and screw fixation of fracture neck talus.Foot Ankle Surg. 2012 Dec;18(4):219-228. doi: 10.1016/j.fas.2012.01.003.
- John A. Buza, Philipp Leucht. Fractures of the talus: Current concepts and new developments. Foot Ankle Surg. 2018 Aug;24(4):282-290. doi: 10.1016/j.fas.2017.04.008.
- John S. Early. Talus Fracture Management. Foot Ankle Clin. 2008 Dec;13(4):635-657. doi: 10.1016/j.fcl.2008.08.005.
- Souherland JT, Boberg JS, Downey, MS, et al. McGLAMRY’S Comprehensive Textbook of Foot and Ankle Surgery Fourth Ed. Philadelphia: Lippincott 2013.